Студопедия КАТЕГОРИИ: АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция |
Розділ 7. Фізична реабілітація при захворюваннях і травмах нервової системи
для виникнення більш грізних ускладнень. Розлади функцій тазових органів проявляються затримкою або нетриманням фізіологічних відправлень, запальними захворюваннями сечового міхура, нирок, їх недостатністю, порушеннями статевої функції.
У хворих порушується психоемоційна сфера і діяльність практично всіх органів і систем (серцево-судинна, дихальна, ендокринна, обмін речовин), перебудовуються імунні реакції. Найбільшу загрозу для хворих становлять розлади дихання, що найчастіше спостерігаються при ураженні шийного відділу спинного мозку. Можуть виникати бронхіти, запалення легенів, ателектази і абсцес легенів. Тяжкість і стійкість наведених розладів залежать від рівня травми, ступеня порушення цілісності і поширення патологічного процесу у поперечнику та довжині спинного мозку. Вони визначають клінічний перебіг травматичної хвороби та її наслідки. У клінічному перебігу травматичної хвороби при ушкодженнях хребта і спинного мозку розрізняють чотири періоди (за І.Я.Роздольським): гострий, ранній, проміжний і пізній. • І період триває 2-3 доби і характеризується розгорнутою картиною спі-нального шоку; • II — триває 2-3 тиж, спостерігаються явища спінального шоку, порушення крово- і лімфообігу, набряк і набухання спинного мозку; • III — триває близько 2-3 міс і характеризується зникненням явищ спінального шоку і виявленням істинного характеру ураження спинного мозку; • IV — триває 2-3 роки і більше, відбувається відновлення порушених функцій спинного мозку. При повному перериванні спинного мозку відновлення втрачених функцій нижче місця травми не відбувається.  Лікування хворих з травмами спинного мозку спрямоване на усунення проявів травматичної хвороби і проводиться комплексно протягом тривалого часу. Використовують медикаментозну терапію, лікування положенням, дієто-і психотерапію, ортопедичні засоби і засоби фізичної реабілітації. Часто проводять оперативне усунення компресії спинного мозку при його здавленні фрагментами кісток чи кров'ю, відновлюють анатомічну цілісність каналухребта, стабілізують хребці. У лікарняний період реабілітаціїзастосовують ЛФК, лікувальний масаж, фізіотерапію. 405 Фізична реабілітація Лікувальну фізичну культуру призначають на 2-3-й день після травми або операції і під час перебування у лікарні. її застосовують за двома періодами. Завдання ЛФК у І період: сприяння усвідомленню хворого необхідності занять фізичними вправами, поліпшення його нервово-психічного стану; активізація легеневої вентиляції, крово- і лімфообігу, ліквороцирку-ляції; попередження пневмонії, пролежнів; запобігання неправильному установленню кінцівок, контрактурам; збереження тонусу непаралізованих м'язів. Протипоказана ЛФК при загальному важкому стані хворого, високій температурі тіла, серцевій недостатності, порушеннях дихання, підозрі на тромбо-емболію. ЛФК застосовують на фоні лікування положенням, що залежить від форми рухових порушень. При в'ялих паралічах кінцівки укладають у середньо-фізіологічному положенні, що запобігає перерозтягненню ослаблених м'язів і протидіє деформації суглобів. У випадках спастичних паралічів вибирають таке положення, при якому спастичні м'язи були б максимально розтягнуті, а їх антагоністи — скорочені. Так, при нижніх спастичних парапарезах хворого укладають на спину з розведеними ногами, які вкладені у протиротаційні шини, під коліна підкладають валики, стопі надають положення під прямим кутом до гомілок з упором на щит. Одночасно, якщо хворий не лежить на спеціальному протипролежневому матраці, для запобігання трофічних порушень підкладають під різні ділянки тулуба і кінцівок ватно-марлеві кільця, гумові круги та інші підкладки відповідної форми і розміру. Надане хворому положення слід змінювати через кожні 2-3 год. ЛФК застосовують у формі занять з лікувальної гімнастики, що проводить реабілітолог 2-3 рази на день у поєднанні з масажем грудної клітки і самостійних занять у вигляді дихальних вправ з подовженим видихом. Дихальні вправи з повною амплітудою рухів руками у випадку шийної і вер-хньогрудної локалізації травми не проводять через можливість нанесення додаткової травми у місці ушкодження або операційної рани. Пасивне розроблення суглобів ніг, а при ушкодженні шийного відділу спинного мозку, і рук проводять у перший тиждень від центру до периферії, тобто починають з кульшового чи плечового суглоба і послідовно доходять до пальців, а у наступному — від дистальних до проксимальних суглобів кінцівки. Рухи виконують в повільному темпі, плавно, з одночасним посиланням імпульсів до руху і повторюють 3-5 разів. Тривалість заняття з лікувальної гімнастики 10-12 хв. У проміжний період травматичної хвороби спинного мозку, як і у наступний, ЛФК проводиться з урахуванням оборотних і необоротних змін у ньому. Згідно з цим хворих з наслідками травм спинного мозку поділяють на 3 групи (В.М.Угрюмов, 1961): • І група — хворі, яким операція забезпечила декомпресію спинного мозку і тим самим були створені умови для відновлення функцій. У цих випадках ЛФК сприяє повному відновленню порушених рухів і загальному оздоровленню та зміцненню організму. 406 Розділ 7. Фізична реабілітація при захворюваннях і травмах нервової системи Таблиця 7.2. Визначення сили м'язів
• II група — хворі, у яких після операцій рухова функція відновилась частково і залишились парези і паралічі. У таких хворих ЛФК сприяє відновленню тимчасово пригнічених рухових функцій спинного мозку, розвитку пристосувальних і компенсаторних механізмів. • III група — хворі з важкими ушкодженнями спинного мозку, в тому числі з повним перериванням його. У цих випадках розлади функції спинного мозку необоротні. ЛФК у таких хворих застосовують для розвитку пристосувальних процесів і функцій заміщення, підтримання загального стану. Різнорідність проявів порушень у названих групах викликають значні труднощі у виборі фізичних вправ, що мають суворо відповідати руховим можливостям хворих у цей час. Тому при побудові занять з ЛФК, контролю за їх адекватністю у клінічній практиці визначають пасивну і активну амплітуду рухів у відсотках до нормальної при спастичних паралічах і оцінюють силу м'язів у балах при в'ялих, що наведено у табл. 7.2. Завдання ЛФК у II період: поліпшення психоемоційного стану хворого та діяльності серцево-судинної і дихальної систем; активізація крово- і лімфообі-гу, обміну речовин, трофічних процесів та регенерації у зоні пошкодження; збереження еластичності суглобово-зв'язкового апарату, попередження туго-рухливості у суглобах, контрактур; зміцнення здорових і відновлення тонусу паретичних м'язів; стимуляція фізіологічних відправлень; розвиток компенсаторних рухових навичок і самообслуговування: підготовка хворого до зміни рухового режиму і переходу у вертикальне положення. ЛФК застосовують у формах ранкової гігієнічної і лікувальної гімнастики, що проводиться 2 рази на день, самостійних занять, які хворий виконує щоденно 4—5 разів, гідрокінези-терапії. Комплекси лікувальної гімнастики складаються з активних, пасивних і активно-пасивних вправ для кінцівок і тулуба з посиланням імпульсів до руху в паралітичних кінцівках і розслабленням спастичних м'язів. Слід постійно 407 Фізична реабілітація зміцнювати здорові м'язи із збереженими зв'язками зі спинним мозком, використовуючи статичні напруження, вправи з гумою, еспандером, невеликої ваги гантелями, на балканській рамі. До речі, ліжко кожного спінального хворого рекомендується обладнати двома балканськими рамами у вигляді паралельних брусів, навісити на них блочну систему. Це дасть змогу значно розширити і урізноманітнити вправи, що застосовуються. Приділяють увагу м'язам живота, напруженням сідниць з одночасним втягуванням м'язів промежини і заднього проходу, що стимулює сечовиділення і дефекацію. Ці вправи, а також піднімання прямої ноги вгору і опускання за рахунок рухів тазом, що є основою майбутнього пересування і ходьби хворого в ортопедичних апаратах і без них, слід повторювати багато разів протягом дня. У положенні лежачи на животі зміцнюють м'язи спини і надпліччя, повторюючи кожну вправу 20-30 разів з паузами для відпочинку. Завдання, методика проведення і побудова комплексів фізичних вправ відрізняються при різних формах порушення рухів (табл. 7.3): при в'ялих паралічах і парезах вони спрямовані на зміцнення м'язів, а при спастичних — на розслаблення та розтягнення м'язів і удосконалення управління ними. Приблизно через місяць хворий з ураженням спинного мозку на рівні поперекового і грудного відділів хребта починають перевертатися на живіт і після засвоєння такої дії з допомогою він це робить самостійно. До кінця другого місяця хворому дозволяється пересуватись у межах ліжка, спираючись на руки, а пізніше — переходити в упор стоячи на колінах, спочатку з упором на лік- Таблиця 7. 3. Характер фізичних вправ залежно від форми рухових розладів (за СІ. Уваровою-Якобсон, 1940, доповнено В.М. Мошковим, 1982)
408
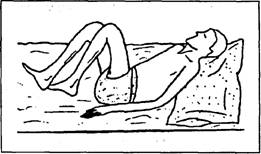
Рис. 7.24.Положення хворого у ванні під час занять з лікувальної гімнастики (заВ.М. Мотковим, 1982) ті, потім кисті. З останнього вихідного положення хворому можна пересуватися у ліжку з підтягуванням ніг за рахунок м'язів тулуба. У наступному вводяться вихідні положення стоячи на колінах, тримаючись за балканську раму; сидячи, спираючись руками на ліжко, потім сидячи з опущеними ногами; стоячи з допомогою і, нарешті, самостійно. Під час занять велику увагу приділяють зміцненню м'язів тулуба і формуванню м'язового корсета. Систематично використовують вправи для розслаблення м'язів при спастичних парезах і вправи для підвищення тонусу м'язів при в'ялих, ідеомоторні вправи. Продовжують пасивну розробку суглобів, що мають обмеження рухів. Однак при гіпотонусі м'язів пасивні рухи виконуються з обмеженою амплітудою, щоб не викликати розхитаність у суглобах. При появі активного імпульсу до рухів всю увагу спрямовують на підтримку, закріплення і подальший його розвиток. Використовуються елементарні вправи, що виконуються з підтриманням кінцівки реабілітологом і застосуванням ковзних поверхонь, пристосувань, що зрівноважують масу кінцівки. Найбільш ефективним середовищем, у якому мінімальні м'язові скорочення здатні викликати найбільший обсяг рухів, є вода. Гідрокінезитера-пію застосовують тоді, коли хворий починає сидіти (5-7 міс), у вигляді гімнастики для окремих кінцівок і їх сегментів в камерних ванночках і гімнастики у ванні. При гімнастиці в камерних ванночках проводяться пасивно-активні і активні елементарні вправи для дистальних відділів кінцівок в окремих ємкостях при температурі води 38-40 °С при спастичних паралічах і 28-30 °С — при в'ялих. При перших формах рухових розладів тепла вода ще буде сприяти послабленню спастики м'язів, а при других — прохолодна буде підвищувати їх тонус. Гімнастика у ванні (рис. 7.24), методика якої 409 Фізична реабілітація детально розроблена В.М. Мошковим (1982), проводиться у воді індиферентної температури — 34-36 °С. Суть її зводиться до такого: хворий адаптується до води 2-3 хв і в наступні 10-20 хв виконує рухи кінцівками з короткими паузами, останні 3-5 хв він теж проводить у спокої; пасивні і активні рухи проводять в проксимальних відділах кінцівок з обмеженою амплітудою і максимально доступною — у дистальних; рухи виконують почергово верхніми і нижніми кінцівками з постійною зміною вихідних положень та послідовним переміщенням корпуса у різних площинах; рухи паретичних м'язів чергують з рухами здорової ланки; паретичні кінцівки тренують кожну окремо, а потім — обидві разом. Заняття закінчують рухами, що активізують функцію хребта і таза. Ванни можна використовувати для розробки суглобів, застосовуючи активно-пасивні рухи з допомогою лямок, блоків, петель. Наступним кроком у застосуванні ЛФК є підготовка хворих до протезування, вставання і навчання навичок пересування. Хворих готують до переходу у вертикальне положення поступово. Спочатку застосовують вправи для відновлення опороздатності нижніх кінцівок і положення, що будуть зменшувати ортостатичні реакції. У комплекси лікувальної гімнастики включають вправи для зміцнення м'язово-зв'язкового апарату склепіння стопи, виконують осьовий тиск стопою на руки реабілітолога (підстопник різної щільності), перекочування стопою різноманітних предметів (гімнастична палка, ціпок, тенісний м'ячик і ін.), імітація ходьби з допомогою по ліжку. Для зменшення ймовірності появи негативних ортостатичних реакцій (непритомність, втрата слуху, зору, шум у вухах) при переході в положення стоячи рекомендується щоденно опускати почергово ноги з ліжка (починати з 5 хв і поступово довести до 20 хв) 3-4 рази на день; піднімати узговів'я ліжка для надання хворому напівсидячого положення. Потім хворого тренують на ортостенді чи столі Гракха, що повертається. Вони дають можливість у
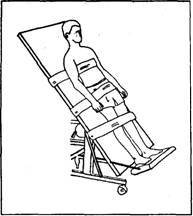
потрібній межі переводити хворого, фіксованого ременями, з горизонтального положення у вертикальне (рис. 7.25). Зміну положення роблять поступово, протягом кількох днів, після адаптації хворого до кожного підвищення кута нахилу. Ця процедура делікатно тренує серцевий м'яз, сприяє нормалізації центрального і периферичного судинного тонусу, позитивно впливає на ліквороциркуля-цію, роботу вестибулярного апарату, поступово навантажує нижні кінцівки і хребет, готуючи їх до вставання і ходьби. Під час поступової щоденної зміни кута нахилу хворий переносить свою вагу на ліву і праву ноги, робить тиск по осі кінцівки, виконує нескладні вправи при відсутності негативної реакції на зміну положення тіла. Окрім наз- 410 Розділ 7. Фізична реабілітація при захворюваннях і травмах нервової системи
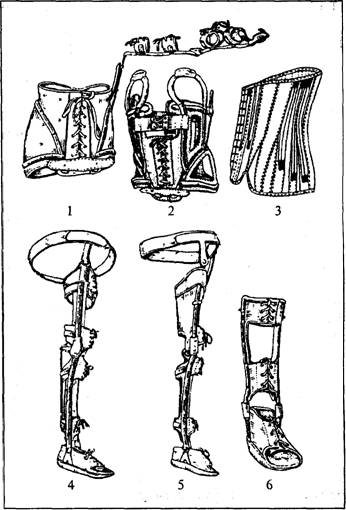
Рис. 7.26. Ортопедичні апарати: 1 — розвантажувально-відвідний апарат на руку; 2 — м'який корсет; 3 — жорсткий фіксуючий розвантажувальний каркасний корсет; 4 — замковий апарат, що застосовується при в'ялому паралічі; 5 — беззамковий апарат для нижньої кінцівки; 6 — апарат на гомілку і стопу ваних позитивних зрушень, ця процедура має ще великий психологічний ефект. У хворого виникають позитивні емоції у зв'язку з переходом у вертикальне положення після тривалого положення лежачи і з'являється реальна надія на ходьбу. Він тренується на ортостенді приблизно 2-3 тиж на 2-4-й місяці після травми. Хворих ставлять на ноги в ортопедичній апаратурі (рис. 7.26), що допомагає утримуватись у вертикальному положенні і протидіє ймовірному підвертанню кінцівок. Використовуються корсети, фіксуючі пояси, різної конструкції апарати для ходьби — замкові, беззамкові, шинно-гільзові, а також коригуюче ортопедичне взуття. Так, для переводу в положення стоячи при нижньогрудно-му і поперековому рівнях ушкодження спинного мозку одягають напівкорсет висотою до нижнього кута лопаток з фіксуючими ногу в положенні розгинан- 5411 Фізична реабілітація Таблиця 7. 4. Протезно-ортопедичні вироби, що рекомендуються при ураженнях спинного мозку (за О. Г. Коганом, В. Л. Найдіним, 1988)
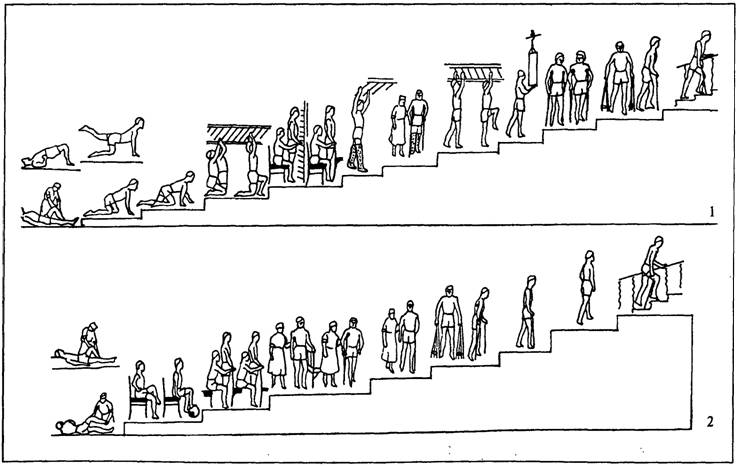
ня в колінному і кульшовому суглобах апаратами з замками, що не дають кінцівці згинатись у цих зчленуваннях. Перелік ортопедичної апаратури, що рекомендується для використання хворими при інших ураженнях спинного мозку, наведено у табл. 7.4. Хворого, одягнутого в корсет і фіксуючі апарати, спочатку вчать твердо і впевнено стояти, спираючись на нерухому опору: спинку ліжка, балканську раму, стійку-милиці, бруси. Після адаптації до цього положення починають формування рухових навичок самостійного пересування з поперемінного підтягування ніг, викидання ноги вперед, відставлення у бік, стояння на одній нозі. Далі рекомендують перекочування з п'ятки на носок і навпаки, викидання ноги вперед — крок вперед, відведення ноги убік — крок убік, відведення ноги назад — крок назад, пересування вздовж ліжка, стоячи до нього обличчям та тримаючись за балканську раму. У подальшому хворого вчать пересуватись між паралельними брусами і з рухомою опорою. Починають навчання з ходьби у манежі, а згодом користуватися милицями, милицями-триніжками, милицями з підлікотника-ми, "ходилками", козелками, чотирьох- і трьохопорними ціпками. Комплекси лікувальної гімнастики доповнюють вправами на координацію, рівновагу, стійкість пози сидячи і стоячи, вправами з предметами. Продовжують зміцнювати м'язи спини, шиї, плечового пояса, виконують ідеомоторні вправи. Схематичне зображення послідовного ускладнення вихідних положень і вправ для поступової підготовки і розвитку опорної функції у хворих з в'ялою параплегією нижніх кінцівок та зі спастичними паралічами і парезами на цьому і наступних етапах реабілітації представлено на рис. 7.27. Лікувальний масаж застосовують для заспокійливого впливу на ЦНС, зменшення болю, поліпшення нервово-психічного стану хворого; 412
Рнс 121. Методика навчання ходьби: 1 — при в'ялих парезах і 2 — спастичних (за В.М. Мотковим, 1982) Фізична реабілітація зниження напруженості та розслаблення спастичних м'язів або підвищення тонусу і сили паретичних м'язів при в'ялих формах парезів; попередження пневмонії, пролежнів, виразок, контрактур, м'язових артрофій, тугорухли-вості у суглобах; активізації крово- і лімфообігу в уражених кінцівках, трофічних процесів, функцій тазових органів; стимуляції процесів відновлення активних рухів у паретичних кінцівках і підтримання функції у здорових. Протипоказаний масаж при септичному стані, гнійних ранах, конкрементах у сечових шляхах, гематурії, тазових розладах з нетриманням сечі і калу. Масаж розпочинають з перших днів після травми чи операції для попередження пролежнів у вигляді погладжувань і розтирань шкіри з камфорним спиртом ділянок крижів, сідниць, кутів лопаток, ліктів та п'яток. Проводять масаж грудної клітки: погладжування, розтирання, постукування по груднині на видиху, рубання на висоті вдиху у момент початку та при продовженні видиху. Останній прийом при шийній локалізації травми краще не застосовувати. У подальшому призначають сегментарно-рефлекторний масаж паравертебраль-них зон іннервації спинно-мозкових сегментів ураженого відділу хребта, використовуючи ніжні погладжування, розтирання, розминання, вібрації поза вогнищем ураження. Масаж паретичних кінцівок. При спастичних паралічах для зняття високого тонусу м'язів використовують площинне колове погладжування, поверхневі обхоплюючі погладжування, ніжні повздовжні розминання і валяння. Для розтягнутих м'язів-антагоністів застосовують погладжування, розтирання, поперечне розминання, постукування кінцями пальців малої амплітуди. Прийоми масажу слід суворо дозувати, не допускати збудження спастичних м'язів, втомлення паретичних м'язів і появи болючості. При в'ялих паралічах масаж паретичних м'язів складається з прийомів глибокого погладжування і розминання, посмикування і ритмічного зсунення м'язів, ніжних розтирань сухожилків і суглобів. Лікувальний масаж ефективний і при тазових розладах. При спастичному кишечному синдромі застосовують площинні поверхневі і глибокі колові погладжування живота за годинниковою стрілкою, розтирання його штрихуванням, пилянням, перетинанням. У випадках атонії кишок використовують розминання, вібрацію у вигляді пунктування, стрясання живота у повздовжньому і поперечному напрямку, стрясання таза. При атонії сечового міхура рекомендують вібромасаж надлобкової ділянки. Масаж поєднують з пасивними і активно-пасивними рухами, тепловими процедурами, вправами у воді. Тривалість масажу різна: спочатку 5-10 хв, у подальшому — 15-20 хв, а інколи ще більше. Він проводиться щоденно, а у разі необхідності — 2-3 рази на день. Окрім сегментарно-рефлекторного і класичного масажу використовують точковий ручний і апаратний масаж, вібромасаж. Фізіотерапію застосовують з перших днів після травми для протизапальної, дегідратуючої, знеболюючої та розсмоктуючої дії; попередження пневмонії, пролежнів, виразок, контрактур, суглобових деформацій, тазових розладів; стимуляції трофічних і регенеративних процесів у спинному мозку 414 Розділ 7. Фізична реабілітація при захворюваннях і травмах нервової системи та прискорення відновної рухової функції кінцівок; активізації захисних сил і поліпшення діяльності ЦНС. Призначають електроаерозольтерапію з антибіотиками, бронхолітичними засобами, фітонцидами, медикаментозний електрофорез, УВЧ, кварц, діадинамотерапію, УФО. В подальшому рекомендують магнітотерапію, дарсонвалізацію, електростимуляцію паретичних м'язів (при в'ялих парезах) та ослаблених м'язів, біоелектростимуляцію, електростимуляцію сечового міхура і кишок, ультразвук, індуктотермію. Післялікарняний період реабілітаціїпроводиться у реабілітаційному центрі, спеціалізованому санаторії, поліклініці, лікування в яких періодично повторюється. Застосовують ЛФК, лікувальний масаж, фізіотерапію, механотерапію, працетерапію. Лікувальна фізична культура використовується на всіх етапах реабілітації цього періоду і у різних формах її слід застосовувати протягом всього життя пацієнта. ЛФК призначають диференційовано залежно від групи, до якої входять хворі, що базується на оборотності і необоротності змін після травми хребта і спинного мозку. У хворих І групи фізична реабілітація спрямована на відновлення працездатності. ЛФК має такі завдання: підтримання впевненості у позитивному результаті лікування і повернення до праці; нормалізація тонусу м'язів, м'язово-суглобового відчуття, координації рухів, відновлення рухових навичок, ходьби без опори; тренування серцево-судинної, дихальної систем; відновлення і підтримання здатності перенесення фізичних навантажень побутового і виробничого характеру. Для реалізації цих завдань застосовують ранкову гігієнічну і лікувальну гімнастику, самостійні заняття, гідрокінези-терапію, лікувальну ходьбу, прикладні вправи та ігри. У комплексах лікувальної гімнастики передбачають вправи, що зміцнюють м'язи, поліпшують їх витривалість, удосконалюють координацію рухів, рівновагу, коригують поставу, розвивають і покращують ходу. Тривалість заняття з лікувальної гімнастики разом з іншими формами ЛФК та з урахуванням пауз для відпочинку — від 1,5 до 2,5 год. Подальше удосконалення ходьби проводять у звичайних умовах і у воді. Хворого вчать ходити з опорою на милиці по рівній площині, слідовій доріжці, переступати через невисокі брусочки, далі — ходити без корсета. Потім йому пропонують ходити з однією милицею і палицею, двома палицями, з милицями без фіксації одного колінного суглоба, а потім двох; ходити без апаратів з палицями і без них. При здатності хворого у положенні стоячи робити махові рухи ногами, згинати їх у колінному і кульшовому суглобах, піднімати над підлогою на 5-7 см починають навчати ходьби по східцях. Реабілітолог має дотримуватись такого правила: при підйомі спершу ставиться на сходинку нога, яка більш рухлива і до неї приставляється друга, тобто та, що має гіршу ступінь рухливості. При спуску, навпаки, спочатку опускається більш паралізована нога. Треба не забувати і про інше — на кожному етапі зміни опори слід оволодіти усіма варіантами ходьби: вперед, назад, вправо, вліво, повороту на одному місці, але тільки в сторону ноги з гіршою рухливістю. При ходьбі, а також при виконанні вправ з опорою на кисті і пальці рук рекомендується 415 Фізична реабілітація одягати рукавички для запобігання потертості та інших травм шкіри, сухожиль пальців, променевозап'ясткового суглоба і для попередження сухожильних контрактур. У воді в кожному занятті для збереження рухів у суглобах проводять пасивні рухи. При паралічі нижніх кінцівок роблять одночасні згинання у кульшовому і колінному суглобах, відведення і приведення у кульшових суглобах, згинання і розгинання, приведення і відведення в гомілковостоп-них суглобах. При появі довільних активних рухів і для подальшого їх розвитку використовують рухи кінцівкою з підтримкою реабілітолога і відповідні вихідні положення. Хворого вчать переносити масу тіла з однієї ноги на другу» пересуватися. Спочатку ходьбу у воді можна проводити з фіксацією суглобів тутором з поліетилену, гумовими надколінниками. Хворі ходять, тримаючись за поручні, канати, перекладинку, трапецію монорейки та ін. Далі вони намагаються ходити з пінопластовими поплавками, а потім — без них. Заняття у воді проводиться щоденно від 15 до ЗО хв при температурі води 30-33 °С для хворих з в'ялими формами парезів і 35-37 °С — зі спастичними. У хворих II групи наслідком комплексного лікування ушкодження хребта і спинного мозку будуть залишатись часткові рухові порушення, ЛФК спрямована на максимально можливе відновлення рухових функцій і постійну компенсацію частково втрачених. Завдання її: усвідомлення необхідності і реальності досягнення можливого рівня рухової активності, нормалізація м'язового тонусу і м'язово-суглобового відчуття, поліпшення координації, сили і витривалості м'язів; ліквідація тугорухливості у суглобах і контрактур, розвиток компенсаторних рухів; навчання ходьби з опорою по рівній площині і східцях, користування візком, міським транспортом, керування мотовізком, автомашиною; тренування серцево-судинної і дихальної систем, підготовка і підтримання здатності перенесення побутових і полегшених трудових навантажень, загальне зміцнення організму. Застосовують ранкову гігієнічну і лікувальну гімнастику, самостійні заняття, лікувальну ходьбу, гідрокінезитерапію, рухливі і спортивні ігри за спеціальними правилами. Заняття лікувальною гімнастикою проводять, переважно, у вертикальному положенні, що сприяє більш швидкому формуванню рухових навичок, розвитку опорної функції, здатності ходити. У комплексах переважають спеціальні вправи, більшість з яких виконують при постійному зоровому контролі, що разом з тактильними відчуттям сприяє правильному виконанню рухів. Для зменшення еластичності продовжуються махові рухи, перекатування кисті чи стопи по обертовому валику, роблять пасивні розгинання і згинання пальців кисті з наступними однонаправленими рухами у полегшених положеннях, вправи з дрібними предметами, пластиліном та у воді. При в'ялих парезах вправи спрямовані, насамперед, на відпрацювання функції хапання ураженою рукою. Включають вправи з рухами стегнами у різних напрямках з максимальною амплітудою, напруженням сідниць, з одночасним втягуванням промежини і заднього проходу, що сприяє нормалізації функції тазових органів, вольовому сечовиділенню чи дефекації. 416 Розділ 7. Фізична реабілітація при захворюваннях і травмах нервової системи Великої уваги приділяють розвиткові опороздатності нижніх кінцівок та зміцненню м'язів плечового пояса і рук, що забезпечують ходьбу хворого на милицях або з іншою опорою, переміщення з ліжка на стілець, на крісло-каталку чи візок і користування нею, а у подальшому, при можливості, — мотовізком чи автомашиною з ручним керуванням. Під час занять хворого вчать знімати і одягати ортопедичні апарати на ноги, робити вправи без них, з опорою і без неї, освоювати пересування вперед, убік, назад. Заняття у воді проводяться, приблизно, так само, як і у попередній групі. Однак при парезі чи паралічі не тільки нижніх, а й верхніх кінцівок, що виникає при ушкодженні шийного відділу спинного мозку, активні рухи починають з піднімання і опускання надпліччя, зведення лопаток, рухів у плечових і ліктьових суглобах, а далі — в нижніх кінцівках. З такими хворими у воді повинні знаходитись два реабілітологи: один з них допомагає пацієнту утримувати голову і верхню частину тулуба, а другий — фіксує ноги. Для полегшення підтримання хворого у вертикальному положенні, а також для безпеки рекомендується на грудну клітку одягати пробковий пояс або гумовий круг. Хворі III групи, у яких комплексне лікування не спроможне ліквідувати наслідки травми спинного мозку через необоротні зміни в ньому, ЛФК спрямована на розвиток пристосувальних і замісних рухів. її завдання — мобілізація волі на досягнення максимально можливого рівня компенсацій рухових порушень; вироблення нових координаційних зв'язків і замінних рухів, зміцнення здорових м'язів; протидія і боротьба з тугорухливістю і контрактурами, порушеннями функцій тазових органів; оволодіння найпростішими побутовими навичками та здатності самостійно одягати ортопедичні апарати, пересування за допомогою підручних засобів; підвищення загального тонусу організму. Застосовують ранкову гігієнічну і лікувальну гімнастику, самостійні заняття, гідрокінезитерапію. Комплекси лікувальної гімнастики складають із загальнорозвиваючих і дихальних вправ, з активних, пасивних і активно-пасивних вправ для кінцівок і тулуба, вправ на розслаблення, посилання імпульсів до руху. Слід застосовувати вправи, що підсилюють збережені рухові функції до рівнів, що перевищують вихідні параметри; навчити нових рухів, що відповідають функції паралізованих м'язів і виконуються м'язами, котрі близько розташовані і за функцією наближаються до них. Застосовують вправи і положення, що спрямовані на перевиховування порочних компенсацій. Так, недостатність пронації передпліччя компенсується внутрішньою ротацією у плечовому суглобі при зігнутій у лікті руці, а його супінація може відбуватися при такому самому положенні руки за рахунок двоголового м'яза. При здатності хворого сидіти застосовують вправи у воді для окремих кінцівок та їх сегментів у резервуарах малої ємкості. В них виконують рухи у про-менезап'ясткових суглобах, пальцях кисті, гомілковостопних суглобах і пальцях ніг. Використовують ванни, де виконують активно-пасивні вправи з допомогою лямок, петель, блоків, поплавків та інших пристосувань, а також намагаються навчати ходьби у басейні. 417 Фізична реабілітація Хворих наполегливо і безперервно вчать виконувати різнопланові рухи кистями і пальцями, відпрацьовуючи спочатку важільні і штовхальні рухи ними, а після — хапальні. Оволодіння такими діями дає можливість хворому приступити до тренувань у проведенні туалету — умивання, чищення зубів, причісування, гоління електробритвою. Всі вправи для оволодіння побутовими рухами хворі мають виконувати багаторазово під час самостійних занять. їх вчать знімати і одягати ортопедичні апарати, пересідати у візок і користуватися ним або пересуватись іншими засобами. Спроможність хворого пересуватися і частково обслуговувати себе зменшує його залежність від сторонньої допомоги і дає йому наснагу у подальшому занятті фізичними вправами. Щоденні заняття різними формами ЛФК тривають 1,5-2,5 год. Лікувальний масаж проводять щоденно двомісячними курсами з перервами між ними у 2-3 тижні протягом усього пізнього періоду травматичної хвороби спинного мозку. Його мета: нормалізація діяльності ЦНС, поліпшення психоемоційного стану хворого; ліквідація або зменшення еластичності м'язів чи підвищення тонусу і сили в'ялих та ослаблених м'язів; активізація крово- і лімфообігу, трофічних і обмінних процесів; стимуляція регенеративних процесів у спинному мозку і відновлення функцій паретичних м'язів та діяльності тазових органів; підвищення і підтримання загального тонусу організму. Використовують сегментарно-рефлекторний і класичний масаж, точковий і вібромасаж, масаж ручний та апаратний, пневмомасаж, гідромасаж. Серед різновидів останнього така сильнодіюча і ефективна процедура як душ-масаж має свої особливості у спінальних хворих. Він проводиться струменем води під тиском від 0,5 до 1-2 атм з відстанню для погладжування 25-40 см, розтирання — 10 см, розминання — 15 см, вібрації — 30 см. Фізіотерапію призначають періодично двомісячними курсами 3-4 рази щорічно у перші 3 роки і не менше 2 курсів у наступні. Завдання: нормалізація діяльності ЦНС і підвищення неспецифічної резистентності організму; покращання крово- і лімфообігу, трофічних та регенеративних процесів у зоні ураження; стимуляція відновлення функцій паретичних м'язів і поліпшення функцій здорових; ліквідація пролежнів, сприяння усуненню контрактур, тугорухливості у суглобах та їх деформацій; стимуляція адаптаційних і компенсаторних процесів, загартування пацієнта. Використовують медикаментозний електрофорез, УВЧ, діадинамотерапію, УФО, дарсонвалізацію, магнітоте-рапію, електростимуляцію, лазери, ультразвук, озокеритно-парафінові аплікації, пелоїдотерапію, гідрогальванічні ванни, радонові, сульфідні, хлоридно-натрієві ванни, гарячі укутування, обтирання. Механотерапію застосовують для розтягнення м'яких тканин при м'язовій еластичності, розробки суглобів, підвищення аферентної імпульсації в ушкоджених м'язах, поліпшення місцевої гемодинаміки і трофіки тканин, сили м'язів. Вона протипоказана при значній позиційній патології суглобів, що супроводжується грубою деформацією, масивними параартикулярними осси-фікатами і повним замиканням суглоба. Використовують апарати маятниково- 418 Розділ 7. Фізична реабілітація при захворюваннях і травмах нервової системи
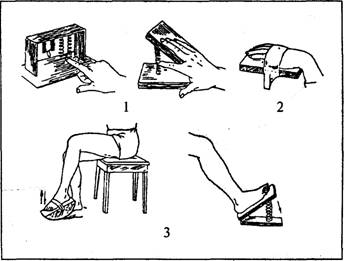
Рис. 7.28. Пристосування для розробки суглобів: 1 — пальців, 2 — промене-зап'ясткового, 3 — гоміл-ковостопного (за Д.О.Марко-вим,1973) го і блокового типів, а також різноманітні портативні (рис. 7.28) механотера-певтичні пристосування для рухів на повітрі і у воді. Особливо ефективна механотерапія у воді, що визначається поєднанням теплової і болезаспокійливої дії, гідростатичними властивостями водного середовища. Це забезпечує розслаблення м'язів і дає можливість якнайкраще реалізувати рухи та розтягнення ригідних навколо- і внутрішньосуглобових утворень в умовах, що полегшують масу кінцівки. На рис. 7.29 показано портативні апарати, що вироблені з пластмаси або нержавіючої сталі і можуть використовуватись у воді. При спастичних парезах і контрактурах методика занять на механотера-певтичних апаратах основується на рухах на розтягнення, а при в'ялих — підсилення. В останніх слід обережно використовувати механотерапію, щоб не посилити розхитаність суглобів. Тому амплітуду рухів потрібно збільшувати поступово і чергувати з силовими вправами. Працетерапію використовують, переважно, як загальнотонізуючу і відновну для підняття психоемоційного тонусу пацієнта; збільшення амплітуди рухів в уражених кінцівках; зміцнення м'язів, їх витривалості, покращання координації рухів; відновлення рухових навичок побутового і, при можливості, професійного характеру; навчання самообслуговування і досягнення максимальної незалежності від сторонньої допомоги. Для хворих з в'ялими парезами м'язів кінцівок рекомендовані трудові дії, що основуються на принципах дії механотерапевтичних апаратів маятникоподібного і обертального характеру, робота на ручній і ножній швейній машинці, найпростіші столярні і слюсарні роботи за умови спеціального та надійного кріплення інструмента до руки. Хворим зі спастичними парезами рекомендують дрібні роботи з пластиліном, глиною, гіпсом, плетення, намотування ниток, мотузки, картонажні, палітурні роботи та різноманітні інші трудові 419 Фізична реабілітація
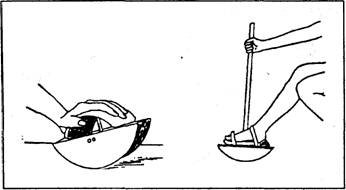
Рис. 7.29. Качалка ручна і ножна для підводної механотерапії (за О.Ф. Кап-теліним, 1986) операції, що виключають статичні навантаження. Працездатність відновлюється повністю або частково лише в 2-10 % пацієнтів з наслідками травм хребта і спинного мозку. Серед них більшість навчається нових професій, таких, як палітурник, фотограф, бібліотекар, майстер індивідуального пошиття одягу та ін. Особи, які до травми працювали інженерами, конструкторами, програмістами, економістами, викладачами, перекладачами, науковцями, часто повертаються до своєї попередньої роботи з деякими полегшеннями у режимі праці. Для осіб з порушеннями елементарних функцій кінцівок працетерапію зводять до виховання навичок самообслуговування. Хворого навчають самостійно виконувати туалетні маніпуляції, їсти спочатку тверду їжу, а потім напіврідку, використовуючи ложки та виделки з кільцевими фіксаторами для пальців (рис. 7.30). Подібні фіксатори накладають на ручку, олівець, фломастер при відновленні навички письма. На навчально-тренувальних стендах і макетах відновлюють здатність користуватися предметами, з якими хворий матиме контакт у побуті: крани, замки, телефон, штепсель, засувка, застібка, ґудзики тощо. Більшість спінальних хворих потребують санаторно-курортного лікування. Цей етап реабілітації проводиться через 4-6 міс після травми і пізніше. Протипоказання до санаторно-курортного лікування: часті загострення пієлонефриту, відносна ниркова недостатність, септичний стан, недостатність дихання і кровообігу, повне порушення провідності на рівні шийних сегментів з анкілозами багатьох суглобів. Лікування хворих проводиться на грязьових курортах в Саках (Крим) і Слов'янську (Донецька область) у спеціалізованих відділеннях з подовженим строком перебування. Ефективність реабілітації хворих з травмою хребта і спинного мозку визначається після кожного її етапу повнотою відновлення функцій, характером компенсації і обсягом вироблених замісних рухів, силою м'язів і амплітудою рухів (у балах), здатністю виконувати побутові і трудові дії, обслуговувати себе, пересуватися без сторонньої допомоги, пристосовуватися до різних ситуацій, тобто активністю у повсякденному житті (Activity of Daily Living — ADL). 420 Розділ 7. Фізична реабілітація при захворюваннях і травмах нервової системи
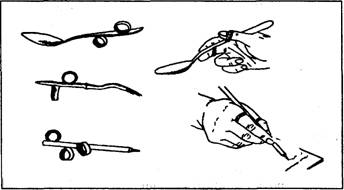
Рис. 7.30. Ложки, виделки, олівець з кільцевими фіксаторами для пальців При повторних курсах відновного лікування у реабілітаційних центрах,спеціалізованих санаторіях програми фізичної реабілітації, звичайно, ускладнюються, що забезпечує поступове підвищення або підтримання рівня функціонального відновлення спинного мозку і організму в цілому, збільшення ADL. Вищим проявом ефективності реабілітації, досягнутого рівня рухової активності спінальних хворих є здатність займатися спортом. Залежно від характеру травми, ступеня втрати функцій і рівня компенсації, загального функціонального стану організму рекомендують такі види спорту: настільний теніс, стрільбу з лука, фехтування, плавання, веслування, штовхання ядра, волейбол, баскетбол та ін. Тренування і участь у змаганнях, окрім позитивних емоцій та оволодіння високодиференційованими і складними руховими навичками, покращання функціонального стану організму, самостверджує інваліда, дає йому наснагу до життя, особливо тоді, коли він показує спортивні результати на рівні здорових або перевищує їх. Неврози Неврози— це функціональні захворювання нервової системи, що характеризуються розладами вищої нервової діяльності. За І.П. Павловим, в основірозвитку неврозів лежать зрив вищої нервової діяльності, зумовлений перенапруженням подразнюючого або гальмівного процесів, порушення їхньої рухливості. Головною причиною неврозів є гостра або хронічна психічна травма. Вони можуть виникати також внаслідок травми голови, хронічної інтоксикації, тривалих інфекційних захворювань, патології залоз внутрішньої секреції, дефектів виховання. Перенапруження подразнюючого процесу виникає внаслідок різних тяжких переживань, складних життєвих ситуацій, як результат мікросоціальних конфліктів, постійного почуття страху та небезпеки, безвихідних, на думку пацієнтів, життєвих обставин. Перенапруження гальмівного процесу спричиняє необхідність постійно і тривалий час стримуватись, не виявляти своїх думок, почуттів, бажань. 421 Фізична реабілітація Розрізняють такі основні види неврозів: неврастенію, істерію, невроз нав'язливих станів. У виникненні того чи іншого виду неврозу суттєве значення має тип нервової діяльності, перевага першої (підкоркової) або другої (коркової) сигнальних систем. Неврастенія — це нервове виснаження, перевтома, що проявляються одночасно підвищеною дратівливістю і слабкістю. Це найбільш поширений вид неврозу ірозвивається він у осіб з урівноваженими сигнальними системами внаслідок надмірного по силі і тривалості перенапруження нервової системи, що перевищує межі її витривалості. Неврастенія проявляється у гіперстеніч-ній, перехідній і гіпостенічній формах. Гіперстенічна форма спостерігається найчастіше, у клінічній картині переважають емоційні порушення. Хворі на цю недугу дратівливі, рухливі, метушливі, нетерплячі, сердиті, погано володіють собою і часто конфліктують. Вони скаржаться на швидку втому, поганий сон, головний біль, що підсилюється при розумовій роботі, у них часто спостерігається лабільність вазомоторів обличчя, шиї і верхньої частини грудної клітки, тремтіння пальців витягнутих рук, язика, повік, що підсилюється при хвилюванні. Перехідна форма неврастенії характеризується швидким переходом від стану збудження до апатії, виснаженням хворих. В другій половині дня вони стають непрацездатними, сонливими, з'являється нестійкість настрою, вразливість. Хворі скаржаться на зниження працездатності і швидку втому, підвищене серцебиття, коливання артеріального тиску, аритмію, статеву слабкість, що проявляється у передчасній еякуляції. При гіпостенічній формі неврастенії працездатність хворих різко знижується, швидко настає розумова і фізична втома. Вони мляві, повільні, уникають оточення, задумливі, вразливі, пригнічені, прислуховуються до своїх почуттів, вважають себе тяжко хворими. У таких осіб вдень помічається сонливість, а вночі безсоння, спостерігаються вегетативні розлади, гіпотензія. У спортсменів можуть виникати ознаки неврастенії з переважними симптомами гіперстенічної хвороби, особливо у видах спорту, що потребують підвищеної уваги і пильності, постійного зорового напруження та готовності миттєво реагувати на дії суперника чи партнера (воротарі, авто- і мотогонщики та ін.). Провокуючими чинниками можуть бути також часті порушення режиму тренувань і відпочинку, передчасні фізичні навантаження після травм і захворювань та ін. Істерія — цефункціональний розлад вищої нервової діяльності, при якому порушується співвідношення між першою і другою сигнальними системами з перевагою першої. Виникає вона, переважно, в осіб з художнім типом нервової системи, під впливом сильної психічної травми та тривало діючих психотравмуючих чинників. Першопричинами цього виду неврозу може бути неправильне виховання у дитинстві, що сприяє розвитку самолюбства, егоїзму, надмірній думці про свою особистість при відсутності життєвих навичок, працелюбства. Хворим на істерію властиві підвищена емоційна збуд- 422 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2018-04-12; просмотров: 630. stydopedya.ru не претендует на авторское право материалов, которые вылажены, но предоставляет бесплатный доступ к ним. В случае нарушения авторского права или персональных данных напишите сюда... |