Студопедия КАТЕГОРИИ: АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция |
Суточное мониторирование по Холтеру.Сущность данного метода исследования заключается в получении информации с датчика, закрепленного на теле пациента в течение 24 часов, что позволяет оценить работу сердца во время сна, отдыха, физической активности. Диагностика с помощью суточного мониторирования по Холтеру позволяет выявить скрытые аритмии, а также ишемии сердечной мышцы, которые не регистрируются на обычной электрокардиограмме. Скрытые нарушения сердечного ритма часто не отображаются на ЭКГ, поскольку исследование длится всего несколько минут, в течение которых сердце может биться равномерно.
Эхокардиография (ЭХОКГ). Данный вид исследования, который также именуется "УЗИ сердца", позволяет получить изображение органа посредством ультразвукового датчика, прикладываемого к грудной клетке. Метод весьма информативен и предоставляет сведения о размерах сердца и состоянии его отделов - клапанов, полостей, слоев и т.д. Во время ультразвукового исследования отчетливо видны рубцы, образующиеся после инфаркта, кардиомиопатии, врожденные и приобретенные пороки сердца, которые могут стать причиной возникновения нарушений ритма сердцебиения.
Электрофизиологические исследование сердца (ЭФИ). С помощью данного метода производится диагностика аритмии с высокой точностью и достоверностью. Путем подключения электродов со стороны внутренней поверхности сердца удается зарегистрировать не только аритмичные импульсы, но и установить очаг локализации заболевания, выяснив причину его возникновения.
Дополнительные диагностические методы исследования. Чреспищеводная эхокардиография.  Этот метод исследования выполняется с помощью специального датчика, который вводится в пищевод. Чреспищеводную эхокардиографию обязательно назначают перед восстановлением ритма при фибрилляции предсердий, которая длится более 2 суток. Основная задача чреспищеводной эхокардиографии - выявление тромбов и точная оценка размеров левого предсердия. Чреспищеводное и внутрисердечное электрофизиологическое исследование. Чреспищеводное и внутрисердечное электрофизиологическое исследование сердца выполняется у больных с приступообразной фибрилляцией предсердий для выявления наличия других форм аритмии, которые провоцируют и усугубляют мерцание предсердий. Они позволяют проводить тестирование антиаритмических препаратов, а также подбирать наиболее эффективную и безопасную лекарственную терапию, в том числе проводить самое эффективное лечение мерцательной аритмии - радиочастотную аблацию при фибрилляции предсердий. Тилт-тест проводится на специальном ортостатическом столе и имитирует условия, которые могут вызывать аритмию. Пациента размещают на столе в горизонтальном положении, измеряют пульс и АД и затем после введения препарата наклоняют стол под углом 60-80° на 20 - 45 минут, определяя зависимость АД, частоты и ритма сердечных сокращений отизменении положения тела. Тест с физической нагрузкой. Тредмил-тест или велоэргометрия - это диагностические пробы, проводимые с физической нагрузкой (велоэргометр, тредмил - "бегущая дорожка") под контролем ЭКГ, пульса, АД и самочувствия пациента. Тест с физической нагрузкой проводят строго по назначению врача и вне приступа фибрилляции предсердий для определения переносимости физической нагрузки, выявления стенокардии напряжения и безболевой ишемии миокарда. Также могут быть зарегистрированы и блокады сердца. Определяется реакция АД и ЧСС на физическую нагрузку. Общие принципы лечения Лечебная программа-максимум предусматривает восстановление и стабилизацию нормального синусового ритма. И хотя частные задачи, конкретные итоги и даже официальные критерии эффективности нередко скромнее, терапия должна быть ориентирована на выполнение этой программы. Она реализуется применением этиотропных, «базисных» и симптоматических, то есть собственно антиаритмических средств. Их приоритетная роль в разных случаях неодинакова. Непременным слагаемым лечения, в первую очередь при невротических нарушениях ритма, является рациональная психотерапия. Этиотропное лечение Этиотропное лечение, особенно в условиях текущего процесса, служит фундаментом дифференцированной терапии и нередко играет решающую роль в противоаритмическом эффекте. Перефразируя Б. Е. Вотчала [1965], можно сказать, что аспирин при миокардите или психотропные препараты при неврогенных расстройствах ритма зачастую дают лучший результат, чем специальные средства. В традиционное деление аритмий на функциональные и органические сейчас привнесено конкретное содержание. Обособление нейрогенных, коронарогенных, токсико-воспалительных, метаболических и дисгормональных нарушений ритма [Чазов Е. И., 1990] облегчает причинную ориентацию и намечает пути этиотропного вмешательства. Базисная терапия Лечение аритмии сердца проводится в зависимости от характера аритмий, тяжести заболевания, возраста больного, переносимости лекарственных препаратов, сопутствующих заболеваний. Во всех случаях оно направлено на устранения причины аритмии и восстановление нормального сердечного ритма. Подбор и назначение противоаритмической терапии проводится под систематическим ЭКГ-контролем. По механизму воздействия выделяют 4 класса противоаритмических препаратов:
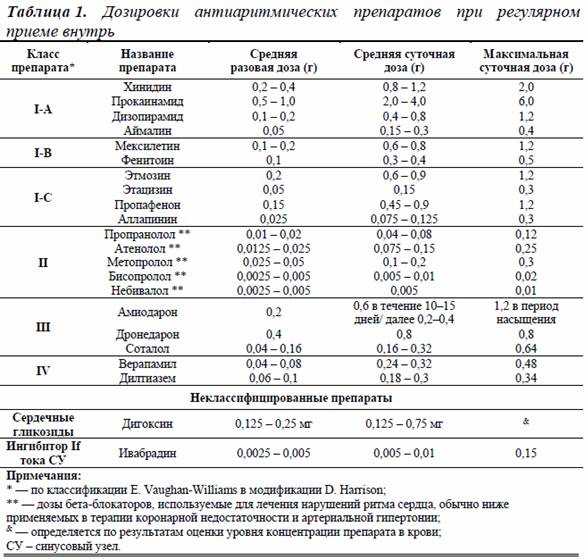
1 класс - мембраностабилизирующие препараты, блокирующие натриевые каналы: 1А - увеличивают время реполяризации (прокаинамид, хинидин, аймалин, дизопирамид) 1B - уменьшают время реполяризации (тримекаин, лидокаин, токаинид, мексилетин) 1C - не оказывают выраженного влияния на реполяризацию (флекаинид, пропафенон, энкаинид, этацизин, этмозин, аллапинин)
2 класс - β-адреноблокаторы понижают возбудисмость, частоту СС, нормализуют ритм: атенолол, пропранолол, эсмолол, метопролол, ацебутолол, надолол;
3 класс - удлиняют реполяризацию и блокируют калиевые каналы (соталол, амиодарон, дофетилид, ибутилид, бретилий);
4 класс - блокируют кальциевые каналы, замедляют проведение электрических импульсов (дилтиазем, верапамил). Длительность лечения, дозировку препаратов при аритмии устанавливает врач, в каждом случае индивидуальную. В связи с токсичностью перечисленных препаратов следует проводить периодическое обследование и консультацию у кардиолога. Немедикаментозные методы лечения аритмий включают: электрокардиостимуляцию, имплантацию кардиовертера-дефибриллятора, радиочастотную аблацию и хирургию на открытом сердце. Они проводятся кардиохирургами в специализированных отделениях. Имплантация электрокардиостимулятора (ЭКС) - искусственного водителя ритма направлена на поддержание нормального ритма у пациентов с брадикардией и атриовентрикулярными блокадами. Имплантированный кардиовертер-дефибриллятор в профилактических целях подшивается пациентам, у которых высок риск внезапного возникновения желудочковой тахиаритмии и автоматически выполняет кардиостимуляцию и дефибрилляцию сразу после ее развития. С помощью радиочастотной аблации (РЧА сердца) через небольшие проколы с помощью катетера проводят прижигание участка сердца, генерирующего эктопические импульсы, что позволяет блокировать импульсы и предотвратить развитие аритмии. Хирургические операции на открытом сердце проводятся при кардиальных аритмиях, вызванных аневризмой левого желудочка, пороками клапанов сердца и т.д.
Заключение Подводя итоги, следует отметить, что аритмии сердца являются чаще всего проявлением сердечно-сосудистых заболеваний. В прогностическом плане аритмии крайне неоднозначны. Некоторые из них (наджелудочковые экстрасистолии, редкие экстрасистолы желудочков), не связанные с органической патологией сердца, не несут угрозы здоровью и жизни. Мерцательная аритмия, напротив, может вызывать жизнеугрожающие осложнения: ишемический инсульт, тяжелую сердечную недостаточность. Самыми тяжелыми аритмиями являются трепетание и фибрилляция желудочков: они представляют непосредственную угрозу для жизни и требуют проведения реанимационных мероприятий. Изучив особенности диагностики и лечения аритмий, следует отметить, что точная диагностика аритмий возможна при электрографическом исследовании и знания особенностей электрокардиограммы. В то же время, спектр диагностических методов достаточно широк и в случае, если не удаётся зарегистрировать скрытые виды аритмии с помощью элекрокардиограммы, можно использовать другие диагностические методики (суточное мониторирование по Холтеру, эхокардиография, электрофизиологические исследование сердца) и др. Основным направлением профилактики аритмий является лечение кардиальной патологии, практически всегда осложняющейся нарушением ритма и проводимости сердца. Также необходимо исключение экстракардиальных причин аритмии (тиреотоксикоза, интоксикаций и лихорадочных состояний, вегетативной дисфункции, электролитного дисбаланса, стрессов и др.). Рекомендуется ограничение приема стимулирующих средств (кофеина), исключение курения и алкоголя, самостоятельного подбора противоаритмических и иных препаратов.
Литература |
||
|
Последнее изменение этой страницы: 2018-05-10; просмотров: 361. stydopedya.ru не претендует на авторское право материалов, которые вылажены, но предоставляет бесплатный доступ к ним. В случае нарушения авторского права или персональных данных напишите сюда... |