Студопедия КАТЕГОРИИ: АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция |
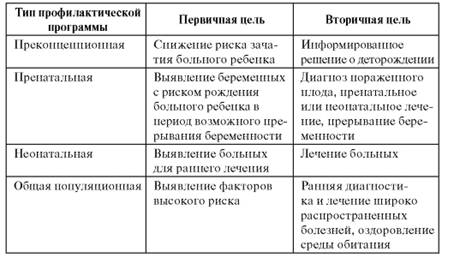
Диагностика синдрома Шерешевского-ТёрнераУ новорожденных синдром Шерешевского-Тёрнера может быть заподозрен неонатологом или педиатром по наличию крыловидной складки шеи и лимфедемы. При отсутствии явных внешних признаков диагноз нередко устанавливается только в пубертатном периоде на основании низкого роста, отсутствия менархе, невыраженности вторичных половых признаков. При исследовании уровня гормонов определяется повышение гонадотропинов и снижение эстрогенов в крови. Решающее значение в диагностике синдрома Шерешевского-Тёрнера принадлежит определению полового хроматина и исследованию кариотипа. При обнаружении характерных признаков синдрома Шерешевского-Тёрнера у плода по данным акушерского УЗИ, решается вопрос о проведении инвазивной пренатальной диагностики. Больные с синдромом Шерешевского-Тёрнера нуждаются в консультации генетика, эндокринолога, кардиолога, кардиохирурга, нефролога, офтальмолога, отоларинголога, лимфолога, гинеколога-эндокринолога (женщины), андролога (мужчины). Для обнаружения врожденных пороков и сопутствующих заболеваний показано выполнение ЭхоКГ, МРТ сердца, ЭКГ, УЗИ почек, рентгенографии позвоночника, денситометрии, рентгенографии костей стоп и кистей и др. В рамках диагностического обследования женщинам проводится гинекологическое исследование, УЗИ органов малого таза; мужчинам – УЗИ мошонки, исследование андрогенного профиля. В случае аномалиях зубных рядов детям необходима консультация ортодонта. С целью дифференциальной диагностики синдрома Шерешевского-Тёрнера и гипофизарного нанизма необходимо проведение исследования уровня гормонов гипофиза в крови, рентгенографии турецкого седла, электроэнцефалографии.  Синдром добавочной Х-хромосомы у женщин. Этиология, клиника, Диагностика. Наследственное нарушение, обусловленное наличием дополнительной X хромосомы, является частным случаем анеуплоидии. В большинстве случаев носители дополнительной X-хромосомы — женщины без заметных признаков патологии, поэтому при медицинских исследованиях 90 % трисомиков по X-хромосоме остаются не выявленными. Генетическое нарушение:47,ХХХ (2 тельца Бара) - 48,ХХХХ (3 тельца Бара) - 49, ХХХХХ (4 тельца Бара).(ХХХ) – 1:1000. Основные клинические проявления:чаще встречается с трисомией: недоразвитие яичников; гипоплазия матки; нарушение менструального цикла; рано наступает вторичная менория; до 70% бесплодны; интеллект снижен при 48,xxxx и выше.рисомия по X-хромосоме приводит к незначительному повышению внутриутробной смертности. Развитие может протекать с некоторыми нарушениями, могут возникнуть проблемы с координацией, моторикой и развитием речи. В некоторых случаях отмечен меньший размер головы (без заметного снижения умственных способностей). Трисомия по X-хромосоме не приводит к значительным нарушениям фертильности, в большинстве случаев проявляется только в незначительно более ранней менструации. Специфическая лабораторная диагностика:кариотипирование. Синдром добавочной У-хромосомы у мужчин. Этиология, клиника, Диагностика. Хромосомное заболевание, характерное только для мужчин. Носитель синдрома имеет дополнительнуюY-хромосому, общий хромосомный набор составляет 44 аутосомы и три половые хромосомы. Внешне мужчины с дополнительнойY-хромосомой обычно не имеют существенных отличий от нормальных, но могут иметь ряд особенностей. Генетическое нарушение:причиной возникновения синдрома является нерасхождение Y-хромосом в процессе сперматогенеза. В результате появляется сперматозоид, несущий вторую Y-хромосому, в результате оплодотворения которым появляется ребёнок с 47 хромосомами в кариотипе (47 XYY). Синдром не является наследуемым состоянием, риск рождения второго ребёнка с этим синдромом не выше, чем в среднем в популяции. Частота появления — примерно 1 случай на 1000 мужчин. Большая часть носителей не знает о своей особенности. Несмотря на наличие лишней хромосомы, сперма XYY-мужчины обычно несёт нормальный набор хромосом, ввиду того, что лишняя Y-хромосома элиминируется. Риск появления детей с хромосомными заболеваниями у большинства мужчин с XYY-синдромом не отличается от такого же риска у мужчины с нормальным генотипом. В то же время, число сперматозоидов с хромосомными аномалиями у некоторых мужчин с XYY-синдромом выше, но неизвестно, насколько существенно это повышает риск появления детей с хромосомными болезнями у таких отцов. Основные клинические проявления: наличие второй Y-хромосомы в большинстве случаев не ведёт к каким-либо физическим отклонениям. В то же время, многие мужчины с XYY-синдромом имеют одну или несколько особенностей. При рождении они имеют нормальный рост, но часто быстрее растут в детстве. В среднем, во взрослом состоянии носитель выше, чем 75 % мужчин того же возраста. Некоторые мужчины с синдромом XYY имеют небольшие нарушения координации движений, в результате чего могут казаться неуклюжими. Фертильность чаще всего не нарушена, обычно такие мужчины гетеросексуальны и имеют нормальную сексуальную функцию. Тем не менее, описаны случаи существенного снижения фертильности, вплоть до бесплодия. У небольшого числа носителей также повышен уровень половых гормонов, связанных со сперматогенезом, что может вести к бесплодию ввиду нарушения образования спермы. Неизвестно, насколько высоко число случаев бесплодия у мужчин с XYY-синдромом. IQ находится в пределах нормы, но часто несколько ниже, чем у родных братьев и сестёр. Примерно половина носителей имеет проблемы с обучением, в частности, могут быть нарушения речи и чтения. Может быть повышен риск поведенческих проблем, таких как синдром гиперактивности, мужчины с XYY-синдромом часто импульсивны и эмоционально незрелы. Специфическая лабораторная диагностика:кариотипирование. Профилактика наследственной патологии. ГЕНЕТИЧЕСКИЕ ОСНОВЫ ПРОФИЛАКТИКИ НАСЛЕДСТВЕННОЙ ПАТОЛОГИИ Общие положения С профилактической точки зрения всю наследственную патологию целесообразно подразделить на 3 категории: • вновь возникающие мутации (в первую очередь это анеуплоидии и тяжелые формы доминантных мутаций); • унаследованные от предыдущих поколений (как генные, так и хромосомные); • болезни с наследственной предрасположенностью. Различают 3 вида профилактики наследственной патологии. Первичная профилактика Под первичной профилактикой понимают действия, которые должны предупредить зачатие больного ребенка; это планирование деторождения и улучшение среды обитания человека. Планирование деторождения включает 3 основные позиции: • оптимальный репродуктивный возраст, который для женщин составляет 21-35 лет (более ранние или поздние беременности увеличивают вероятность рождения ребенка с врожденной патологией и хромосомными болезнями) (см. рис. 5.29); • отказ от деторождения в случаях высокого риска наследственной и врожденной патологии (при отсутствии надежных методов дородовой диагностики, лечения, адаптации и реабилитации больных); • отказ от деторождения в браках с кровными родственниками и между двумя гетерозиготными носителями патологического гена. Улучшение среды обитания человека должно быть направлено главным образом на предупреждение вновь возникающих мутаций путем жесткого контроля содержания мутагенов и тератогенов в окружающей среде. Это особенно важно для профилактики всей группы соматических генетических болезней (врожденные пороки развития, злокачественные новообразования, иммунодефицитные состояния и т.п.). Вторичная профилактика Вторичная профилактика предполагает прерывание беременности при высокой вероятности заболевания плода или пренатально диагностированной болезни. Прервать беременность можно только в установленные сроки и с согласия женщины. Основанием для элиминации эмбриона или плода является наследственная болезнь. Прерывание беременности - не самое лучшее решение, но пока это единственный метод для вторичной профилактики большинства тяжелых и смертельных генетических дефектов. Третичная профилактика Под третичной профилактикой наследственной патологии понимают коррекцию проявления патологических генотипов. Это можно назвать и нормокопированием, поскольку при патологическом генотипе стремятся получить нормальный фенотип. Третичная профилактика проводится как при наследственных болезнях, так и (особенно часто) при болезнях с наследственной предрасположенностью. С ее помощью можно добиться полной нормализации функций или снижения выраженности патологического процесса. Для некоторых форм наследственной патологии она может совпадать с лечебными мероприятиями в общемедицинском смысле. Предотвратить развитие наследственного заболевания (нормокопирование) можно внутриутробно или после рождения. Для некоторых наследственных заболеваний возможно внутриутробное лечение (например, при резус-несовместимости, некоторых ацидуриях, галактоземии). Развитие заболевания в настоящее время можно предотвратить путем коррекции (лечения) после рождения больного. Типичными примерами болезней, для которых эффективна третичная профилактика, могут быть галактоземия, фенилкетонурия, гипотиреоз (см. ниже) и др. Например, целиакия проявляется с началом прикорма ребенка. В основе болезни лежит непереносимость глютена. Исключение этого белка из пищи полностью гарантирует избавление от тяжелейшей патологии ЖКТ. Профилактика наследственных болезней и болезней с наследственной предрасположенностью должна включать несколько этапов и проводиться на популяционном уровне. Современные представления о наследственной патологии и методические возможности позволяют осуществлять профилактику на разных уровнях онтогенеза. Их характеристики и целевые установки представлены в табл. 11.2. Таблица 11.2. Характеристика основных типов популяционно-генетических профилактических программ
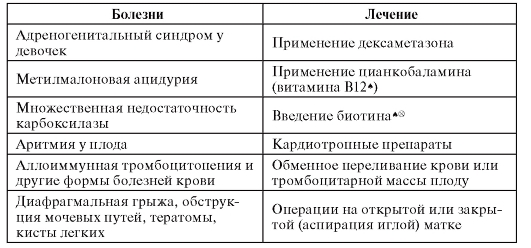
Как видно из табл. 11.2, мероприятия по профилактике можно проводить до зачатия и заканчивать общепопуляционным обследованием. При этом желательно использовать одновременно два принципиально разных подхода: семейный и популяционный. Каждый из этих подходов имеет свои разрешающие способности и ограничения. Современная основа профилактики наследственной патологии - теоретические разработки в области молекулярной природы наследственных болезней, механизмов и процессов их развития в пре- и постнатальном периодах, закономерностей сохранения мутаций (а иногда и распространения) в семьях и популяциях, а также изучение процессов возникновения и становления мутаций в зародышевых и соматических клетках. В генетическом плане можно выделить 5 подходов к профилактике наследственной патологии, которые рассмотрены ниже. Управление экспрессией генов В середине 20-х годов XX в. в экспериментах были обнаружены явления пенетрантности и экспрессивности, которые вскоре стали предметом изучения медицинской генетики. Выше отмечалось, что Н.К. Кольцов сформулировал понятие «евфеника», под которым он понимал формирование хороших качеств или исправление болезненных проявлений наследственности у человека путем создания соответствующих условий (лекарства, диета, воспитание и др.). Эти идеи стали реализовываться только в 60-х годах XX в., когда накопились сведения о первичных продуктах патологического гена и молекулярных механизмах патогенеза наследственных болезней. Зная механизмы действия патологических генов, можно разрабатывать методы их фенотипической коррекции, другими словами, управлять пенетрантностью и экспрессивностью. По мере прогресса науки накапливаются сведения о методах профилактики наследственной патологии на разных стадиях онтогенеза - о лечебных или диетических воздействиях. Клиническим примером управления экспрессией генов, уже прошедшим длительную проверку практикой, является предупреждение последствий фенилкетонурии, галактоземии и врожденного гипотиреоза. Клиническая картина этих болезней формируется в раннем постнатальном периоде, в связи с чем принцип третичной профилактики сравнительно простой. Болезнь должна быть диагностирована в течение нескольких дней после рождения, чтобы сразу применить профилактическое лечение, предупреждающее развитие патологического фенотипа (клинической картины). Нормокопирование может достигаться диетическими (при фенилкетонурии, галактоземии) или лекарственными (при гипотиреозе) методами. Коррекция проявления патологических генов может начинаться с эмбриональной стадии развития. Закладываются основы так называемой преконцепционной и перинатальной профилактики наследственных болезней (в течение нескольких месяцев до зачатия и до родов). Так, например, гипофенилаланиновая диета для матери во время беременности уменьшает проявления фенилкетонурии в постнатальном периоде у ребенка. Отмечено, что врожденные аномалии нервной трубки (полигенный характер наследования) реже встречаются у детей женщин, получающих достаточное количество витаминов. Дальнейшая проверка показала, что если провести лечение женщин в течение 3-6 мес до зачатия и на протяжении первых месяцев беременности гипервитаминной (витамины С, Е, фолиевая кислота) диетой, то вероятность развития у ребенка аномалий нервной трубки существенно уменьшается. Это важно для семей, в которых уже есть больные дети, а также для популяций с высокой частотой патологи- ческих генов (например, по врожденным аномалиям нервной трубки среди населения Ирландии). Подробнее о проблемах преконцепционной профилактики репродуктивного здоровья см. в статье Л.Ф. Курило на компакт-диске. В перспективе могут быть разработаны новые методы внутриутробной коррекции патологического проявления генов, что особенно важно для семей, в которых по религиозным соображениям неприемлемо прерывание беременности. В таблице 11.3 приведены примеры врожденных аномалий, для которых уже разработаны методы внутриутробного лечения. Таблица 11.3. Примеры внутриутробного лечения врожденных болезней
Опыт пренатальной терапии плодов женского пола с дефицитом 21-гидроксилазы может служить отправной точкой для разработки методов лечения других наследственных болезней. Лечение проводится по следующему плану. Беременным, имеющим риск рождения ребенка с врожденной гиперплазией коры надпочечников, до 10-й недели беременности назначают дексаметазон (20 мкг/кг) независимо от состояния и пола плода. Дексаметазон подавляет секрецию андрогенов эмбриональными надпочечниками. Одновременно необходимо провести пренатальную диагностику пола плода и ДНК-диагностику мутаций в гене (путем либо биопсии хориона, либо амниоцентеза). Если обнаруживается, что плод мужского пола или плод женского пола не поражен, то пренатальную терапию прекращают, а если у плода женского пола находят мутации в гомозиготном состоянии, то лечение продолжают до родов. Пренатальное лечение низкими дозами дексаметазона вряд ли дает побочные эффекты. При наблюдении за детьми до 10-летнего возраста не обнаружено никаких отклонений. У женщин, получающих дексаметазон, наблюдаются небольшие побочные эффекты (колебания настроения, прибавка массы тела, повышение артериального давления, общий дискомфорт), но они согласны переносить эти неудобства ради здоровья дочерей. Положительные результаты лечения плодов женского пола с дефицитом 21-гидроксилазы (адреногенитальный синдром) существенно перевешивают отрицательные моменты. Третичная профилактика на основе управления экспрессией генов особенно важна и эффективна для предупреждения болезней с наследственной предрасположенностью. Исключение из среды факторов, способствующих развитию патологического фенотипа, а иногда и обусловливающих его, - прямой путь к профилактике таких болезней. Профилактике поддаются все моногенные формы наследственной предрасположенности путем исключения из среды обитания проявляющих факторов, в первую очередь фармакологических средств у носителей недостаточности Г6ФДГ, аномальной псевдохолинэстеразы, мутантной ацетилтрансферазы. В этих случаях речь идет о первичной (врожденной) непереносимости лекарств, а не о приобретенной лекарственной болезни (см. гл. 8). Для работы в производственных условиях, провоцирующих болезненные состояния у лиц с мутантными аллелями (например, контакты со свинцом, пестицидами, окислителями), необходимо проводить отбор рабочих в соответствии с установленными принципами (см. гл. 7). Хотя профилактика многофакторных состояний более сложная, поскольку они вызываются взаимодействием нескольких факторов среды и полигенных комплексов, все же при правильном семейном анамнезе и молекулярно-генетическом анализе полиморфных маркеров генов предрасположенности к заболеваниям можно выявить «слабые» звенья в здоровье индивида и создать благоприятные условия для замедления или приостановки развития многофакторного заболевания (предупредительная медицина). На этом принципе основана профилактика гипертонической болезни, атеросклероза, рака легких. |
||||||||
|
Последнее изменение этой страницы: 2018-04-11; просмотров: 708. stydopedya.ru не претендует на авторское право материалов, которые вылажены, но предоставляет бесплатный доступ к ним. В случае нарушения авторского права или персональных данных напишите сюда... |