Студопедия КАТЕГОРИИ: АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция |
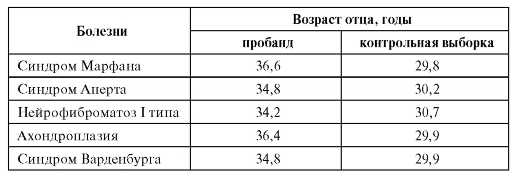
Элиминация эмбрионов и плодов с наследственной патологиейМеханизмы элиминации нежизнеспособных эмбрионов и плодов отрабатывались эволюционно. У человека это спонтанные аборты и преждевременные роды. Конечно, не все они происходят по причине неполноценности эмбриона или плода; часть из них связана с условиями вынашивания, т.е. с состоянием женского организма. Однако определенно не менее чем в 50% случаев прерванных беременностей у плодов имеются либо врожденные пороки развития, либо наследственные болезни. Таким образом, элиминация эмбрионов и плодов с наследственной патологией заменяет спонтанный аборт как природное явление. Методы пренатальной диагностики быстро развиваются, поэтому этот профилактический подход получает все большее значение. Установление диагноза наследственного заболевания у плода служит показанием для прерывания беременности. Процедура пренатальной диагностики и особенно прерывание беременности должны проводиться с согласия женщины. Как указывалось выше, в некоторых семьях по религиозным соображениям беременность не может быть прервана. Генная инженерия на уровне зародышевых клеток Профилактика наследственных болезней может быть наиболее полной и эффективной, если в зиготу будет встроен ген, по функции заменяющий мутантный. Устранение причины наследственной болезни (а именно это и есть наиболее фундаментальный аспект профилактики) означает достаточно серьезное манипулирование генетической информацией в зиготе. Это могут быть: введение нормального аллеля в геном путем трансфекции, обратная мутация патологического аллеля, включение нормального гена в работу, если он блокирован, выключение мутантного гена. Сложности этих задач очевидны, но интенсивные экспериментальные разработки в области генной инженерии свидетельствуют о принципиальной возможности их решения. Генно-инженерная профилактика наследственных болезней стала уже не утопией, а перспективой, хотя и неблизкой.  Предпосылки для коррекции генов человека в зародышевых клетках уже созданы. Их можно обобщить в виде следующих положений. - Расшифровка генома человека завершена, особенно на уровне секвенирования нормальных и патологических аллелей. Интенсивно развивается функциональная геномика, благодаря которой будут известны межгенные взаимодействия. - Любые гены человека нетрудно получать в чистом виде на основе химического или биологического синтеза. Интересно, что ген глобина человека был одним из первых искусственно полученных генов. - Разработаны методы включения генов в геном человека с разными векторами или в чистом виде путем трансфекции. - Методы направленного химического мутагенеза позволяют индуцировать специфические мутации в строго определенном локусе (получение обратных мутаций - от патологического аллеля к нормальному). - В экспериментах на разных животных получены доказательства трансфекции отдельных генов на стадии зигот (дрозофила, мышь, коза, свинья и др.). Введенные гены функционируют в организме-реципиенте и передаются по наследству, хотя и не всегда по законам Менделя. Например, ген гормона роста крыс, введенный в геном зигот мышей, функционирует у родившихся мышей. Такие трансгенные мыши значительно больше по размерам и массе тела, чем обычные. Генно-инженерная профилактика наследственных болезней на уровне зигот разработана пока слабо, хотя выбор способов синтеза генов и способов их доставки в клетки уже достаточно широк. Решение вопросов трансгеноза у человека сегодня упирается не только в генно-инженерные трудности, но и в этические проблемы. Ведь речь идет о композиции новых геномов, которые создаются не эво- люцией, а человеком. Эти геномы вольются в генофонд человечества. Какова будет их судьба сгенетической и социальной точек зрения, будут ли они функционировать как нормальные геномы, готово ли общество принять на себя последствия неудачных исходов? Сегодня ответить на эти вопросы трудно, а без ответа на них нельзя начинать клинические испытания, поскольку произойдет безвозвратное вмешательство в геном человека. Без объективной оценки эволюционных последствий генной инженерии нельзя применять эти методы у человека (даже с медицинскими целями на стадии зигот Планирование семьи При высоком (более 20%) риске рождения больного ребенка и отсутствии возможностей пренатальной диагностики рекомендуется отказ от деторождения. Понятно, что такая рекомендация должна быть дана после квалифицированной медико-генетической консультации, когда нет методов пренатальной диагностики или для семьи по различным соображениям неприемлемо прерывание беременности. Как известно, кровнородственные браки повышают вероятность рождения ребенка с наследственной болезнью. Отказ от кровнородственных браков или ограничение деторождения в них может рассматриваться как метод профилактики наследственной патологии. Об этом говорят следующие факты. В популяциях с высокой частотой какой-либо болезни, в которых проводится диагностика носительства, возможен отказ от браков гетерозиготных носителей. Для женщин после 35 лет существенно повышается вероятность рождения ребенка с хромосомными болезнями (см. гл. 5), для мужчин - с генными (табл. 11.4). Таблица 11.4. Средний возраст отцов к моменту рождения детей с аутосомнодоминантными заболеваниями (спорадические случаи)
Разница в возрасте отцов пробандов и отцов в контрольной выборке составляет в среднем 5 лет. Причины этого явления неясны, но для профилактики наследственных болезней его надо принимать во внимание. Таким образом, окончание деторождения до 35 лет и даже ранее является одним из факторов профилактики наследственных болезней. При планировании рождения 2-3 детей такого периода вполне достаточно для большинства семей. Охрана окружающей среды Наследственная изменчивость человека постоянно пополняется новыми мутациями. Вновь возникающие спонтанные мутации определяют в целом до 20% всей наследственной патологии. Для некоторых тяжелых доминантных форм новые мутации являются причиной 90% наследственных болезней и более. Наследственные болезни, обусловленные вновь возникшими мутациями, фактически нельзя предсказать. Это случайные события, редкие для каждого гена. Пока нет предпосылок вмешиваться в процесс спонтанного мутагенеза у человека, хотя интенсивные исследования антимутагенеза и антитератогенеза могут привести к созданию новых методов профилактики наследственных болезней и врожденных пороков развития. Наряду со спонтанным мутагенезом у человека возможен индуцированный мутагенез (радиационный, химический, биологический). Универсальный характер индуцированного мутагенеза на всех уровнях организации наследственности для всех живых существ не вызывает сомнений. Естественно, что индуцированный мутагенез может служить дополнительным источником наследственных болезней. С точки зрения профилактики наследственных болезней он должен быть полностью исключен. Необходимо подчеркнуть, что индуцированный мутационный процесс опасен в плане не столько индивидуального прогноза, сколько популяционного. Отсюда вытекает, что исключение мутагенных факторов из среды обитания человека является методом популяционной профилактики наследственных болезней. Методы проверки внешних факторов на мутагенность разработаны, их можно ввести в гигиенические регламентации по охране окружающей среды. Этот вопрос очень важен, потому что мутагенные эффекты факторов окружающей среды проявляются не в экспонированной популяции, а в потомстве в нескольких поколениях. К охране среды обитания человека относится также исключение из нее факторов, вызывающих экогенетические патологические реакции. Например, для лиц с пигментной ксеродермой (гомозигот) надо исключить контакт с ультрафиолетовыми лучами, для лиц с недостаточностью ингибитора протеаз - с пылью, для носителей мутации порфиринового гена - с барбитуратами и т.д. 55. Медико-генетическое консультирование.\ Общие положения Медико-генетическое консультирование - специализированный вид медицинской помощи - является наиболее распространенным методом профилактики наследственных болезней. Показания для медико-генетического консультирования: • наличие установленного или предполагаемого наследственного заболевания в семье; • рождение ребенка с врожденным пороком развития; • задержка умственного или физического развития ребенка; • повторные спонтанные аборты, выкидыши, мертворождения; • высокий риск патологии плода по результатам биохимического скрининга маркерных сывороточных белков беременной; • наличие УЗИ-маркеров наследственного заболевания у плода; • возраст беременной 35 лет и старше; • близкородственные браки; • воздействие тератогенов в первые 3 мес беременности. В принципе каждой супружеской паре желательно пройти медикогенетическое консультирование до планирования деторождения (проспективно) и, безусловно, необходимо после рождения больного ребенка (ретроспективно). Функции врача-генетика Врач-генетик выполняет две основные функции. Во-первых, он с помощью других «узких» специалистов устанавливает диагноз, используя при дифференциальной диагностике специальные генетические методы; во-вторых, он определяет прогноз здоровья будущего (или уже родившегося) потомства. Перед врачом всегда возникают врачебные, генетические и деонтологические проблемы; на разных этапах консультирования преобладают то одни, то другие. Медико-генетическая консультация включает 4 этапа: диагностику, прогнозирование, заключение, совет. Общение врача-генетика с семьей больного должно быть доверительным и доброжелательным. Диагностика Консультирование всегда начинается с уточнения диагноза наследственной болезни, поскольку точный диагноз остается необходимой предпосылкой любой консультации. Прежде чем направить пациента в медико-генетическую консультацию, лечащий врач должен с помощью доступных ему методов максимально уточнить диагноз и определить цель консультации. Если необходимо дополнительно применять генеалогический, цитогенетический, биохимические и другие специальные генетические методы (например, определить сцепление генов или использовать молекулярно-генетические методы и т.п.), то пациента направляют на медико-генетическую консультацию, и врач-генетик помогает лечащему врачу в установлении диагноза. При этом может возникнуть необходимость направления пациента или его родственников на дополнительное обследование. Со своей стороны врач-генетик может поставить перед другими специалистами (невропатологом, эндокринологом, ортопедом, офтальмологом и др.) конкретную задачу - распознать симптомы предполагаемой наследственной болезни у пациента или его родственников. Сам врач-генетик не может иметь столь универсальных знаний, чтобы в полном объеме обеспечить клиническую диагностику нескольких тысяч наследственных болезней. На первом этапе консультирования перед врачом-генетиком возникает много сугубо генетических задач (генетическая гетерогенность болезни, унаследованная или вновь возникшая мутация, средовая или генетическая обусловленность данного врожденного заболевания и т.д.). Диагноз уточняют в медико-генетической консультации с помощью генетического анализа. С этой целью врач-генетик пользуется клинико-генеалогическим, цитогенетическим и молекулярно-генетическими методами, а также анализом сцепления генов, методами генетики соматических клеток. Из негенетических методов широко используются биохимические, иммунологические и другие параклинические методы, которые помогают установить точный диагноз. Клинико-генеалогический метод при условии тщательного сбора родословной дает определенную информацию для установления диагноза наследственной болезни. Клинико-генеалогический метод позволяет описать впервые встретившуюся, новую форму заболевания. Если в родословной четко прослеживается тип наследования, то консультирование возможно даже при неустановленном диагнозе (особенности использования клинико-генеалогического метода и его разрешающие возможности рассмотрены выше). В медикогенетической консультации указанный метод применяется во всех случаях без исключения. Цитогенетическое исследование, как свидетельствует опыт работы многих консультаций, применяется не менее чем в 10% случаев. Это обусловлено необходимостью прогноза для потомства при установленном диагнозе хромосомной болезни и потребностью в уточнении диагноза в неясных случаях при врожденных пороках развития. С такими проблемами часто встречаются в практике консультирования. Обследуют, как правило, не только пробандов, но и родителей. Биохимические, иммунологические и другие параклинические методы не являются специфичными для генетической консультации, но применяются так же широко, как и при диагностике ненаследственных болезней. При наследственных болезнях часто применяют одни и те же тесты не только у пациента, но и у других членов семьи (составление биохимической или иммунологической «родословной»). В процессе генетического консультирования часто возникает потребность в дополнительном параклиническом обследовании. В таких случаях больного или его родственников направляют в соответствующие специализированные учреждения. В конечном счете в медико-генетической консультации диагноз уточняется путем генетического анализа всех полученных сведений, в том числе (если это необходимо) данных о сцеплении генов или результатов исследования культивированных клеток. Врач-генетик должен быть высококвалифицированным специалистом в разных областях медицинской генетики. Прогноз для потомства После уточнения диагноза определяют прогноз для потомства. Врач-генетик формулирует генетическую задачу, решение которой основывается либо на теоретических расчетах с использованием методов генетического анализа и вариационной статистики, либо на эмпирических данных (таблицы эмпирического риска). Ясно, что обычная подготовка врача общей практики не позволяет квалифицированно сделать такой прогноз. Ошибка врача при неправильном прогнозе для семьи может быть роковой: повторно родится тяжелобольной ребенок либо семья неправомерно откажется от деторождения. Если применяется пренатальная диагностика, не требуется решение генетической задачи. В таких случаях не прогнозируется рождение ребенка с болезнью, а диагностируется заболевание у плода. |
||||||||||
|
Последнее изменение этой страницы: 2018-04-11; просмотров: 955. stydopedya.ru не претендует на авторское право материалов, которые вылажены, но предоставляет бесплатный доступ к ним. В случае нарушения авторского права или персональных данных напишите сюда... |