Студопедия КАТЕГОРИИ: АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция |
Исследования диффузионной способности легких (DLCO).Измерение диффузионной способности легких осуществляется после выполнения форсированной спирометрии (определение ФЖЕЛ, ЖЕЛ) или бодиплетизмографии (ЖЕЛ) и определения структуры статических объемов. Исследование диффузии применяется у больных рестриктивными и обструктивными заболеваниями, главным образом, для диагностики эмфиземы или легочного фиброза. Также метод может быть использован для исследований легочной гемодинамики и оценки легочной гипертензии. Метод DLCO является дополнительным диагностическим маркером дыхательной недостаточности.Исследование проводится на аппарате Master Screen Body (Германия).
Подготовка к исследованиям Бодиплетизмография и диффузионной способности легких:
Дыхательная недостаточность делится на: 1 стадия- вентиляционные нарушения, когда выявляются изменения вентиляции без изменений газового состава артериальной крови; 2 стадия- нарушения газового состава артериальной крови, когда наряду с вентиляционными нарушениями наблюдаются гипоксемия и гиперкапния, нарушения кислотно-щелочного равновесия.
 1 степень-одышка возникает при повышенной физической нагрузке, которую ранее больной переносил хорошо; 2 степень-одышка при обычных для данного больного физических нагрузках; 3 степень- одышка возникает при малых физических нагрузках или в покое.
Исследование функции внешнего дыхания проводят с помощью специальных приборов – спирографов.
^ Схематическое изображение спирографа
Пневмотахография –метод регистрации потока (объемной скорости движения) воздуха при спокойном дыхании и выполнении определенных маневров. В клинической практике широко применяется только пневмотахограмма форсированного выдоха (кривая «поток-объем»).
Спирометрия — наиболее важный способ оценки лёгочной функции. При проведении спирометрии пациент вдыхает и выдыхает с максимальной силой. Измеряются объемная скорость воздушного потока и изменения объема дыхательной системы. Наиболее клинически значимые сведения дает анализ экспираторного маневра (выдоха).
1.Определение типа и степени легочной недостаточности. 2.Мониторинг показателей легочной вентиляции в целях определения степени и быстроты прогрессирования заболевания. 3.Оценка эффективности курсового лечения заболеваний с бронхиальной обструкцией бронходилататорами β2-агонистами короткого и пролонгированного действия, холинолитиками), ингаляционными ГКС и мембраностабилизирующими препаратами. 4.Проведение дифференциальной диагностики между легочной и сердечной недостаточностью в комплексе с другими методами исследования. 5.Выявление начальных признаков вентиляционной недостаточности у лиц, подверженных риску легочных заболеваний, или у лиц, работающих в условиях влияния вредных производственных факторов. 6.Экспертиза работоспособности и военная экспертиза на основе оценки функции легочной вентиляции в комплексе с клиническими показателями. 7.Проведение бронходилатационных тестов в целях выявления обратимости бронхиальной обструкции, а также провокационных ингаляционных тестов для выявления гиперреактивности бронхов.
Статические показатели определяют во время спокойного дыхания.
^ Спирографическая кривая и показатели легочной вентиляции
1) объем форсированного выдоха за первую секунду (ОФВ1 - FEV1) — объем воздуха, который выдыхается за первую секунду при максимально быстром выдохе; он измеряется в мл и высчитывается в процентах к ФЖЕЛ; здоровые люди за первую секунду выдыхают не менее 70 % ФЖЕЛ; 2) проба или индекс Тиффно(FEV1 % = FEV1/VC %)— соотношение ОФВ1 (мл)/ЖЕЛ (мл), умноженное на 100 %; в норме составляет не менее 70—75 %; 3) максимальная объемная скорость воздуха на уровне выдоха 75 % ФЖЕЛ (МОС75 - MEF75), оставшейся в легких; 4) максимальная объемная скорость воздуха на уровне выдоха 50 % ФЖЕЛ (МОС50 – MEF50), оставшейся в легких; 5) максимальная объемная скорость воздуха на уровне выдоха 25 % ФЖЕЛ (МОС25 – MEF25), оставшейся в легких; 6) средняя объемная скорость форсированного выдоха, вычисленная в интервале измерения от 25 до 75 % ФЖЕЛ (СОС25-75 - MEF25-75).
^ Спирографическая кривая, полученная в маневре форсированного выдоха. Расчет показателей ОФВ1 и СОС25-75
Простое механическое устройство наподобие водяного спирографа было вытеснено электронными приборами, которые сделали возможным точное измерение инспираторного и экспираторного потоков. Эти приборы также позволяют проводить измерение объёмной скорости потока как функции объёма лёгких. Чтобы понять отношение между объёмной скоростью воздушного потока и объёмом лёгких, необходимо проанализировать петлю поток-объём.
Процедура выполнения дыхательных маневров с регистрацией кривой "поток—объем" форсированного дыхания идентична той, которая выполняется при записи ФЖЕЛ во время проведения классической спирографии. Больному надлежит объяснить, что в пробе с форсированным дыханием выдохнуть в прибор следует так, будто нужно погасить свечи на праздничном торте. После некоторого периода спокойного дыхания пациент делает максимально глубокий вдох, в результате чего регистрируется кривая эллиптической формы (кривая АЕВ). Затем больной делает максимально быстрый и интенсивный форсированный выдох. При этом регистрируется кривая характерной формы, которая у здоровых людей напоминает треугольник
Нормальная петля (кривая) соотношения объемной скорости потока и объема воздуха при проведении дыхательных маневров. Вдох начинается в точке А, выдох — в точке В. ПОСвыд регистрируется в точке С. Максимальный экспираторный поток в середине ФЖЕЛ соответствует точке D, максимальный инспираторный поток — точке Е
Максимальная экспираторная объемная скорость потока воздуха отображается начальной частью кривой (точка С, где регистрируется пиковая объемная скорость выдоха — ПОСВЫД)- После этого объемная скорость потока уменьшается (точка D, где регистрируется МОС50), и кривая возвращается к изначальной позиции (точка А). При этом кривая "поток—объем" описывает соотношение между объемной скоростью воздушного потока и легочным объемом (емкостью легких) во время дыхательных движений. Данные скоростей и объемов потока воздуха обрабатываются персональным компьютером благодаря адаптированному программному обеспечению. Кривая "поток—объем" при этом отображается на экране монитора и может быть распечатана на бумаге, сохранена на магнитном носителе или в памяти персонального компьютера. Современные аппараты работают со спирографическими датчиками в открытой системе с последующей интеграцией сигнала потока воздуха для получения синхронных значений объемов легких. Рассчитанные компьютером результаты исследования печатаются вместе с кривой "поток—объем" на бумаге в абсолютных значениях и в процентах к должным величинам. При этом на оси абсцисс откладывается ФЖЕЛ (объем воздуха), а на оси ординат — поток воздуха, измеряемый в литрах в секунду (л/с)
^ Кривая "поток-объем" форсированного дыхания и показатели легочной вентиляции у здорового человека
Обструктивные вентиляционные нарушения возникают вследствие: 1. сужения просвета мелких бронхов, особенно бронхиол за счет спазма ( бронхиальная астма; астматический бронхит); 2. сужения просвета за счет утолщения стенок бронхов ( воспалительный, аллергический, бактериальный отек, отек при гиперемии, сердечной недостаточности); 3. наличия на покрове бронхов вязкой слизи при увеличении ее секреции бокаловидными клетками бронхиального эпителия, или слизисто-гнойной мокроты 4. сужения вследствие рубцовой деформации бронха; 5. развития эндобронхиальной опухоли ( злокачественной, доброкачественной); 6. сдавления бронхов извне; 7. наличия бронхиолитов.
1. фиброз легких ( интерстициальный фиброз, склеродермия, бериллиоз, пневмокониозы и т.д.); 2. большие плевральные и плевродиафрагмальные сращения; 3. экссудативный плеврит, гидроторакс; 4. пневмоторакс; 5. обширные воспаления альвеол; 6. большие опухоли паренхимы легкого; 7. хирургическое удаление части легкого.
Они приводят к изменению петли поток-объем. На кривой выдоха, как и в норме, имеется пик максимальной скорости потока (ПОС), но затем кривая сходит более быстро, чем в норме, принимая вогнутую форму. Это приводит к быстрому падению МОС25-75. По мере нарастания обструкции пик максимальной скорости потока (ПОС) становится все более острым, а последующее падение все более крутым и вогнутым. Такие изменения связаны с все более раннимспадением мелких бронхов и бронхиол при форсированном выдохе. Характерно также более медленное, чем в норме, восхождение до максимального объема и удлинение самого выдоха.
Наиболее характерныпспирографическим признаком обструктивной болезни легкого является снижение ОФВ1, причем ОФВ1 снижается быстрее, чем ФЖЕЛ. Это приводит к падению коэффициента ОФВ1/ФЖЕЛ ниже 70% должного.
65 - 80% мягкая 50 - 65% умеренная < 50% тяжелая
Анализируя форму петли поток-объем можно выявить обструкцию верхних дыхательных путей. Различают три функциональных типа обструкции верхних ДП:
Отрицательное давление в просвете внегрудных ДП является причиной их сужения на вдохе. Во время выдоха вышеуказанное давление становится положительным, и диаметр дыхательных путей увеличивается. В норме широкие ДП ведут себя как полуригидные трубки и подвержены только умеренной компрессии. Однако если ДП становятся суженными и пластичными, их сопротивление во время дыхания может заметно колебаться.
Когда парализована одна голосовая связка, она пассивно перемещается в соответствии с градиентом давления вдоль надгортанника. Во время форсированного вдоха она смещается внутрь, что приводит к снижению инспираторного потока и появлению плато. Во время форсированного выдоха парализованная голосовая связка смещается в сторону, поэтому экспираторная кривая не изменена. Наличие такой обструкции можно легко предположить, когда меняются отношения между объемными скоростями середины потока: скорость вдоха заметно снижается по сравнению со скоростью выдоха (MIF 50%< MEF 50%).
Во время форсированного вдоха отрицательное плевральное давление поддерживает трахею в открытом состоянии, поэтому объемная скорость потока и форма петли не изменяются по сравнению с нормой. Во время форсированного выдоха вследствие потери структурной прочности происходит сужение трахеи, что выражается в появлении плато и уменьшении потока. Кривая свидетельствует о том, что в начале выдоха поток относительно сохранен. Это наблюдается до того, как происходит компрессия просвета дыхательных путей.
ОФВ1 и ФЖЕЛ уменьшаются пропорционально, что приводит к тому, что коеффициент ОФВ1/ФЖЕЛ нормален или даже выше нормы.
^ Бронходилатационные пробы в спирометрии
Бронходилатационный ответ зависит от фармакологической группы бронхолитика, путей его введения и техники ингаляции. Факторами, влияющими на бронходилатационный ответ, также являются назначаемая доза; время, прошедшее после ингаляции; бронхиальная лабильность во время исследования; исходное состояние лёгочной функции; воспроизводимость сравниваемых показателей; погрешности исследования. При обследовании конкретного пациента с ХОБЛ (хронической обструктивной болезнью лёгких) необходимо помнить, что обратимость обструкции - величина вариабельная и у одного и того же больного может быть разной в периоды обострения и ремиссии.
ОФВ1дилат. - показатель после бронходилатационной пробы, ОФВ1должн. - должный параметр.
В качестве раздражителей используют: фармакологические препараты (ацетилхолин, метахолин), холодный воздух, физическую нагрузку. Выявляют неспецифическую гиперреактивность дыхательных путей. Положительной пробу считают при снижении ОФВ1 на 20 % от исходного, она свидетельствует о повышении бронхиального тонуса в ответ на раздражители, которые у здоровых людей подобную реакцию не вызывают. Индуцированная физической нагрузкой бронхоконстрикция определяется как астма физического усилия. Используется дозированная физическая нагрузка на ВЭМ или тредмиле.
Пикфлоуметр – это портативный прибор, который измеряет только один показатель пиковой скорости выдоха (ПСВ). Пиковая скорость выдоха (ПСВ или PEF) определяется при выполнении пациентом маневра форсированного выдоха на кривой поток-объем. Измерять параметр ПСВ можно с помощью либо спирометра или пикфлоуметра. Спирографическоеисследование проводят в медицинских учреждениях, в то время как пикфлоуметр в первую очередь предназначен для домашнего использования. При проведении исследования больной вдыхает максимально возможный объем и затем производит максимальный выдох в прибор. Измерение следует провести три раза подряд и выбрать максимальное значение из трёх. Измерение возможно только у детей старше 5 лет, так как технически обучить детей младшего возраста не представляется возможным. Больной самостоятельно в домашних условиях ведет график динамики изменения показателей ПСВ в течение 2-3 недель, отмечая утренние и вечерние замеры. График изменения ПСВ оценивается по нескольким параметрам: визуально оценивается форма графика, вычисляется максимальное значение ПСВ и суточное колебание ПСВ. Важным диагностическим признаком является разница между утренним и вечерним значениями ПСВ. В одних случаях (при норме или хорошо контролируемой астме) утренние и вечерние значения почти одинаковые, в других случаях сильно различаются. Это свидетельствует об изменении ПСВ в течение дня, называемом суточными колебаниями. Нормальный график ПСВ должен быть почти прямым
Тест проводится с помощью пикфлоуметра и бета2-агониста короткого действия, например, вентолина. Методика выполнения теста следующая: 1. Измерить исходное значение ПСВ (ПСВ1). 2. Провести ингаляцию бета2-агониста короткого действия, например, пациент должен вдохнуть 200 мкг вентолина. 3. Через 15 минут повторить измерение ПСВ с помощью пикфлоуметра (ПСВ2).
БО = (ПСВ2 - ПСВ1) / ПСВ1 * 100 %. Значительная БО –25% и более Умеренная БО – 15-24% Незначительная БО – 10 – 14% Отрицательная реакция – менее 10%
Наличие гиперреактивности можно оценить с помощью пикфлоуметрии. Признаком ее наличия является снижение утреннего значения ПСВ относительно вечернего более, чем на 20%. Такое снижение называется "утренним провалом". Необходимо отметить, что "утренние провалы" могут наблюдаться на графике не каждый день. Поэтому следует осуществлять мониторирование ПСВ в течение недели. Наличие даже одного "утреннего провала" в неделю будет свидетельствовать о гиперреактивности бронхов.
Оценка тяжести заболевания определяется на основании нескольких параметров, самым важным из которых являются колебания ПСВ. Должные значения ПСВ, для каждого пациента определяются по таблице на основании пола, возраста и роста. Для определения значения колебания ПСВ необходимо взять недельные измерения ПСВ, определить их наименьшее и наибольшее значения и колебания вычислить по формуле: К= ((наибольшее ПСВ - наименьшее ПСВ) / наибольшее ПСВ) х 100%
До 15% пациентов БА не могут по субъективному состоянию определить обострение заболевания. Начало развития бронхоспазма объективно регистрируется на графике ПСВ либо как падение значений относительно наилучшего, либо как появление "утренних провалов". Часто падение показателя наблюдается за несколько дней до возникновения симптомов. В таких случаях появляется возможность заранее принять решение об усилении терапии, чтобы предотвратить приступ. При самоконтроле пациент должен расценить это как предупреждение, что его астма выходит из-под контроля и лучше сразу же обратиться к врачу.
С этой целью используют суточные графики ПСВ, на которых отмечаются измеряемые значения через каждые 2 часа. На временной оси графика отмечаются моменты наступления предполагаемых врачом и пациентом провоцирующих факторов (уборка квартиры, физическая или эмоциональная нагрузка , прием определенной пищи и т.д.). По изменению графика можно определить, приводит ли предполагаемый фактор к развитию приступа астмы или необходимо исследовать другой фактор.
Для этого строятся 2-недельные или месячные графики ПСВ. У пациентов с профессиональной астмой на графике будет четко видно увеличение значения ПСВ в субботу и воскресенье (или в дни отдыха) и снижение в рабочие дни. Эхокардиография [править | править вики-текст] Материал из Википедии — свободной энциклопедии
Эхокардиограмма сердца, на изображении видны предсердия и желудочки. Эхокардиогра́фия (греч. εchο — отголосок, эхо + kardia — сердце + graphο — писать, изображать) — методУЗИ, направленный на исследование морфологических и функциональных изменений сердца и его клапанного аппарата. Основан на улавливании отражённых от структур сердца ультразвуковых сигналов.[1] Содержание [убрать]
История[править | править вики-текст]
Основная статья: Ультразвук#Применение ультразвука в медицине С момента появления технических возможностей для производства ультразвуковых аппаратов, они стали использоваться в медицинской визуализации, в том числе и для визуализации сердца и его клапанного аппарата. Так возникло отдельное направление ультразвуковой диагностики — эхокардиография. Принцип действия[править | править вики-текст]
Принцип действия метода основан на способности ультразвука отражаться при взаимодействии со средами разной оптической плотности. Отражённый сигнал регистрируется, и из него формируется изображение. Возможности[править | править вики-текст]
Данный метод позволяет установить состояние мягких тканей, определить толщину стенок сердца, состояние клапанного аппарата, объём полостей сердца, сократительную активность миокарда, увидеть работу сердца в режиме реального времени, проследить скорость и особенности движения крови в предсердиях и желудочках сердца. Материалы и методы[править | править вики-текст]
Для проведения манипуляции нужен ультразвуковой аппарат. Он состоит из 3 основных блоков:
Показания[править | править вики-текст]
Эхокардиография (ЭхоКГ) показана при ишемической болезни сердца, болях неизвестной природы в области сердца, врожденных или приобретенных пороках сердца. Поводом для его проведения может быть и изменение электрокардиограммы, шумы в сердце, нарушение его ритма, гипертоническая болезнь, наличие признаков сердечной недостаточности. Особенно важно проводить эхокардиографию с диагностической целью в детском возрасте, так как в процессе интенсивного роста и развития у ребенка могут возникать различные жалобы.
Противопоказания[править | править вики-текст]
Абсолютных противопоказаний к проведению ЭхоКГ не существует. Проведение исследования может быть затруднено у следующих категорий пациентов:
Га̀строскопи́я (от др.-греч. γαστήρ — «желудок» и σκοπέω — «наблюдаю, смотрю»); другое название эзофагогастродуоденоскопия, ЭГДС — одна из разновидностей эндоскопического обследования — осмотр пищевода, полости желудка и двенадцатиперстной кишки при помощи специального инструмента — гастроскопа, вводимого в желудок через рот и пищевод. Гастроскоп представляет собой гибкую трубку, внутри которой находится волоконно-оптическая система. Приказом МЗ и СР РФ от 2 июня 2010 года № 415н определено, что гастроэнтерологическое отделение или медицинская организация, имеющая в своей структуре кабинет врача-гастроэнтеролога, должны быть оснащены двумя гастроскопами с наборами для биопсии.[1] Содержание [убрать]
Показания и область применения гастроскопии[править | править вики-текст] Гастроскопию применяют для детального изучения слизистой оболочки пищевода, желудка и двенадцатиперстной кишки при подозрении на опухоли или кровотечения из этих органов, язвенную болезнь желудка и/или двенадцатиперстной кишки, при гастритах, дуоденитах, эзофагитах. Гастроскопию назначают также в качестве дополнительного обследования для уточнения диагноза при других заболеваниях (аллергия, невроз). Расшифровка результатов гастроскопии[править | править вики-текст] В современных эндоскопах детальное, чёткое изображение с фото- или видеокамеры гастроскопа передаётся на экран телевизора (или записывается вкомпьютер) и затем может быть напечатано при помощи принтера. Подготовка к гастроскопии[править | править вики-текст]
Проведение гастроскопии[править | править вики-текст]
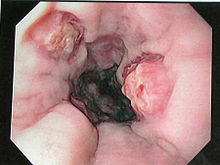
Язвенное поражение пищевода.
Возможные осложнения гастроскопии[править | править вики-текст] В настоящее время, благодаря совершенным приборам, гастроскопия является безопасной процедурой и осложнения случаются крайне редко. По данным Рони Кэрина Рабина (англ. Roni Caryn Rabin) примерно один процент пациентов после эндоскопии верхних или нижних отделов желудочно-кишечного тракта имеют столь серьёзные осложнения, что им приходится обращаться в отделения неотложной помощи.[2] Возможными осложнениями являются перфорация (прободение стенки органа), что требует хирургического вмешательства, и кровотечение, возникающее в результате повреждения стенки органа или при манипуляциях (биопсия, полипэктомия). Известны случаи психических расстройств у детей после проведения гастроскопии. Последствия гастроскопии[править | править вики-текст] Возникающее у некоторых пациентов неприятное ощущение в горле обычно проходит через 24—48 часов. Виды[править | править вики-текст] Фиброэзофагогастродуоденоскопия (ФЭГДС) — осмотр слизистой оболочки желудка и двенадцатиперстной кишки с помощью гастроскопа. Колоноскопия [править | править вики-текст] Материал из Википедии — свободной энциклопедии Проведение колоноскопии Колоноскопи́я — это диагностическая медицинская процедура, во время которой врач-эндоскопистосматривает и оценивает состояние внутренней поверхности толстой кишки при помощи специального зонда. Колоноскопия дает возможность визуально диагностировать такие заболевания, как образованиеязвы, полипы и др., а также провести биопсию и удалить эти поражения. Колоноскопия позволяет удалять полипы размером в 1 мм и меньше. Сразу после удаления полипа его можно исследовать и определить, является ли он предраковым или нет. Колоноскопия во многом схожа с ректороманоскопией, но не является ей, разница заключается в обследуемых частях кишечника: колоноскопия позволяет обследовать весь толстый кишечник (120—152 см от общей длины), а ректороманоскопия — его дистальную часть (последние 60 см). Также, существует ещё один метод диагностики заболеваний толстого кишечника, основанный на рентгене – ирригоскопия. Но он годится исключительно для контурной диагностики, в то время как небольшие изменения рельефа в нем незаметны[источник не указан 793 дня]. Виртуальная колоноскопия — разновидность колоноскопии в 2D/3D формате, реконструируемая из результатов компьютерной томограммы (КТ) или ядерно-магнитной резонансной томографии (ЯМРТ) и относящаяся к полностью не инвазивным диагностическим методикам. На данный момент существуют споры относительно диагностических возможностей виртуальной колоноскопии. К тому же, виртуальная колоноскопия не позволяет проводить терапевтические манипуляции, такие как биопсия и удаление полипов/опухолей, и выявлять повреждения размером до 5 мм. Колоноскопия не рекомендуется для пациентов с активной стадией язвенного колита или болезни Крона, чтобы избежать перфорации толстой кишки. Содержание [убрать]
Медицинское применение[править | править вики-текст] Показания к применению колоноскопии:
Помимо диагностики опухолей кишечника, колоноскопия часто используется для диагностики воспалительных заболеваний у пожилых людей. В России[править | править вики-текст] Приказом МЗ и СР РФ от 2 июня 2010 года № 415н определено, что гастроэнтерологическое отделение или медицинская организация, имеющая в своей структуре кабинет врача-гастроэнтеролога, должны быть оснащены двумя колоноскопами с наборами для биопсии.[1] Ссылки[править | править вики-текст] Ректороманоскопия [править | править вики-текст] Материал из Википедии — свободной энциклопедии Ректороманоскопия — метод медицинской диагностики, при котором производится визуальный осмотр слизистой оболочки прямой кишки и в некоторых случаях дистальных отделов сигмовидной кишки. Исследование осуществляется с помощью специального прибора, ректороманоскопа. Он представляет собой трубку, которая содержит в себе осветительный прибор и устройство подачи воздуха. Воздухом раздувается полость прямой кишки, затем система подачи воздуха отсоединяется и устанавливается окуляр. Данная процедура используется для выявления различных новообразований прямой кишки, помимо визуального наблюдения зачастую имеется возможность взятия биопсии подозрительного участка стенки прямой кишки. Ректороманоскопия позволяет визуально оценить внутреннюю поверхность прямой и дистальной трети сигмовидной кишки до уровня 20—25 см от заднего прохода. Противопоказаний к осмотру кишки через ректоскоп практически нет. Однако при некоторых состояниях и заболеваниях (профузное кровотечение из кишки, сужение ее просвета врождённого или приобретенного характера, острые воспалительные заболевания анального канала и брюшной полости, острая трещина анального канала) исследование следует отложить на некоторое время. При умелом выполнении ректоскопия безболезненна или мало болезненна и не требует предварительной анестезии. Однако при её выполнении необходимо соблюдать определенную осторожность и технику введения тубуса прибора. Содержание [убрать]
Расположение пациента[править | править вики-текст] Пациент укладывается на кушетке на левый бок с приведенными к животу ногами. Перед началом введения ректоскопа пациента просят глубоко вдохнуть, задержать дыхание, а затем, медленно выдыхая, расслабить правое плечо и мышцы шеи. Рекомендуемое во всех руководствах по проктологии прошлых лет колено—плечевое или колено—локтевое положение для ректоскопии необязательно. Техника проведения манипуляции[править | править вики-текст] Тубус ректоскопа с введенным в него обтуратором, обильно смазанные вазелиновым или другим индифферентным маслом, вводится ротирующими движениями не более чем на глубину 4—5 см. После того, как тубус проведен за сфинктер, обтуратор извлекается и дальнейшее введение проводится под контролем зрения. Примерно на высоте 12 — 14 см, в области ректосигмовидного изгиба, для дальнейшего продвижения тубуса пациента еще раз просят сделать глубокий вдох и медленный выдох. При этом нужно подкачивать воздух грушей. Все эти действия позволяют легко проникнуть в сигмовидную кишку. Если продвижение тубуса затруднено, надо немедленно прекратить исследование. Появление боли при ректоскопии — важный диагностический признак, свидетельствующий либо о внекишечном образовании и деформации кишки, либо об анатомическом варианте развития толстой кишки. Детальный осмотр выполняют при выведении тубуса. Совершая круговые движения дистальным концом ректоскопа, осматривают стенки кишки от дистальной трети сигмовидной кишки до анального канала. Для осмотра анального канала больше подходит аноскоп. С целью унифицированной регистрации топографии патологических изменений, выявленных при осмотре заднего прохода и промежности, принято использовать схему циферблата часов. Условно окружность заднего прохода разделяют на зоны, соответствующие обозначениям циферблата часов, проецируемых в положении, при котором отметка «12 часов» будет расположена по мошоночному шву или половой щели, а отметка «6 часов» — по анокопчиковой линии (при положении тела больного на спине). При этом обозначение «9 часов» будет справа от ануса, а «3 часа» — слева. Линия, соединяющая их, условно проходит через середину заднепроходного отверстия и разделяет его на переднюю и заднюю полуокружности. См. также[править | править вики-текст] Бронхоскопия [править | править вики-текст] Материал из Википедии — свободной энциклопедии
Врач, проводящий бронхоскопию Бронхоскопия (от др.-греч. βρόγχος — дыхательное горло, трахея и σκοπέω — смотрю, рассматриваю, наблюдаю), называемый также трахеобронхоскопией — это метод непосредственного осмотра и оценки состояния слизистых трахеобронхиального дерева: трахеи и бронхов при помощи специального прибора — бронхофиброскопа или жесткого дыхательного бронхоскопа, разновидности эндоскопов. Современный бронхофиброскоп — это сложный прибор, состоящий из гибкого стержня с управляемым изгибом дальнего конца, рукоятки управления и осветительного кабеля, связывающего эндоскоп с источником света, часто оснащенный фото- или видеокамерой, а также манипуляторами для проведения биопсии и удаления инородных тел. Содержание [убрать]
Показания и область применения бронхоскопии[править | править вики-текст] Бронхоскопия применяется с диагностическими и лечебными целями. Показаниями к бронхоскопии является подозрение на опухоль или воспаление в бронхах. Бронхоскопия применяется для диагностики причин кровохарканья и при обнаружении рентгенологических признаков диссеминированных процессов в лёгких. При помощи бронхоскопии возможно извлечение из бронхов инородных тел, осмотр искривлённых и суженных бронхов, проведение биопсии и введение лекарственных средств. Показания для жесткой бронхоскопии. Жесткий дыхательный операционный бронхоскоп обеспечивает выполнение операционной бронхоскопии под местной анестезией с применением мышечных релаксантов под наркозом с инъекционной вентиляцией лёгких. Возможно применение высокоэнергетического лазера для лазерной фотодеструкции. Жесткий бронхоскоп позволяет удалять инородные тела дыхательных путей, в том числе, недоступные для удаления с помощью фиброскопов. Жесткий бронхоскоп может использоваться для восстановления проходимости трахеи и главных бронхов при их сужении или обтурации рубцами, доброкачественными или злокачественными опухолями, а также может применяться для постановки стентов различной формы при рубцовых и опухолевых стенозах. Жесткий бронхоскоп эффективен в поисках локализации очагов поражения при острых абсцессах лёгкого, а также при дифференциальной диагностике бактериального нагноения и распадающегося рака при наличии полости в легком, а также, для применения лечебного лаважа бронхов при значительном скоплении в дистальных отделах бронхов густой, вязкой мокроты в случаях неэффективной экспекторации, при бронхиальной астме тяжёлого течения в условиях инжекционной вентиляции лёгких. С целью временной окклюзии бронхиального просвета для массивного лёгочного кровотечения, пневмоторакса и пиопневмоторакса. Расшифровка результатов фибробронхоскопии[править | править вики-текст] В современных эндоскопах детальное, четкое изображение с фото- или видеокамеры бронхоскопа передается на экран телевизора (или записывается вкомпьютер) и затем может быть напечатано при помощи принтера. Подготовка к фибробронхоскопии[править | править вики-текст]
Проведение фибробронхоскопии[править | править вики-текст]
Последствия и осложнения фибробронхоскопии[править | править вики-текст] Чувство онемения, небольшой заложенности носа, чувство «комка» в горле и небольшое затруднение проглатывания слюны, возникающие вследствие анестезии проходят, обычно в течение часа. Принимать пищу можно после того, как полностью пройдет ощущение онемения языка и глотки, чтобы предотвратить попадание пищи и жидкости в трахею. Обычно это требует 20-30 минут. Если выполняли биопсию, то время приема пищи определит врач. Процедура может сопровождаться довольно серьёзными осложнениями. Среди осложнений отмечаются повреждение стенки бронха, пневмоторакс, кровотечение после биопсии, бронхоспазм, пневмония, аллергические реакции. Лапароскопия [править | править вики-текст] Материал из Википедии — свободной энциклопедии Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 12 августа 2014; проверки требуют 18 правок.
Лапароскопическое удалениежёлчного пузыря Лапа̀роскопи́я (др.-греч. λαπάρα — пах, чрево + др.-греч. σκοπέω — смотрю) — современный метод хирургии, в котором операции на внутренних органах проводят через небольшие (обычно 0,5—1,5 см) отверстия, в то время как при традиционной хирургии требуются большие разрезы. Лапароскопия обычно проводится на органах внутри брюшной илитазовой полостей. |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2018-04-12; просмотров: 2273. stydopedya.ru не претендует на авторское право материалов, которые вылажены, но предоставляет бесплатный доступ к ним. В случае нарушения авторского права или персональных данных напишите сюда... |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||