Студопедия КАТЕГОРИИ: АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция |
ПК-1, ПК-2, ПК5, ПК-6, ПК-7, ПК-8, ПК-9, ПК10 4 страница
ВОПРОСЫ: 1. Сформулируйте предварительный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте план дифференциального диагноза. 4. Составьте план дополнительного обследования. 5. Какое медикаментозное лечение Вы бы рекомендовали пациенту? Обоснуйте свой выбор.
СИТУАЦИОННАЯ ЗАДАЧА №70. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 Больной 35 лет обратился в поликлинику с жалобами на жидкий стул с примесью крови 5-6 раза в сутки, повышение температуры тела до 37,5°С, слабость, головокружение, боли в голеностопных, локтевых, плечевых суставах. Заболел около 2 месяцев назад, когда повысилась температура тела, появились боли в суставах. Проводилось несколько курсов антибактериальной терапии, на фоне чего появился жидкий стул. Объективно: кожные покровы бледные, чистые. При пальпации живот мягкий, болезненный в подвздошных областях. Печень не выступает из-под края рѐберной дуги. Размеры печени по Курлову - 10×9×8 см. Селезѐнка не пальпируется. В общем анализе крови: эритроциты - 3,2×1012/л, гемоглобин - 61 г/л, лейкоциты - 11×109/л, тромбоциты - 350×109/л, СОЭ - 30 мм/ч.
ВОПРОСЫ: 1. Сформулируйте предварительный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте план дифференциального диагноза. 4. Составьте план дополнительного обследования. 5. Сформулируйте и обоснуйте план лечения.
СИТУАЦИОННАЯ ЗАДАЧА №71. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Больная М. 52 лет обратилась в поликлинику с жалобами на немотивированную слабость, повышенную утомляемость, постоянное ощущение тяжести в левом подреберье, снижение аппетита, чувство быстрого насыщения. Указанные жалобы появились около 5 месяцев назад и постепенно стали более выраженными.  При осмотре обращает на себя внимание увеличение селезѐнки (выступает из-под края реберной дуги на 6 см). Анализ крови: гемоглобин - 105 г/л, цветовой показатель - 0,94, лейкоциты - 68,3×109/л (промиелоциты - 1%, нейтрофильные миелоциты - 2%, нейтрофильные метамиелоциты - 6%, нейтрофильные палочкоядерные - 14%, нейтрофильные сегментоядерные - 58%, лимфоциты - 9%, эозинофилы - 2%, базофилы - 7%, моноциты - 1%), тромбоциты - 440×109/л. Активность щелочной фосфатазы нейтрофилов снижена.
ВОПРОСЫ: 1. Предположите и обоснуйте наиболее вероятный диагноз. 2. Составьте план дополнительного обследования пациентки для подтверждения диагноза. 3. Какие показатели анализа крови данной больной не соответствуют хронической стадии заболевания, ответ обоснуйте. 4. Цитогенетический анализ выявил наличие Ph-хромосомы, в соответствии с клиническими признаками пациентка была стратифицирована в категорию промежуточного риска. Укажите начальную тактику лечения для данной пациентки. 5. Назовите признаки полной гематологической ремиссии при лечении данного заболевания. Ответ обоснуйте.
СИТУАЦИОННАЯ ЗАДАЧА №72. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 Больной П. 70 лет обратился в поликлинику с жалобами на повышенную утомляемость, немотивированную слабость, ощущение тяжести в левом подреберье, снижение массы тела на 8 кг за последний месяц. В анамнезе: артериальная гипертония, язвенная болезнь двенадцатиперстной кишки. При осмотре обращает на себя внимание увеличение лимфатических узлов в области передней поверхности шеи, в надключичных и подмышечных впадинах. Лимфатические узлы безболезненные, ненапряженные, подвижные, имеют эластическую консистенцию. Селезѐнка увеличена (+5 см). В анализах крови: гемоглобин - 98 г/л, лейкоциты – 30×109/л, из них 50% лимфоциты, тромбоциты - 130×109/л, СОЭ - 16 мм/ч. В мазке крови лимфоциты нормальных размеров, определяются «размазанные» клетки, тени Гумпрехта.
ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Составьте и обоснуйте план дополнительного обследования пациента. Какой метод обследования необходимо провести в первую очередь? Ответ обоснуйте. 3. Определите стадию заболевания у данного пациента. Ответ обоснуйте. 4. Назначение какого препарата является оптимальным в данном случае? 5. Назовите возможные причины смерти пациентов с данным заболеванием.
СИТУАЦИОННАЯ ЗАДАЧА №73. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Больной Г. 26 лет на приеме у врача-терапевта участкового предъявляет жалобы на одышку при небольшой физической нагрузке. В анамнезе - частые ангины в детстве. В возрасте 12 лет у больного был эпизод болей в коленных суставах в течение недели. На фоне приема Диклофенака боли прошли через 1 неделю. В течение последних трех лет отмечает ухудшение переносимости физических нагрузок из-за одышки. Толерантность к нагрузкам резко снизилась за последние 6 месяцев: одышка стала возникать при ходьбе с обычной скоростью. К врачам не обращался. Неделю назад отметил приступ частого неритмичного сердцебиения, купировавшийся самостоятельно через 5 часов. При осмотре: кожные покровы обычной окраски, отмечается цианоз губ, кончика носа, «румянец» щек, в лѐгких хрипов нет, ЧДД - 24 в минуту, перкуторно верхняя граница сердца на уровне II межреберья, остальные границы в пределах нормы. На верхушке - трѐхчленный ритм, хлопающий первый тон, диастолический шум. Тоны ритмичные, ЧСС - 90 ударов в минуту, АД - 100/60 мм рт. ст. Живот безболезненный. Печень: +2 см от края рѐберной дуги, селезѐнка не пальпируется.
ВОПРОСЫ: 1. Предположите и обоснуйте наиболее вероятный диагноз. 2. Определите и обоснуйте наиболее вероятную причину заболевания у пациента. 3. Чем обусловлен трѐхчленный ритм, выявленный при аускультации пациента? 4. Что Вы ожидаете выявить у пациента при ультразвуковом исследовании сердца? 5. Выберите и обоснуйте Вашу дальнейшую врачебную тактику.
СИТУАЦИОННАЯ ЗАДАЧА №74. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Больной М. 68 лет пришѐл на профилактический осмотр, жалоб не предъявляет. Два года назад перенѐс транзиторную ишемическую атаку. К врачам в дальнейшем не обращался. От приѐма лекарственных препаратов отказывается, мотивируя нежеланием принимать «химию» и хорошим самочувствием. В лѐгких при аускультации дыхание везикулярное, хрипов нет. ЧДД - 19 в минуту. Тоны сердца приглушены, ритмичны, шумов нет. ЧСС - 85 ударов в минуту. АД - 190/100 мм рт. ст. Живот мягкий, безболезненный при пальпации, печень не увеличена. Отѐков нет. Индекс массы тела в норме. На ЭКГ синусовый ритм, признаки гипертрофии левого желудочка. В биохимическом анализе крови холестерин - 8,5 ммоль/л.
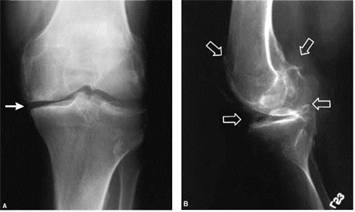
ВОПРОСЫ: 1. Предположите и обоснуйте наиболее вероятный диагноз. 2. Какие исследования необходимо назначить больному в первую очередь в данной ситуации? 3. Каковы долгосрочные цели лечения данного пациента? 4. Определите оптимальную тактику лечения данного больного. 5. Укажите клинический признак, который требует углубленного дообследования для исключения вторичной (симптоматической) артериальной гипертензии. СИТУАЦИОННАЯ ЗАДАЧА №75. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 Больная К. 56 лет обратилась в поликлинику с жалобами на боли в левом коленном суставе, усиливающиеся в положении стоя или при нагрузке, периодически возникающий хруст при активных движениях в данном суставе. По утрам после пробуждения ощущает скованность движений в левом коленном суставе, которая длится 15-20 минут. Боли появились около 2 лет назад и постепенно усиливались. При осмотре: суставы внешне не изменены, деформации и дефигурации не отмечаются. Объѐм активных и пассивных движений незначительно снижен в левом коленном суставе. Атрофии окружающих тканей нет. Анализ крови: без отклонений от нормальных значений, СОЭ - 22 мм/ч, РФ - отрицательный. Рентгенограммы коленных суставов представлены на рисунке
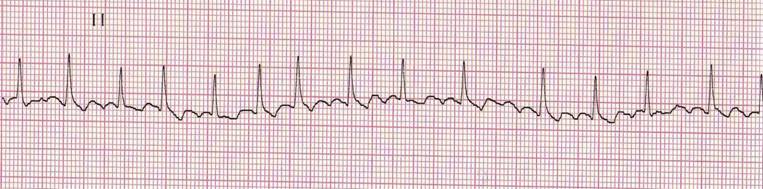
ВОПРОСЫ: 1. Какие изменения видны на рентгенограммах? 2. Предположите наиболее вероятный диагноз. Ответ обоснуйте. 3. Укажите факторы риска данного заболевания. 4. Перечислите медленнодействующие препараты, модифицирующие симптомы болезни. Ответ обоснуйте. 5. Назначьте лечение больной в данной клинической ситуации. Выбор обоснуйте. СИТУАЦИОННАЯ ЗАДАЧА №76. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 Больная И. 39 лет обратилась в поликлинику с жалобами на сердцебиение, слабость в левой руке и ноге. Из анамнеза: известно, что 6 месяцев назад пациентка перенесла транзиторную ишемическую атаку. 3 месяца назад - ОНМК в бассейне средней мозговой артерии, Акушерский анамнез: 2 беременности, 1 роды. 1-я беременность в возрасте 22 лет протекала нормально, родила здорового доношенного ребенка; 2 беременность в возрасте 36 лет закончилась смертью плода на 12 неделе беременности (подтверждена нормальная морфология плода). При осмотре: состояние больной средней степени тяжести. Моторная афазия. Отмечается пятнистость кожи цианотичного оттенка, напоминающая «кружева», локализующаяся в области бѐдер и ягодиц (сетчатое ливедо). Периферические лимфатические узлы не увеличены. Конфигурация суставов не изменена, объѐм движений полный. Над лѐгкимиперкуторнолѐгочный звук, аускультативно хрипы не выслушиваются. Тоны сердца звучные, ритм правильный. ЧСС - 96 ударов в минуту. АД - 120/75 мм рт. ст. Печень, селезѐнка не увеличены. При пальпации живот мягкий, безболезненный. Клинический анализе крови: гемоглобин - 112 г/л, лейкоциты - 9×109/л, тромбоциты - 100×109/л, СОЭ - 46 мм/час. Антитела к нативной ДНК отрицательные. Волчаночный антикоагулянт положительный – 2,4 условные единицы (норма 0,8-1,2 условных единиц). Анализ мочи: относительная плотность - 1010, белок - 0,033 г/л, лейкоциты - 5-7, эритроциты - 0-2 в поле зрения. ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте и обоснуйте план дополнительного обследования пациента. 4. Препараты какой группы Вы бы рекомендовали пациенту для лечения и профилактики сосудистых осложнений? Обоснуйте свой выбор. 5. Есть ли показания к госпитализации данной больной? Обоснуйте. СИТУАЦИОННАЯ ЗАДАЧА№77. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 Мужчина 32 лет, обратился к врачу-терапевту участковому с жалобами на слабость, субфебрильную температуру тела, похудание, а также на периодически возникающие схваткообразные боли в правой подвздошной области, сопровождающиеся отхождением большого количества газов и диареей. Из анамнеза известно, что в течение нескольких лет у пациента изредка появлялись неинтенсивные боли, локализующиеся в правой подвздошной области, сопровождавшиеся метеоризмом и поносом (не более 1-2 раз в сутки). В течение последнего года боли и диарея участились, стали более интенсивными, появилась слабость, головокружения, субфебрильная температура тела. Пациент отметил значительное похудание. Осмотр: состояние относительно удовлетворительное. ИМТ – 22 кг/м2. Кожные покровы и видимые слизистые бледные. Отмечается умеренная отѐчность подкожно-жировой клетчатки в области стоп, голеней, кистей рук, передней брюшной и грудной стенки. В лѐгких дыхание везикулярное, хрипов нет. Тоны сердца приглушены, ритмичные. ЧСС – 96 ударов в минуту, АД – 110/68 мм рт. ст. Живот мягкий, участвует в акте дыхания, при пальпации в правой подвздошной области определяется небольшое напряжение мышц передней брюшной стенки и болезненность. При пальпации нисходящей ободочной и сигмовидной кишок также определяется умеренная болезненность. Симптом Щеткина-Блюмберга отрицательный. Печень и селезѐнка не увеличены. Дизурий нет. Симптом поколачивания по поясничной области отрицательный. В анализах крови: гемоглобин – 88 г/л; эритроциты - 2,8×1012/л; средний объем эритроцита (MCV) – 114 фл; среднее содержание гемоглобина (MCH) – 36 пг; средняя концентрация гемоглобина (MCHC) – 39 г/дл; лейкоциты – 10,5×109/л, палочкоядерные нейтрофилы – 3%; сегментоядерные нейтрофилы – 72%; CОЭ – 32 мм/ч; общий белок – 48 г/л; общий холестерин – 3,1 ммоль/л; креатинин - 88 мкмоль/л. В анализах мочи: относительная плотность – 1,018; белок – 0,033 г/л. Колоноскопия: при эндоскопическом исследовании терминального отдела подвздошной кишки отмечается отѐчность, неравномерное утолщение и легкая ранимость слизистой оболочки (картина «булыжной мостовой»). ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте и обоснуйте план дополнительного обследования пациента. 4. Назовите три группы базисных препаратов и препаратов резерва для лечения больных с данным заболеванием. 5. Есть ли показания к госпитализации пациента? СИТУАЦИОННАЯ ЗАДАЧА№78. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 Пациент К. 50 лет обратился к участковому врачу в связи с впервые возникшим приступом сердцебиения, сопровождающимся мышечной дрожью, слабостью, незначительным затруднением дыхания. Приступ возник около 2 часов назад при сильном эмоциональном стрессе. Ранее при регулярной диспансеризации никаких заболеваний выявлено не было, АД было всегда в пределах нормы. На ранее снятых ЭКГ без патологических изменений. Весьма значительные физические нагрузки переносит хорошо. При осмотре: сознание ясное. Кожные покровы обычной окраски и влажности. В лѐгких везикулярное дыхание, ЧДД - 18 в минуту. Границы относительной сердечной тупости в пределах нормы. Тоны сердца аритмичные, шумов нет, ЧСС - 144 удара в минуту, пульс - 108 в минуту. АД - 130/80 мм рт. ст. Печень не увеличена. Периферические отѐки отсутствуют. Температура тела 36,9°С. Представлена ЭКГ отведение II (скорость 25 мм/с):
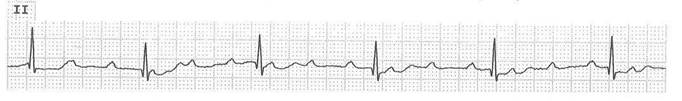
ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Назовите отклонения от нормы, видимые на представленной ЭКГ, и сформулируйте ЭКГ-заключение. 3. Какой синдром является ведущим в клинической картине данного заболевания? 4. Среди каких сходных состояний требуется провести дифференциальную диагностику? 5.С введения каких препаратов следует начинать купирование данного неотложного состояния? СИТУАЦИОННАЯ ЗАДАЧА№79. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 Больной 75 лет на приеме у врача-терапевта участкового предъявляет жалобы на приступы головокружения, иногда с кратковременной потерей сознания, участившиеся в течение последнего месяца. Кроме этого, имеется одышка при незначительной физической нагрузке и отѐки на ногах, которые появились также около месяца назад и в последующем усиливались. Анамнез: больным себя считает около 10 лет, когда впервые появились сжимающая боль в области сердца и одышка при ходьбе до 200 м, боль эффективно купируется Нитроглицерином. Год назад впервые возник приступ потери сознания в течение нескольких минут, сопровождавшийся непроизвольным мочеиспусканием. В последний месяц аналогичные приступы участились, появилось повышение АД. Объективно: сознание ясное. Выраженный цианоз губ, граница относительной сердечной тупости сердца смещена влево на 2 см. Тоны сердца глухие, ритмичные. Временами выслушивается громкий (пушечный) I тон. ЧСС - 34 удара в минуту. АД - 180/100 мм рт .ст. В лѐгких жѐсткое дыхание, хрипов нет. Печень выступает из-под рѐберной дуги на 5 см, край еѐ плотный, чувствительный при пальпации. Симметричные отѐки на ногах до верхней трети голеней. Представлена ЭКГ (скорость 25 мм/с):
ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Назовите отклонения от нормы, видимые на представленной ЭКГ, и сформулируйте ЭКГ-заключение 3. Какой синдром является ведущим в клинической картине данного заболевания? 4. Среди каких сходных состояний требуется провести дифференциальную диагностику? 5. Какой метод купирования данного неотложного состояния, проявляющегося обмороками, является наиболее эффективным? СИТУАЦИОННАЯ ЗАДАЧА№80. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 В поликлинику обратился мужчина 42 лет с впервые возникшим приступом интенсивной сжимающей загрудинной боли без отчетливой иррадиации, сопровождающейся тошнотой, профузным потоотделением, одышкой. К моменту обращения поступления длительность приступа около 3 часов. Курит много лет, 10-15 сигарет в день. Артериальной гипертензии и других заболеваний сердечно-сосудистой системы, сахарного диабета, неврологических заболеваний, травм головы, коагулопатий и значительных кровотечений в анамнезе нет. Сознание ясное. Кожные покровы бледные, гипергидроз. Дыхание везикулярное, хрипов нет. ЧДД - 18 в минуту. Тоны сердца ритмичны. ЧСС - 90 ударов в минуту, АД - 130/80 мм рт. ст. Живот мягкий, безболезненный во всех отделах. Печень не увеличена. Экстренно снята ЭКГ:
ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Назовите отклонения от нормы, видимые на представленной ЭКГ, и сформулируйте ЭКГ-заключение. 3. Какова тактика врача общей практики в данной ситуации? 4. Среди каких неотложных состояний требуется провести дифференциальную диагностику? 5. Какие лабораторные маркеры рекомендуется использовать для подтверждения диагноза? СИТУАЦИОННАЯ ЗАДАЧА №81. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Больная 42 лет, домохозяйка, обратилась к врачу-терапевту участковому со следующими жалобами: в течение нескольких лет периодически отмечала общую слабость, немотивированный подъѐм температуры до субфебрильных цифр. Месяц назад после ОРЗ появилась умеренная болезненность и припухлость II и III пястно-фаланговых суставов, II, III, IV проксимальных межфаланговых суставов обеих кистей, лучезапястных суставов; утренняя скованность в течение 3 часов. Суставной синдром сопровождался повышением температуры тела до 37,3°С. Домашнюю работу выполняет с трудом. Объективно: кожные покровы обычной окраски, чистые. Дыхание везикулярное, хрипов нет. Левая граница относительной сердечной тупости по среднеключичной линии. Тоны сердца ритмичные. АД - 130/80 мм рт. ст. Отмечается дефигурация вышеперечисленных суставов за счѐт экссудативно-пролиферативных явлений, разлитая болезненность, активные и пассивные движения ограничены, болезненны. Общий анализ крови: лейкоциты - 9,0×109/л, СОЭ - 35 мм/час. Биохимическое исследование крови: ревматоидный фактор (РФ) – 1:80. Антитела к циклическому цитруллинированному пептиду (АЦЦП) – 375,8 Ед/мл. Рентгенограмма суставов кистей: обнаружен околосуставной остеопороз, сужение суставной щели, единичные узуры костей.
ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте и обоснуйте план дополнительного обследования пациента. 4. Какой будет тактика лечения данного заболевания? 5. Какой базисный препарат целесообразно назначить в данном случае и почему? СИТУАЦИОННАЯ ЗАДАЧА№82. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 Больной Ю. 53 лет обратился к врачу-терапевту участковому с жалобами на слабость, боли по всему позвоночнику (преимущественно ночью), в обоих тазобедренных, коленных суставах, утреннюю скованность до 40 минут, проходящую после физических упражнений. Анамнез: болеет с 35 лет, вначале появились боли в пояснице и крестце (особенно ночью), позже присоединилась утренняя скованность, проходящая после непродолжительной зарядки, повышение температуры до 37-37,5°С. Объективно: состояние удовлетворительное, положение активное. АД - 150/100 мм рт. ст. ЧСС - 74 удара в минуту. ЧДД - 18 в минуту. Температура тела 37,3°С. Отмечается выраженный грудной кифоз и шейный гиперлордоз, сглаженность поясничного лордоза, болезненность при пальпации по ходу позвоночника, околопозвоночным линиям и тазобедренных суставов. Активные и пассивные движения вызывают боль. Пробы: симптом Кушелевского I, II - положительный, проба Томайера – 65 см, Форестье - 22 см, проба подбородок-грудина – 5 см, экскурсия грудной клетки - 100-96 см (4 см). Рентгенограмма позвоночника и илеосакральных сочленениях: Деформирующий спондилѐз, двусторонний сакроилиит, стадия 3. Общий анализ крови: эритроциты - 4,2×1012/л, Hb - 122 г/л, тромбоциты - 220×109/л, лейкоциты - 10×109/л, палочкоядерные нейтрофилы – 1%, сегментоядерные нейтрофилы – 63%, моноциты – 4%, эозинофилы – 2%, лимфоциты – 30%, СОЭ – 18 мм/ч. Иммунологические тесты: С-реактивный белок – 5 мг/л, ревматоидный фактор – отрицательный. Общий анализ мочи – норма. ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте и обоснуйте план дополнительного обследования пациента. 4. Какой будет Ваша тактика лечения данного заболевания? 5. Каким препаратам следует отдать предпочтение при наличии у пациента внеаксиальных проявлений заболевания? СИТУАЦИОННАЯ ЗАДАЧА№83. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 Больной 64 лет обратился к врачу-терапевту участковому с жалобами на припухание и боль в правом голеностопном суставе и мелких суставах правой стопы, покраснение кожи над ними, ограничение движений в них. Анамнез: страдает внезапными приступами болей в суставах правой стопы около 8 лет, когда впервые на фоне относительного благополучия ночью появились интенсивные боли в первом пальце правой стопы. В последующем артрит неоднократно рецидивировал. Боль в области правого голеностопного сустава присоединилась в течение последних 6 месяцев. Неоднократно безболезненно с мочой отходили конкременты желтовато-бурового цвета размером до 3–4 мм. Объективно: телосложение правильное, повышенного питания. В области хрящевой части ушных раковин пальпируются безболезненные плотные образования величиной 0,3 0,2 см, белесоватые на изгибе. Отмечаются костные деформации в области 1-го и 2-го плюснефаланговых суставов правой стопы, сочетающиеся с припухлостью, покраснением кожи и повышением местной температуры над этими же суставами. Правый голеностопный сустав припухший, болезненный при пальпации. Кожа над суставом блестит, синевато- багрового цвета, горячая. АД - 170/105 мм рт. ст. ЧСС - 84 удара в минуту. Границы относительной сердечной тупости расширены влево на 2 см от срединно-ключичной линии. Тоны сердца ритмичные, приглушены. Мочевая кислота - 780 ммоль/л, холестерин крови - 6,7 ммоль/л, триглицериды – 2,7 ммоль/л, ЛПВП – 1,0 ммоль/л; глюкоза натощак – 6,2 ммоль/л, через 2 часа после приема 75 г глюкозы – 6,4 ммоль/л. ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте и обоснуйте план дополнительного обследования пациента. 4. Какой будет Ваша тактика лечения в период острого приступа и в межприступный период? 5. Каким препаратам следует отдать предпочтение для коррекции артериальной гипертензии и гиперхолестеринемии и почему? СИТУАЦИОННАЯ ЗАДАЧА№84. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Больная 65 лет, пенсионерка, обратилась в поликлинику с жалобами на общую слабость, утомляемость, сердцебиения, одышку при физической нагрузке, тошноту, отрыжку, тяжесть в эпигастрии. Признаки желудочной диспепсии около 15 лет. В последние полгода появились слабость, сердцебиения, одышка при нагрузке, онемение нижних конечностей. К врачам не обращалась. Объективно: общее состояние средней тяжести. Кожные покровы бледные, лѐгкая желтушность кожи и склер лимонного оттенка. Лицо одутловато. Рост - 160 см, масса тела - 68 кг. В лѐгких везикулярное дыхание. Границы сердца смещены влево на 1 см, тоны немного приглушены, ЧСС - 90 в минуту, АД - 130/80 мм рт. ст. Язык малинового цвета, сосочки сглажены. Живот мягкий, безболезненный. Печень выступает на 1 см из-под края рѐберной дуги, селезѐнка не увеличена. Клинический анализ крови: гемоглобин – 70 г/л, эритроциты – 2,9×1012/л, цветовой показатель – 1,3, ретикулоциты – 0,1%, лейкоцитарная формула без особенностей, СОЭ – 30 мм/час, MCV – 70 фл. В мазке крови обнаружены гиперсегментированные нейтрофилы, тельца Жолли и кольца Кебота.
ВОПРОСЫ: 1. Какой наиболее вероятный диагноз у данной больной? 2. Обоснуйте поставленный Вами диагноз. 3. Составьте план дополнительного обследования пациента. 4. Какова Ваша дальнейшая лечебная тактика? 5. Укажите вероятные причины данного заболевания.
СИТУАЦИОННАЯ ЗАДАЧА№85. – контролируемые компетенции: ПК-1, ПК-2, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Больная 28 лет при обращении в поликлинику предъявляет жалобы на утомляемость, общую слабость, эпизоды головокружения, сердцебиение и одышку при физической нагрузке. Из анамнеза: сухость кожи и ломкость ногтей отмечает в течение нескольких лет. Слабость, головокружения появились год тому назад во время беременности. Месячные с 13 лет, обильные первые 3–4 дня, по 5–6 дней, регулярные. В настоящее время осуществляет грудное вскармливание ребенка. Объективно: состояние средней тяжести. Бледность и сухость кожных покровов; ногти с поперечной исчерченностью, слоятся. Волосы ломкие. Тоны сердца ритмичные, ЧСС - 90 ударов в минуту, АД - 110/70 мм рт. ст. В лѐгких везикулярное дыхание. Печень и селезѐнка не увеличены. Клинический анализ крови: гемоглобин – 75 г/л, эритроциты – 3,3×1012/л, лейкоцитарная формула - без особенностей, СОЭ – 12 мм/час, MCV – 70 фл., MCH – 21,0 пг, анизоцитоз, пойкилоцитоз. Железо сыворотки – 6 мкмоль/л.
ВОПРОСЫ: 1. Какой наиболее вероятный диагноз у данного больного? 2. Обоснуйте поставленный Вами диагноз. 3. Составьте план дополнительного обследования пациента. 4. Какова Ваша дальнейшая лечебная тактика? 5. Какие рекомендации необходимо дать пациентке для дальнейшей профилактики заболевания?
СИТУАЦИОННАЯ ЗАДАЧА№86. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Больной 20 лет при обращении в поликлинику предъявляет жалобы на общую слабость, головокружение, желтушное окрашивание кожи и склер. Неделю назад после переохлаждения повысилась температура до 38°С, были катаральные явления в течение 3 дней, по поводу чего принимал Парацетамол. Температура нормализовалась, но появилось желтушное окрашивание кожи и склер, нарастающая слабость. В прошлом также были эпизоды желтухи. Объективно: состояние больного средней тяжести. Кожа бледно-желтушной окраски с лимонным оттенком, склеры иктеричны. Пульс - 90 в минуту, ритмичный, АД - 110/80 мм рт. ст. В лѐгких везикулярное дыхание. Живот мягкий, безболезненный. Печень у края рѐберной дуги, селезенка +3 см. Клинический анализ крови: гемоглобин – 90 г/л, эритроциты – 3,1×1012/л, цветовой показатель – 0,9, ретикулоциты – 3%, лейкоцитарная формула - без особенностей, СОЭ – 10 мм/час. Билирубин крови – 33 мкмоль/л, реакция непрямая. |
||
|
Последнее изменение этой страницы: 2018-04-12; просмотров: 530. stydopedya.ru не претендует на авторское право материалов, которые вылажены, но предоставляет бесплатный доступ к ним. В случае нарушения авторского права или персональных данных напишите сюда... |