
Студопедия КАТЕГОРИИ: АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция |
Клинико-морфологическая классификация по стадиям (1985).Классификация РМЖ по распространенности процесса способствует составлению индивидуального рационального плана лечения, выбора комплекса методов лечения и оценки отдаленных результатов. I стадия – опухоль до 2 см в диаметре без прорастания в окружающую жировую клетчатку и кожу. Регионарные метастазы отсутствуют. IIа стадия – опухоль от 2 до 5 см в диаметре, не прорастающая в окружающую ткань, или опухоль того же или меньшего размера, прорастающая жировую клетчатку и спаянная с кожей (симптом морщинистости, «площадки»). Регионарные метастазы отсутствуют. IIб стадия – опухоль той же или меньшей степени местного распространения с одиночными (не более 2) метастазами на стороне поражения, смещаемыми подмышечными и/или парастернальными. IIIa стадия – опухоль более 5 см в диаметре, не прорастающая в окружающую ткань, или опухоль любого размера, инфильтрирующая подлежащие фасциально-мышечные слои или кожу (симптом умбиликации, «лимонной корки», ограниченный отек, возможно изъязвление кожи, втяжение соска). Регионарные метастазы отсутствуют. IIIб стадия – опухоль той же или меньшей степени местного распространения с одиночными (не более 2) ограниченно смещаемыми или множественными метастазами в подмышечных, подлопаточных, подключичных, парастернальных узлах на стороне поражения; опухоль той же или меньшей степени распространения с метастазами в надключичных лимфатических узлах на стороне поражения. Метастазы в надключичной области могут сочетаться с другими метастазами. IVa стадия – местно-распространенная опухоль с наличием диссеминации по коже (сателлиты) или обширным изъязвлением, или фиксированная к грудной клетке, или с тотальным отеком молочной железы. К ним относятся острые формы рака молочной железы - рожистоподобные, маститоподобные, панцирные. Регионарные метастазы не определяются.  IV6 стадия – опухоль той же степени местного распространения с любыми вариантами регионарного метастазирования или опухоль меньшей степени местного распространения с одиночными ограниченно смещаемыми или множественными смещаемыми надключичными (или несмещаемыми) регионарными метастазами. Опухоль любой степени местного распространения с клинически определяемыми отдаленными метастазами, в том числе лимфогенными контрлатеральными. Группировка по стадиям:
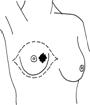
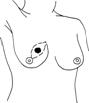
¨ Клиническая картина В зависимости от формы роста различают: (1) узловой рак, характеризующийся плотным опухолевидным образованием в молочной железе (рис. 1,4, в,г). Правая и левая молочная железы поражаются почти одинаково. Опухоль чаще располагается в верхненаружном квадранте (50%) и реже в нижневнутреннем. Одновременное развитие рака в обеих железах наблюдается редко. Скорость роста опухоли зависит от степени ее биологической активности. Быстрый рост наблюдается у молодых женщин, особенно в период беременности, после родов и абортов (активная деятельность эндокринных органов); (2)диффузный рак, характеризуется быстрым распространением опухали в регионарные лимфатические узлы, и также в отдаленные органы. Различают следующие разновидности диффузного рака: а) отечно-инфильтративная форма рака не имеет четких границ и инфильтрирует ткани молочной железы на большом ее протяжении, за пределами опухоли отмечается лимфостаз (симптом "лимонной корки"); б) маститоподобная форма(5–10%) – молочная железа увеличена в размерах, фиксирована к грудной стенке, кожа слегка гиперемирована, отмечается небольшое повышение кожной температуры, в отдельных участках развиваются очаги некроза, присоединяется вторичная инфекция; в) рожистоподобный (эрезепилоидный) рак – распространение опухоли помимо основного очага идет по лимфатическим путям внутрикожно по самой молочной железе и на грудной стенке в виде розоватых очагов (раковый лимфангоит). г)панцирная форма – происходит раковая инфильтрация не только ткани м/ж, но и подкожной клетчатки и кожи, молочная железа сдавливается, уменьшается в размерах, фиксируется к грудной стенке, на поверхности кожи появляются экскориации, мелкие изъявления, покрытые корками (рис. 1.4, з). В прогностическом отношении диффузные формы рака мало благоприятны. (3). Редкие формы: а) Рак Педжета – опухоль появляется внутри соска, первые признаки - утолщение соска, поверхностные экскориации, плотно сияющие корочки, в последующем процесс распространяется на ареолу и вглубь молочной железы (рис. 1,4, ж). б) Цистокарцинома (Рак выводных протоков) – развивается первичноиз мелких протоков или вторично из цистаденомы; камедокарцинома (угреподобная карицинома) берет начало в мелких и средних протоках, образуя большие очаги клеточных скоплений с очагами некроза в центре. Внутрипротоковый рак образуется из папилломы – клинически характеризуется центрально или под соском расположенной опухолью, кровотечением из соска.
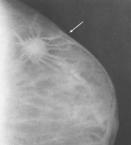
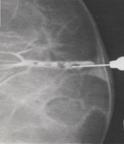
Рис. 1.4. Клинические формы рака молочной железы (Degrell I., 1977) в) Коллоидный раквстречается в пожилом возрасте, растет медленно, имеет низкую злокачественность, имеет форму лепешки с вогнутой задней поверхностью, не спаянной с грудной стенкой, на ощупь бугристая, опухоль может быть повернута под углом 45°, в последующем изъязвляется (рис. 1,4, д). Для рака молочной железы I и II стадии характерны следующие клинические признаки: (I) наличие четко определяемого, плотной консистенции, ограниченно подвижного, безболезненного опухолевого узла в молочной железе; (2) наличие кожных симптомов (морщинистостьили втяжение кожи над опухолью при захватывании кожи); (3) утолщение соска и складки ареолы, где определено наличие опухоли (симптом Краузе); (4) наличие одиночных подвижных лимфатических узелков в подмышечной впадине на стороне поражения; Симптомы характерные при раке молочной железы III и IV стадии: (1) опухолевый узела больших размеров, плотной консистенции, с участками размягчения, ограниченной подвижности или наличие инфильтрации (диффузная форма); (2) появление симптомов «площадки», «лимонной корочки», «умбиликации»; (3) втяжение соска или деформация молочной железы; (4) изъязвление или прорастание кожи опухолью; (5) боли в молочной железе и отек руки; (6) пакеты малоподвижных регионарных лимфатических узелков и отдаленные метастазы. ¨ Диагностика Ниже представлен сокращенный вариант федеральных стандартов обследования больных с подозрением на рак молочной железы («Алгоритмы объемов диагностики и лечения злокачественных новообразований». – М., 2002). С50.00.1. Алгоритм ОБСЛЕДОВАНИя (для всех стадий) С50.00.1.1. 0БЯЗАТЕЛЬНЫЕ ПРОЦЕДУРЫ С50.00.1.1.(1-16) 1. Врачебный осмотр; 2. Рентгенография (флюорография) органов грудной клетки; 3. Маммография (при возрасте женщины более 35 лет); 4. УЗИ молочной железы (при возрасте женщины 35 лет и моложе) и зон регионарного метастазирования; 5. Взятие выделений из соска для цитологического исследования; 6. Пункция опухолевого образования; 7. Радионуклидное исследование скелета; 8. УЗИ печени; 9. УЗИ органов брюшной полости; 10. ЭКГ стандартная; 11. Консультация анестезиолога; 12. Консультация гинеколога; 14. Консультация заведующего отделением; 15. Консилиум хирурга, радиолога, химиотерапевта; 16. Врачебный осмотр в приемном отделении (в случае госпитализации). С50.00.1.2. ФАКУЛЬТАТИВНЫЕ ПРОЦЕДУРЫ С50.00.1.2.(1-6). 1. Пункция лимфатического узла; 2. Трепанобиопсия молочной железы; 3. Бесконтрастная аксиллография; 4. Рентгенография костей; 5. Ультразвуковое исследование органов малого таза; 6. Дуктолактография; С50.00.2.1.3. ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ Примечание – исследования, упомянутые в п.п. С50.00.1.3.(1-5), выполняют до начала обследования: (1-5). 1. Исследование крови на резус-фактор; 2. Исследование крови на австралийский антиген; 3. Определение группы крови; 4. Реакция Вассермана; 5. Определение антител к ВИЧ. С50.00.1.3.6.(1,2). 1. Анализ крови общий (3 раза — до операции, на 2-й день после операции, за 2 дня до выписки); 2. Анализ крови общий при лучевом лечении и химиотерапии не менее 1 раза в неделю на протяжении курса лечения; С50.00.1.3.7.(1,2). 1. Анализ мочи общий (3 раза — до операции, на 2-й день после операции, за 2 дня до выписки); 2. Анализ мочи общий при лучевом лечении и химиотерапии не менее 1 раза в неделю на протяжении курса лечения; С50.00.1.3.(8-18). 8. Анализ крови биохимический {2 раза: до операции, после операции); 9. Биохимическая коагулография; 10. Цитологическое исследование пунктата опухоли молочной железы и другого цитологического материала (плановое); 11. Цитологическое исследование (интраоперационное) удаленного при операции материала (по показаниям); 12. Консультация, пересмотр цитологических препаратов; 13. Цитологическое исследование отделяемого из сосков; 14. Патоморфологическое исследование операционного материала (срочное); 15. Патоморфологическое исследование операционного материала (плановое); 16. Консультация, пересмотр патоморфологических препаратов; 17. Определение гормональных рецепторов в удаленной опухоли; 18. Определение HER,, рецепторов в удаленной опухоли. ◊ Методы диагностики (I) Пальпация в положении стоя и лежа: вначале кончиками пальцев, потом ладонью, определяют локализацию опухоли, ее консистенцию, состояние регионарных лимфатических узлов; симптом Кенига- встав сзади от больной, прижать ладонью участок с опухолыо, раковые опухоли и фиброаденома сохраняют свою форму и консистенцию, мастопатические узлы становятся меньше, мягче или совсем скрываются в ткани молочной железы. (2) Рентгенологическим признаком рака является наличие опухолевидной тени с неровными, нечеткими контурами, характерной радиарной тяжистостью, наличием «дорожки» к соску и втяжением последнего; (3) Маммаграфияобладает высокой диагностической достоверностью достигающей 83-95%. При бесконтрастной маммографии определяется тень без четких контуров, с отходящими в ткань железы лучами, при мастопатии - диффузное, тяжистое затемнение с просветлениями (кисты), при фиброаденомах - четко очерченное затемнение. Дуктография осуществляется введением контрастного вещества в молочные протоки с последующим проведением маммографии. Дуктографию проводят при секретирующей и кровоточащей молочной железе, она помогает проводить дифференциальную диагностику между доброкачественными новообразованиями и раком молочной железы. При контрастной маммаграфии в выводное отверстие на соске вводят 40% р-р сергозина (рис. 1.5).
(4) Ультразвуковая диагностика - метод неинвазивный, обладает большой пропускной способностью, не имеет противопоказаний, что позволяет использовать его в качестве скринингового. (5) Цитологическое исследование. Позволяет выявить наличие раковых или атипичных клеток, цитологическому исследованию можно подвергнуть выделения из соска и соскоб с поверхностной язвы. (6) Биопсия проводится по типу секторальной резекции молочной железы с фасцией большой грудной мышцы, отступя 3-4 см от опухоли. Опухоль подвергается срочному гистологическому исследованию. (7) Инфракрасное "фотографирование" позволяет судить о состоянии поверхностной венозной сети, при раке она более выражена. (8) Трансиллюминация- в темной комнате через м/ж пропускают узкий пучок света, можно увидеть контуры опухоли или кистозные образования. (9) Чрезгрудинная флебография, при введении кардиотраста в нижний отдел грудины можно судить о состоянии парастернальных лимфатических узлов. По данным литературы, клиническое исследование дает 88 % правильных заключений, рентгенологическое – 79 %, УЗИ – 65-92 %, цитологическое – 90 %, а комплексное – 95 %. ¨ Дифференциальный диагноз. (1). Липома, встречается редко, имеет крупнодольчатый характер, мягкая на ощупь. (2). Липогранулемма - встречается редко, возникает вследствие травм, воспалительных процессов, инъекций; не имеет четких границ, мягкая на ощупь, в центре имеется уплотнение, может быть втяжение кожи. (3). Кисты и галактоцеле (возникающие в период лактации 1,имеют длительный анамнез, плотноэластической консистенции, диагноз уточняется после пункции. (4). Ангиомы - встречаются редко, не имеют четких границ, мягкие на ощупь, уменьшаются при сдавлении, при поверхностном расположении имеют голубоватую окраску или багровый цвет. (5). Добавочная молочная железа, располагается на месте пересечения передней аксиллярной линии и края большой грудной мышцы, часто выявляются во второй половине беременности или в период лактации. (6). Туберкулез и актиномикоз в начальных стадиях отличить от рака довольно трудно, помогает цитологическое исследование. (7). Маститы появляются, как правило, во время лактации, правильно проводимая противовоспалительная терапия в течение нескольких дней купирует воспалительный процесс, в случае сомнения необходимо провести цитологическое исследование или биопсию. (8). Саркома составляет I-3% к раку молочной железы, отличается быстрым ростом, большими размерами, крупнобугристой поверхностью. Молочные железы могут быть поражены при системных заболеваниях (ЛГМ, остром лейкозеи.т.д.). Для уточнения диагноза необходимо обследование больного. ¨ Лечение В настоящее время в зависимости от стадии заболевания, гистологической структуры, а также от общего состояния организма прибегают к хирургическим, комбинированным и комплексным лечениям. 5-летняя выживаемость в первой стадии заболевания достигает 85%. Во II ст. – 66%. В III ст.– 41%, а в IV ст. 5-летняя выживаемость составляет всего 10%. ◊ Алгоритм лечения рака молочной железы («Алгоритмы объемов диагностики и лечения ЗН». – M, 2002). С50.01. РАК МОЛОЧНОЙ ЖЕЛЕЗЫ I СТАДИИ (Т1N0М0) С50.01.01.2.1. Хирургическое лечение. С50.01.01.2.2. Комбинированное лечение Примечания:1. Проводят при наличии неблагоприятных клинико-морфологических факторов. 2. Лучевой, химиотерапевтический и гормонотерапевтический компоненты выполняют по показаниям. С50.02.21.2. ЛЕЧЕНИЕ БОЛЬНЫХ РМЖ IIа СТАДИИ (Т1N1М0, T1N1M0) С50.02.21.2.2. Комбинированное лечение (операция и лучевая терапия или операция и химиотерапия) С50.02.21.2.3. Комбинированное лечение (операция, лучевая терапия и химиотерапия) С50.02.12.2. ЛЕЧЕНИЕ БОЛЬНЫХ РМЖ IIб СТАДИИ (T2N1M0) С50.02.12.2.2. Комбинированное лечение (операция и лучевая терапия, операция и химиотерапия) С50.02.12.2.2.1. Хирургический компонент С50.02.12.2.2.1.(1-3). 1. Мастэктомия по Пирогову; 2. Мастэктомия по Мадден; 3. Мастэктомия по Пейти. С50.02.12.2.2.2. Лучевой компонент С50.02.12.2.2.2.1. Предоперационная лучевая терапия; С50.02.12.2.2.2.1.1. Облучение молочной железы: РОД 5 Гр, 5 фракций до СОД 25 Гр (экв. 40 Гр). Облучение подключично-подмышечной зоны: РОД 4 Гр, 6 фракций до СОД 24 Гр (экв. 35 Гр). Операцию выполняют в ближайшие 3 дня С50.02.12.2.2.2.2. Предоперационная лучевая терапия; С50.02.12.2.2.2.2.1. Послеоперационная лучевая терапия при условии проведения предоперационной лучевой терапии; С50.02.12.2.2.2.2.1.(1-3). 1. Облучение парастернальной и надключичной зон: РОД 2,5 Гр, 16 фракций до СОД 40 Гр (экв. 46 Гр); 2. Облучение грудной стенки (при наличии факторов риска): РОД 2,5 Гр до 50 Гр с учетом предоперационной лучевой терапии. Подсчет дозы с учетом ВДФ; 3. Облучение при полном замещении лимфатического узла опухолью, проращении его капсулы, опухолевом росте в жировой клетчатке подключичной и/или подмышечной зон: доведение дозы на подключично-подмышечную зону до 48-50 Гр с учетом дозы от предоперационного облучения и ВДФ; С50.02.12.2.2.2.2.2. Послеоперационная лучевая терапия при отсутствии предоперационной лучевой терапии; С50.02.12.2.2.2.2.2.(1-3). 1 Облучение зон регионарного метастазирования: РОД 2,5 Гр, СОД 40 Гр (экв. 46 Гр), 16 фракций (22 дня); 2. Облучение грудной стенки: РОД 2,5, СОД 35-37,5 Гр (экв. 40-43 Гр), 14-15 фракций (18-20 дней); 3. Облучение при полном замещении лимфатического узла опухолью, проращении его капсулы, опухолевом росте в жировой клетчатке подключичной и/или подмышечной зон; облучение подключично-подмы-шечной зоны: РОД 2,5 Гр до СОД 42,5-45 Гр (экв. 48-50 Гр). С50.02.12.2.2.3. Химиотерапевтический компонент. С50.02.12.2.2.3.1. Послеоперационная химиотерапия (при наличии неблагоприятных клинико-морфологичееких факторов) через 2 недели после операции; Примечание. Выполняют 6 курсов химиотерапии с интервалом 4 недели. С50.02.12.2.2.3.1.(1-2). 1. Схема лечения CMF; 2. Схема лечения CAF. С50.02.12.2.2.4. Гормонотерапевтический компонент. Примечание. Проводят при менопаузе более 3 лет. С50.02.12.2.2.4.1. Тамоксифен 20 мг внутрь ежедневно в течение до 2 лет (аналоги – нольвадекс, зитазониум); С50.02.12.2.3. Комбинированное лечение (операция, лучевая терапия и химиотерапия) С50.02.12.3.1. Хирургический компонент С50.02.12.2.3.1.(1-3). 1 Мастэктомия по Пирогову; 2. Мастэктомия по Маддену; 3. Мастэктомия по Пэйти. С50.02.12.2.3.2. Лучевой компонет. С50.02.12.2.3.2.1. Предоперационная лучевая терапия; С50.02.12.2.3.2.1.1. Облучение молочной железы: РОД 5 Гр, 5 фракций до СОД 25 Гр (экв. 40 Гр) С50.02.12.2.3.2.2. Послеоперационная лучевая терапия; С50.02.12.2.3.2.2.1. Послеоперационная лучевая терапия при условии проведения предоперационной лучевой терапии С50.02.12.2.3.2.2.1.(1-2). 1. Облучение парастернальной и надключичной зон: РОД 2,5 Гр, 16 фракций до СОД 40 Гр (экв. 46 Гр); 2. Облучение грудной стенки (при наличии факторов риска): РОД 2,5 Гр до СОД 50 Гр с учетом предоперационной лучевой терапии. Подсчет дозы с учетом ВДФ С50.02.12.2.3.2.2.3. Облучение при полном замещении лимфатического узла опухолью, проращении его капсулы, опухолевом росте в жировой клетчатке подключичной и/или подмышечной зон: доведение дозы на подключично-подмышечную зону до 48-50 Гр с учетом дозы от предоперационного облучения и ВДФ С50.02.12.2.3.2.2.2. Послеоперационная лучевая терапия при отсутствии предоперационной лучевой терапии С50.02.12.2.3.2.2.2.(1-3). 1 Облучение зон регионарного метастазирования: РОД 2,5 Гр, СОД 40 Гр (экв. 46 Гр), 16 фракций (22 дня); 2. Облучение грудной стенки: РОД 2,5, СОД 35-37,5 Гр (экв.40-43 Гр), 14-15 фракций (18-20 дней); 3. Облучение при полном замещении лимфатического узла опухолью, проращении его капсулы, опухолевом росте в жировой клетчатке подключичной и/или подмышечной зон; облучение подключично-подмышечной зоны: РОД 2,5 Гр до СОД 42,5-45 Гр (экв. 48-50 Гр) С50.02.12.2.3.3. Химиотерапевтический компонент. (представленные схемы химиотерапии альтернативны) С50.02.12.2.3.3.1. Химиотерапия в предоперационном плане Примечание. Выполняют 2 курса химиотерапии с интервалом 2 недели С50.03.02.2.3.3.1.(1-2). 1. Схема лечения CMF; 2 Схема лечения CAF С50.03.02.2.3.3.2.Химиотерапия в послеоперационном плане: Примечание: Возможные варианты: I вариант – начинают через 2 недели после лучевой терапии, II вариант – возможно проведение химиотерапии на фоне лучевого лечения, III вариант – выполняют 4 курса химиотерапии с интервалом 4 недели. С50.03.02.2.3.3.2.(1-2). 1.Схема лечения CMF. 2. Схема лечения CAF. С50.03.02.2.3.4 Гормонотерапевтический компонент. Примечание. Проводят по показаниям. С50.03.02.2.3.4.1. Тамоксифен 20 мг внутрь ежедневно в течение до 2 лет (аналоги — нольвадекс, зитазониум) Сустанон 250 мг 1-2 раза в месяц в течение до 2 лет (аналоги — пролотестон, омнандрен). С50.02.22.2. ЛЕЧЕНИЕ БОЛЬНЫХ РМЖ IIб СТАДИИ (T3N0M0) С50.02.22.2.3. Комбинированное лечение (операция, лучевая терапия и химиотерапия) С50.03.01.2. ЛЕЧЕНИЕ БОЛЬНЫХ РМЖ IIIa СТАДИИ (T0-3N2M0) С50.03.01.2.3. Комбинированное лечение. Примечание. Возможные варианты:*1-й вариант — предоперационная лучевая терапия, операция, послеоперационная лучевая терапия, химиотерапия, гормонотерапия; *2-й вариант — предоперационная химиотерапия, операция, послеоперационная лучевая терапия, химиотерапия, гормонотерапия; *3-й вариант — предоперационная химиотерапия, предоперационная лучевая терапия, операция, послеоперационная лучевая терапия, послеоперационная химиогормонотерапия. Больным с IIб и IIIа стадиями рака проводят комбинированное лечение: предоперационную лучевую терапию укрупненными фракциями, радикальную мастэктомию и послеоперационную дистанционную гамма-терапию на зоны регионарного лимфооттока. Лучевая терапия может быть заменена или дополнена химиотерапией. С50.03.02.2. ЛЕЧЕНИЕ БОЛЬНЫХ РАКОМ МОЛОЧНОЙ ЖЕЛЕЗЫ П1б СТАДИИ (Т4 N любая М0) С50.03.02.2.3. Комбинированное лечение. Примечание. Последовательность компонентов лечения: химиотерапия, лучевая терапия, гормонотерапия, при положительном эффекте — операция. С50.03.02.2.3.1. Хирургический компонент. С50.03.02.2.3.1.(1-5). 1. Мастэктомия по Пейти; 2. Мастэктомия по Холстеду; 3. Мастэктомия по Пирогову; 4. Мастэктомия по Маддену; 5. Мастэктомия с прескаленной биопсией; Примечание. Операции выполняют при эффективном химиогормонолучевом лечении. С50.03.02.2.3.2. Лучевой компонент. С50.03.02.2.3.2.1. Передоперационная лучевая терапия (лучевую терапию начинают через 2 недели после химиотерапии). С50.03.02.2.3.2.1.(1-2). 1. Облучение молочной железы: РОД 5 Гр, 5 фракций до СОД 25 Гр (экв. 40 Гр). Облучение подключично-под-мышечной зоны: РОД 4 Гр, 6 фракций до СОД 24 Гр (экв. 35 Гр). *2. Одновременно — облучение надключичного метастатического узла локальным полем: РОД 4 Гр, СОД 24 Гр (экв. 35 Гр). Операцию выполняют в ближайшие 3 дня после окончания лучевой терапии. С50.03.02.2.3.2.2. Послеоперационная лучевая терапия. С50.03.02.2.3.2.2.(1-4). 1. Облучение парастернальной зоны: РОД 2,5 Гр, 16 фракций до СОД 40 Гр (экв. 46 Гр). 2. Облучение надключичной зоны: РОД 2,5 Гр до СОД 45 Гр (экв. 50 Гр) при отсутствии прескаленной биопсии, 3. Облучение грудной стенки при наличии факторов риска: РОД 2,5 Гр до СОД 50 Гр с учетом предоперационной лучевой терапии. Подсчет дозы с учетом ВДФ. 4. Облучение при полном замещении лимфатического узла опухолью, проращении его капсулы, опухолевом росте в жировой клетчатке подключичной и/или подмышечной зон: доведение дозы на подключично-подмышечную зону до 48-50 Гр с учетом дозы от предоперационного облучения и ВДФ. С50.03.02.2.3.3. Химиотерапевтический компонент. (представлены альтернативные схемы химиотерапии) С50.03.02.2.3.3.1. Химиотерапия в предоперационном плане Примечание. Выполняют 2 курса химиотерапии с интервалом 2 недели. С50.03.02.2.3.3.(1-2). 1. Схема лечения CMF; 2. Схема лечения CAF; С50.03.02.2.3.2. Химиотерапия в послеоперационном плане. Примечание: Начинают через 2 недели после лучевой терапии, Возможно проведение ХТ на фоне лучевого лечение, выполняют 4 курса ХТ с интервалом 4 недели. С50.03.02.2.3.3.2.1. Схема лечения CMF; С50.03.02.2.3.3.1. Схема лечения CAF; С50.03.02.2.3.4.Гормонотерапевтический компонент. Примечание. Проводят по показаниям. С50.03.02.2.3.4.(1-5) 1. Тамоксифен 20 мг внутрь ежедневно в течение до 2 лет (аналоги — нольвадекс, зитазониум), 2. Двусторонняя овариэктомия, 3. Лапароскопическая овариэктомия, 4. Лучевое выключение функции яичника: облучение малого таза – два противолежащих переднезадних поля 13х14x10 см – РОД 4 Гр, СОД 12 Гр, 3 фракции (экв. 18 Гр), 5. Лекарственная кастрация – золадекс 3,6 мг 1 раз в 28 дней в течение 6-12 месяцев. С50.03.02.2.4.2.2 Лучевая терапия (в плане консервативного лечения). С50.03.02.2.4.2.2.1. Лучевая терапия по схеме динамического фракционирования:
С50.03.02.2.4.3. Химиотерапевтический компонент (проводят 6 курсов химиотерапии с интервалом 4 недели). С50.03.02.2.4.3.(1-2). 1. Схема лечения CMF. 2. Схема лечения CAF. С50.03.02.2.4.4. Гормонотерапевтический компонент. Примечание. Проводят по показаниям. С50.03.02.2.4.4.(1-5) 1. Тамоксифен 20 мг внутрь ежедневно в течение до 2 лет (аналоги – нольвадекс, зитазониум). 2. Сустанон 250 мг 1-2 раза в месяц в течение до 2 лет (аналоги – пролотестон, омнандрен). 3. Двусторонняя овариэктомия. 4. Лапароскопическая овариэктомия. 5. Лучевое выключение функции яичника: облучение малого таза. С50.03.02.2.4.4.5. Лекарственная кастрация (золадекс 3,6 мг 1 раз в 28 дней в течение 6-12 месяцев) • С50.06. РАК МОЛОЧНОЙ ЖЕЛЕЗЫ ОТЕЧНО-ИНФИЛЬТРАТИВНАЯ ФОРМА (любая TN3M0) С50.06.00.2. Лечение. С50.06.00.2.3. Комбинированное лечение. Примечание. Возможные варианты лечения: 1-й вариант — химиотерапия (2 курса), лучевая терапия (схема динамического фракционирования), операция. Лечение проводят на фоне гормонотерапии; 2-й вариант — химиотерапия (2 курса), лучевая терапия (схема динамического фракционирования). Лечение проводят на фоне гормонотерапии; 3-й вариант — возможно проведение химиотерапии на фоне лучевого лечения. Таким образом, больным с 1ПЬ стадией рака показано комплексное лечение с применением лучевой и химиогормональной терапии и радикальной мастэктомии. Федеральные стандарты лечения рака молочной железы IV стадии(«Алгоритмы объемов диагностики и лечения злокачественных новообразований». – М., 2002). С50.04. РАК МОЛОЧНОЙ ЖЕЛЕЗЫ IV СТАДИИ (Т любая N любая M1) С50.04.00.2. Лечение. С50.04.00.2.3. Комбинированное лечение. Примечание. План лечения индивидуальный: 1-й вариант — химиотерапия, лучевая терапия. Лечение проводят на фоне гормональной терапии; 2-й вариант — химиотерапия, лучевая терапия, при положительном эффекте — операция. Лечение проводят на фоне гормональной терапии (приположительном гормональном статусе опухоли). Таким образом, при IV стадии проводится симптоматическое лечение: паллиативная лучевая и химиогормонотерапия, при больших распадающихся опухолях – паллиативная операция: ампутация или мастэктомия). Паллиативная лучевая терапия, химио-, гормонотерапия Паллиативная операция: ампутация, мастэктомия. ◊ Методы лечениЯ Хирургическое лечение Варианты кожных разрезов при раке молочной железы представлены в рис. 1.6. (I). Радикальная мастоэкотомия по Холстеду (1889)– Мейеру. (1894). Принцип операции - единым блоком удаляется пораженная молочная железа вместе с большой частью грудной мышцы, малой грудной мышцей, а также клетчаткой и заключенными в ней лимфатическими узлами из подключичной, подмышечной и подлопаточной областей. (2). Расширенная радикальная мастэктомияпо Урбану-Холдину. В дополнение к предыдущей операции удаляются парастернальные лимфатические узлы. Показанием для применения является локализация опухоли во внутренних квадрантах, а также при выявлении метастазов в пораженных лимфатических узлах. Широкого применения не нашла. (3). Сверхрадикальная мастэктомия по Даль-Иверсену. К расширенной мастэктомии дополняется удаление и надключичных лимфоузлов. Вангештейн эту операцию дополняет удалением клетчатки переднего средостения. Не нашла применения из-за тяжести операции и неудовлетворительных посредственных и отдаленных результатов лечения. (4). Модифицированная радикальная мастэктомия отличается от мастэкомии Холстеда сохранением большой грудной мышцы (Пэйти 1948) или обеих грудных мышц (Maдден, 1965). Сохранение мышц приводит к лучшему косметическому результату и функцию верхней конечности. Показанием для этой операции является небольшой опухолевой узел, и больные пожилого возраста. Отдаленные результаты аналогичны с радикальной мастэктомией. Схема лечения рака молочной железы:
* Примечание: ЛТ(лучевое лечение), ПХТ (полихимиотерапия), ПХГТ (полихимиогормонотерапия), ЭР (рецепторы эстерегенов).
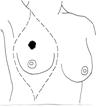
Рис. 1.3. Варианты кожных разрезов при раке молочной железы.
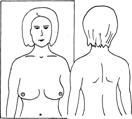
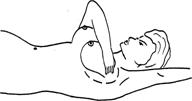
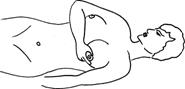
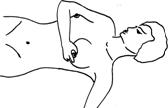
(5). Мастэктомия с подмышечной лимфаденэктомией по Н.И. Пирогову (1847) – удаление молочной железы и л/у подмышечной области. Показанием к такси операции являются начальные (I-Па) стадии заболевания при локализации опухоли в наружных квадрантах молочной железы у пожилых ослабленных больных с тяжелыми сопутствующими заболеваниями. (6). Простая мастэктомия (ампутация) – удаление молочной железы с фасцией большой грудной мышцы. Показанием к такой операции является распадающаяся опухоль, преклонный возраст больных, тяжелые сопутствующие заболевания (7). Радикальная секторальная резекция по Н.Н. Блохину молочной железы является органосохраняющей операцией и предусматривает удаление сектора молочной железы вместе с опухолью, части подлежащей фасции большой и малой грудной мышцы, подключичной, подмышечной, подлопаточной клетчатки с л/у в одном блоке. (8). Лампэктомия(секторальная резекция) выполняется как диагностическая операция с экспресс-биопсией. После подтверждения диагноза сразу же выполняется радикальноя мастэктомия. Лучевая терапия применяется с целью инактивации и до полной регрессии радиорезистентных опухолевых клеток в зонах возможного распространения. (1). Предоперационная ЛТ. Больные после установления диагноза начиная со II стадии получают курс предоперационной ЛТ на молочную железу (СД 40-45 Гр, проведенные за 4-5 недель или ЛТ укрупненными фракциями — ежедневно по 5 Гр с двух полей, всего 5 фракций — 25 Гр, что соответствует 40 Гр.) и зоны регионарного метастазирования (по 4 Гр., всего 6 фракций, что соответствует 35 Гр.). Операция проводится в сроки от 2 недель до 2 месяцев после окончания облучения. Операция на молочной железе может быть осуществлена на 2-3-й день после его окончания (2). Послеоперационная ЛТ. Больные, перенёсшие удаление опухоли и подмышечных лимфатических узлов и не прошедшие курс предоперационной лучевой терапии, должны получать заключительную лучевую терапию. Надключичную и парастернальную зоны облучают через 10-14 дней после операции в режиме – по 2 Гр ежедневно на каждую зону до суммарной дозы 40 Гр. (3). Самостоятельная ЛТ применяется при далеко зашедшем первичном раке молочном железы, рецидивах после других методов лечения, а также локализованных метастазах (кожа, кости). Чаще ее сочетают с гормоно- и химиотерапией. Результат – временный паллиативный эффект. (4). Непрямая ЛТ. Облучения яичников, надпочечников и гипофиза применяется в тех случаях, когда имеются противопоказания для их оперативного удаления. Гормональная терапия. В развитии РМЖ эстрогены являются ведущими факторами. Если более 10 % опухолевых клеток содержат рецепторы (10 фентамоль на 1 мг белка) к эстрогену или прогестерону, то опухоль следует считать гормоночувствительной. Чем выше уровень содержания гормональных рецепторов, тем эффективней гормонотерапия. Цель гормональной терапии подавление или выключение органов, стимулирующих пролиферацию железистого эпителия молочных желез, что ведет к их атрофии и регрессии раковой опухоли используя хирургический, лучевой или гормональной методы. Принято считать, что если более 10 % опухолевых клеток содержат рецепторы к эстрогену или прогестерону, то опухоль гормоночувствительной. У менструирующих женщин и находящихся в пременопаузе используется золадекс или его отечественный аналог – тамоксифен. Химиотерапия. РМЖ - опухоль, чувствительная к адриамицину (эффективен у 40% больных), циклофосфану (35%), метотрексату (35%), фторурацилу и фторафуру (25%); В последнее время и клиническую практику вошли новые препараты растительного происхождения: таксол (пакли-таксел) - эффективность 56-60%, таксотер (доцетаксел) - 57-75%, навельбин (винорельбин) - эффективность 41 -51%. При метастазах рака молочной железы в кости и костный мозг наиболее эффективно сочетание тамоксифена с адриамицином . Схемы химиотерапии при РМЖ [Переводчикова Н. И., 2000]: 1. CMF: – циклофосфан 100 мг/м2 внутрь ежедневно с 1-го по 14-й дни; – метотрексат 40 мг/м2 в/в в 1-й и 8-й дни; – 5-фторурацил 600 мг/м2 в/в в 1-й и 8-й дни. Повторение курса – каждые 4 недели (интервал 2 недели). 2. CAF: – циклофосфан 100 мг/м2 внутрь или в/м с 1-го по 14-й дни; – адриамицин 30 мг/м2 в/в в 1-й и 8-й дни; – 5-фторурацил 500 мг/м2 в/в в 1-й и 8-й дни. Повторение курса — каждые 4 недели. Адъювантная ХТ замедляет или предупреждает рецидив, улучшает выживаемость больных с метастазами в подмышечные л/узлы, а также у части больных без подмышечных метастазов. Комбинированная ХТ: предпочтительнее монотерапии, особенно при метастазирующем РМЖ. Приём препаратов шестью курсами либо в течение 6 мес. – оптимальный по эффективности и по длительности метод лечения. Препараты выбора при отсутствии значительных токсических реакций следует назначать в максимальных дозах. Сочетание циклофосфана, метотрексата и фторурацила. При высокой степени риска развития рецидивов или метастазов возможно назначение сочетания циклофосфана, доксорубицина гидрохлорида и фторурацила. Альтернативные препараты при метастазирующем раке: сочетание доксорубицина, тиофосфамида и винбластина; таксол (паклитаксел). Рекомендация Всемирной Организации Здравоохранения (ВОЗ) Самообследования рекомендуется проводить 1 раз в месяц в 1-ю неделю после менструации, т.к. в этот период молочные железы в норме: не увеличены и не напряжены. Изменения в молочных железах выявляют при следующих положениях тела и рук: – с опущенными руками; – с поднятыми и положенными на голову руками; – при надавливании на сосок и ареолу; – при поднимании молочной железы кончиками пальцев. (1). Осмотр: Осмотр проводится перед зеркалом: сначала с опущенными, затем с поднятыми руками (рис. 1.7). Обращайте внимание на следующее: – имеется ли втяжение или выбухание участка кожи; – имеется ли втяжение соска или укорочение радиуса ареолы; – имеются ли изменения обычной формы и размера одной из желез; – имеются ли патологические (желтоватые, кровянистые) выделения из соска или патологические его изменения (корочки, мокнутие). 1 Рис. 1.7. Осмотр перед зерклом: 1). Осмотр перед зеркалом с опущенными руками; 2). Осмотр перед зеркалом с поднятыми руками; (2) Пальпация: Осуществляется в положении лежа на спине. Под лопатку обследуемой стороны подкладывается небольшой валик или подушечка, чтобы грудная клетка была слегка приподнята. Ощупывайте каждую молочную железу противоположной рукой. Исследование должно проводиться нежно, с использованием всей длины пальцев и ладони. Избегайте грубого ощупывания и захвата большого участка ткани молочной железы, так как это может создать впечатление уплотнения, которого на самом деле нет. Исследование проводится в трех положениях: Пальцами противоположной руки ощупывайте наружную половину молочной железы, начиная от ее соска и продвигаясь кнаружи и кверху к боковой части грудной стенки. Затем ощупывайте все участки внутренней половины молочной железы, начиная от соска и продвигаясь к грудине. Определите, нет ли узлов, уплотнений или изменений в структуре ткани молочной железы или в толще кожи. Далее следует прощупать подмышечные и надключичные области. При умеренном сдавливании между пальцами ареолы проверьте, нет ли выделений из соска.
Л И Т Е Р А Т У Р А : 1. «Алгоритмы объемов диагностики и лечения злокачественных новообразований». – М., 2002) 2. Баженова А.П. и др. Рак молочной железы. М., 1985. 3. Блохин H.H., Петеpсон Б.Е. Клиническая онкология. М., том I – II. 1971. 4. Ганцев Ш.Х. Онкология. М. 2004. 5. Иванов П.М. и др. Злокачественные новообразования в Якутии на рубеже веков. Якугск, 2008. 6. Мари Э. Вуд, Пол А. Банн. Секреты гематологии и онкологии. М., 1997. 7. Онкология. Под ред. H.H. Тpапезникова и Ш. Экхаpда. М.,1981. 8. Петерсон Б.Е. Онкология.– М.,1980. 9. Сергеев С.И. и др. Комплексная диагностика рака молочной железы, М., 1978 10. Дегрелль И. Атлас заболеваний молочной железы – Будапешт. 1977. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2018-05-10; просмотров: 226. stydopedya.ru не претендует на авторское право материалов, которые вылажены, но предоставляет бесплатный доступ к ним. В случае нарушения авторского права или персональных данных напишите сюда... |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 а). С-м Янишевского – втягивание кожи
а). С-м Янишевского – втягивание кожи
 б). Б-нь Мондора - Флебит вдоль левой грудино-надчревной вены
б). Б-нь Мондора - Флебит вдоль левой грудино-надчревной вены
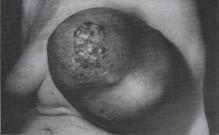 в). Узловая опухоль
в). Узловая опухоль
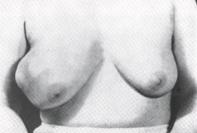 г). Крупнобугристый узловой рак
г). Крупнобугристый узловой рак
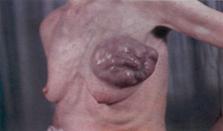 д). Студнеобразный рак
д). Студнеобразный рак
 е). Скиррозный рак
е). Скиррозный рак
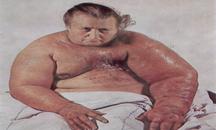 з). Панцирный рак
з). Панцирный рак
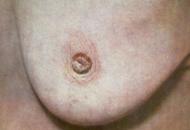 ж). Рак соска (карцинома Педжета)
ж). Рак соска (карцинома Педжета)



 2
2 
 1
1
 2
2
 3
3