Студопедия КАТЕГОРИИ: АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция |
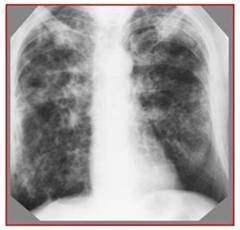
ПК-1, ПК-2, ПК5, ПК-6, ПК-7, ПК-8, ПК-9, ПК10 6 страницаЛабораторные данные. Общий анализ крови: эритроциты – 4,1×1012/л, гемоглобин – 143 г/л; лейкоциты – 9,6×109/л, эозинофилы – 2%, палочкоядерные нейтрофилы – 5%, сегментоядерные нейтрофилы - 69%, лимфоциты - 19%, моноциты - 5%; СОЭ – 25 мм/час. Общий анализ мочи: без патологических изменений Анализ мокроты на МБТ: м/скопия – КУМ не найдены. Обзорная рентгенограмма органов грудной клетки в прямой проекции: справа лѐгкое коллабировано на 1/5 гемиторакса за счѐт прослойки воздуха. В лѐгочной ткани в верхних и средних полях определяются очаговые тени разных размеров, малой и средней интенсивности, склонные к слиянию. В С1, С2 с обеих сторон – полости распада 1-2,5 см в диаметре. Корни плохо дифференцируются. Сердце без особенностей.
ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте и обоснуйте план дополнительного обследования пациента. 4. Определите круг заболеваний для дифференциальной диагностики. 5. Определите тактику ведения пациента. СИТУАЦИОННАЯ ЗАДАЧА№104. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 Больной Т. 48 лет. при обращении к врачу-терапевту участковому предъявляет жалобы на слабость, повышенную утомляемость, температуру (утрами не выше 37°C, вечерами до 38,5°C), одышку при движении, кашель с небольшим количеством слизистой мокроты, боли в животе, жидкий стул до 4-х раз в день. Анамнез жизни: язвенная болезнь желудка в течение 7 лет с частыми обострениями. Курит по 1 пачке в день. Алкоголем не злоупотребляет. Ранее туберкулѐзом не болел. Контакт с больным туберкулѐзом отрицает. ФЛГ регулярно. Последняя 1 год назад без патологии.  Объективно: состояние средней степени тяжести. Правильного телосложения, пониженного питания, кожные покровы и видимые слизистые обычной окраски. Периферические лимфатические узлы не увеличены. Грудная клетка обычной формы, равномерно участвует в акте дыхания, перкуторно – укорочение лѐгочного звука паравертебрально с обеих сторон, аускультативно – дыхание везикулярное, при форсированном дыхании паравертебрально выслушиваются влажные хрипы, больше справа. ЧДД - 21 в минуту. Тоны сердца ясные, ритм правильный. Пульс - 80 ударов в минуту, АД - 120/80 мм рт. ст. Живот правильной формы, при пальпации некоторое напряжение мышц и болезненность в околопупочной области, симптомы раздражения брюшины отсутствуют. Лабораторные данные. Общий анализ крови: эритроциты – 3,8×1012/л, гемоглобин – 105 г/л, лейкоциты - 11,2×109/л, эозинофилы – 1%, палочкоядерные нейтрофилы – 7%, сегментоядерные нейтрофилы - 63%, лимфоциты - 15%, моноциты - 14%; СОЭ – 38 мм/час. Общий анализ мочи: без патологических изменений. Общий анализ мокроты: вязкая, слизистого характера, лейкоциты – небольшое количество. Анализ мокроты микроскопия на КУМ (3 анализа) – КУМ не найдены. Обзорная рентгенограмма органов грудной клетки в прямой проекции: с обеих сторон тотально, но гуще в верхних полях, определяются очаговые тени средней интенсивности, разных размеров, с нечѐткими контурами, местами склонные к слиянию. На уровне I-II ребра в обоих лѐгких – полости распада от 1,5 до 3 см в диаметре. Корни структурны. Синусы свободны. Сердце без особенностей. ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте и обоснуйте план дополнительного обследования пациента. 4. Определите круг заболеваний для дифференциальной диагностики. 5. Определите тактику ведения пациента.
СИТУАЦИОННАЯ ЗАДАЧА №105. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 При массовом флюорографическом обследовании населения у больного были выявлены единичные очаговые тени в области верхушки правого легкого. Рентгенолог оценил эти очаги как остаточные изменения после перенесѐнного туберкулѐза и не вызвал больного на дообследование. Через 4 месяца этот больной обратился в поликлинику с жалобами на общую слабость, недомогание, субфебрильную температуру по вечерам, потливость, особенно в ночное время, кашель с небольшим количеством слизистой мокроты. При рентгенологическом обследовании в верхней доле правого легкого от верхушки до III ребра обнаружены множественные очаговые тени полиморфного характера, местами сливающиеся между собой, и несколько полостей распада размерами до 2 см в диаметре. В мокроте методом люминесцентной микроскопии обнаружены микобактерии туберкулеза.
ВОПРОСЫ: 1. Своевременно ли выявлено заболевание у данного больного? Обоснуйте свой ответ. 2. Правильно ли поступил рентгенолог после обнаружения очагов у больного 4 месяца назад? Обоснуйте свой ответ. 3. Какие мероприятия необходимо было провести в то время? 4. Сформулируйте клинический диагноз 5. Какие лечебные мероприятия необходимо провести этому больному? Обоснуйте свой ответ.
СИТУАЦИОННАЯ ЗАДАЧА №106. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Больной П. 44 лет обратился к врачу-терапевту участковому с жалобами на кашель с прожилками крови, который появился неделю назад на фоне полного благополучия. Ранее ничем не болел. ФГ ежегодно, последняя - год назад, на дообследование не вызывали. Отмечает контакт с больным туберкулѐзом на работе в рефрижераторном депо во время длительной командировки. При осмотре: состояние удовлетворительное. Кожные покровы чистые. В лѐгких дыхание везикулярное, справа над лопаткой на ограниченном пространстве выслушиваются единичные влажные хрипы. ЧДД - 19 в минуту. Тоны сердца ясные, ритмичные. ЧСС - 80 ударов в минуту. А/Д - 120/70 мм рт. ст. Общий анализ крови: эритроциты - 4,0×1012/л, гемоглобин - 130 г/л, лейкоциты - 9,7×109/л, эозинофилы - 1%, палочкоядерные нейтрофилы - 8%, сегментоядерные нейтрофилы - 59%, лимфоциты - 24%, моноциты - 8%, СОЭ - 22 мм/час. Общий анализ мочи: цвет соломенно-жѐлтый, удельный вес - 1010, реакция кислая, лейкоциты - 1-2 в поле зрения, эпителий пл. - 1-2 в поле зрения. В общем анализе мокроты: цвет - кровянистый, эритроциты - покрывают все поле зрения, лейкоциты - единичные, свежие эластические волокна - единичные. При бактериоскопии преобладают кокки. МБТ в мокроте бактериоскопически с окраской по Цилю-Нильсену не выявлены. Диаскинтест - инфильтрат 12 мм. ФОГ гр. клетки – справа в верхней доле определяется участок инфильтрации средней интенсивности неправильно округлой формы до 5 см в диаметре, без чѐтких контуров, неоднородной структуры за счѐт просветления около 1 см в диаметре в центре, с «дорожкой» к корню. Корни структурны. Синусы свободны. Сердечно-сосудистая тень без особенностей. Больной был направлен к фтизиатру на консультацию.
ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз у пациента. 2. Дайте обоснование поставленному Вами диагнозу. 3. Назовите заболевания, с которыми нужно проводить дифференциальную диагностику. 4. Перечислите клинико-рентгенологические типы инфильтратов. Определите тип инфильтрата у данного больного. 5. Составьте план лечения данного больного и обоснуйте свой выбор.
СИТУАЦИОННАЯ ЗАДАЧА№ 107. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-7, ПК-8, ПК-9, ПК10
Мужчина П. 24 лет обратился в поликлинику с жалобами на тянущие боли в правой половине грудной клетки, сухой кашель, повышение температуры до 38°С, слабость. Считает себя больным в течение месяца, когда впервые после переохлаждения появились указанные симптомы. Лечился домашними средствами. Состояние не улучшалось. Контакт с больным туберкулѐзом отрицает. Последняя ФОГ год назад – на дообследование не вызывали. При обследовании правая половина грудной клетки несколько отстаѐт в акте дыхания, а при перкуссии определяется притупление перкуторного звука в нижних отделах. При аускультации здесь же дыхание не прослушивается. ЧДД - 20 в минуту. Сердечные тоны приглушены, ритмичные, акцент II тона над лѐгочной артерией слева. ЧСС - 86 в минуту. Общий анализ крови: эритроциты - 4,8×1012/л, гемоглобин – 141 г/л, лейкоциты - 11,7×109/л, эозинофилы - 2%, палочкоядерные нейтрофилы - 10%, сегментоядерные нейтрофилы - 67%, лимфоциты - 13%, моноциты - 8%, СОЭ - 40 мм/час. Общий анализ мочи: соломенно-жѐлтый, удельный вес - 1012, белка нет, сахар отр., реакция кислая, лейкоциты - 1-2 в поле зрения, эпителий плоский - 1-2 в поле зрения. На обзорной рентгенограмме грудной клетки в нижних отделах справа определяется интенсивное, гомогенное затемнение с косой верхней границей от уровня переднего отрезка IV ребра до диафрагмы. Небольшое смещение средостения влево. Больной направлен в лѐгочно-хирургическое отделение областного туберкулѐзного диспансера, где ему произведена торакоскопия с биопсией плевры. При этом эвакуировано около 2 литров плевральной жидкости соломенно-жѐлтого цвета. Визуально париетальная плевра инъецирована, с наложением фибрина и мелкими, белесоватыми бугорками. Гистологически обнаружены гранулемы с казеозным некрозом, окружѐнные валом эпителиоидных клеток, среди которых встречаются клетки Лангханса и фуксинофильные палочки.
ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз у пациента. 2. Дайте обоснование поставленному Вами диагнозу. 3. Назовите заболевания, с которыми нужно проводить дифференциальную диагностику. 4. Определите трудоспособность пациента. 5. Составьте план лечения данного больного и обоснуйте свой выбор.
СИТУАЦИОННАЯ ЗАДАЧА №108. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-7, ПК-9, ПК10
Женщина 35 лет выявлена при профилактическом ФЛГ-обследовании. Из анамнеза: хронические заболевания – тиреоксикоз, у эндокринолога наблюдается нерегулярно. Условия жизни благополучные, профессиональных вредностей нет, работает продавцом-консультантом. В прошлом 1,5 года назад имел место туберкулѐзный контакт с коллегой по работе, профилактические мероприятия не проводились. Профилактическая ФЛГ не делалась 3 года. Жалоб не предъявляет, симптомы интоксикации отсутствуют. Перкуторно, аускультативно изменений нет. Микроскопия мокроты на МБТ – отр. Иммунодиагностика: проба Манту 2 ТЕ – р. 12 мм, ДСТ – р. 4 мм
ВОПРОСЫ: 1. Сформулируйте предварительный диагноз. 2. Обоснуйте предварительный диагноз. 3. Составьте и обоснуйте план дополнительного обследования пациента. 4. Какие основные методы лечения рекомендуются? 5. Определите сроки нетрудоспособности пациентки.
СИТУАЦИОННАЯ ЗАДАЧА №109. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10, ПК-15 Молодой человек 18 лет обратился в поликлинику с жалобами на повышенную утомляемость, снижение аппетита, похудание, непостоянный субфебрилитет, навязчивый кашель. Эти симптомы появились после ОРВИ и усиливались в течение 1,5 месяцев, несмотря на противокашлевую и антибактериальную терапию. Ухудшение самочувствия в течение последней недели: повышение температуры до 38°С, усиление кашля с мокротой, появление одышки. Профилактическая флюорография 2 года назад, обнаружены единичные очаги Гона. Из анамнеза: контакт с больным туберкулѐзом отцом, умершим от туберкулѐза 1 год назад. В противотуберкулѐзном диспансере никогда не наблюдался. Противоэпидемические мероприятия в очаге не проводились. Условия жизни неблагополучные, живет с матерью в коммунальной квартире. Курит в течение 5 лет. Объективно: состояние средней тяжести, масса тела - 50 кг, выражены симптомы интоксикации, ЧД – 30 в минуту, бледность, акроцианоз. Перкуторно – укорочение звука в верхних и средних отделах, непостоянные влажные хрипы над всеми лѐгочными полями. Рентгенологически: очаговая диссеминация по всем лѐгочным полям с обеих сторон, преимущественно в верхних и средних отделах. Контуры очагов нечѐткие, очаги сливаются в фокусные тени, с участками просветления. Был госпитализирован во фтизиатрический стационар. Иммунодиагностика: проба Манту 2 ТЕ – папула 12 мм, Диаскинтест – папула 10 мм. Исследование мокроты на МБТ микроскопически – отр. Посев методом BACTEC - рост МБТ, устойчивых к рифампицину и изониазиду.
ВОПРОСЫ: 1. Сформулируйте диагноз. 2. Обоснуйте диагноз. 3. Составьте и обоснуйте план дополнительного обследования пациента. 4. Какие необходимые профилактические мероприятия не были проведены данному больному? 5. Какие особенности будет иметь специфическая химиотерапия у данного больного, ответ обоснуйте. СИТУАЦИОННАЯ ЗАДАЧА №110. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 На приѐме у врача-терапевта участкового пациент М. 48 лет. Сахарный диабет 2 типа выявлен случайно при диспансеризации неделю тому назад. Медикаментозную терапию не получает. Из анамнеза: инфаркт миокарда, инсульт не переносил. Обратился к врачу-терапевту участковому для назначения лечения. Объективно: рост - 170 см, вес - 106 кг. Индекс массы тела (ИМТ) - 37,5 кг/м2. Объѐм талии – 120 см. Кожа умеренной влажности, отложение подкожной клетчатки преимущественно в области живота. Дыхание везикулярное. Пульс - 76 ударов в минуту. Тоны сердца ритмичны, приглушены, АД - 160/90 мм рт. ст. Печень не увеличена. Отѐков нет. Представил результаты самоконтроля по глюкометру: глюкоза натощак – 7,8 ммоль/л, глюкоза через 2 часа после еды – 10 ммоль/л. HbA1c - 7,5%. Биохимический анализ крови: общий белок –75 г/л, альбумин – 46 г/л, общий билирубин – 13,1 мммоль/л, креатинин – 80 мкмоль/л, АЛТ – 65, АСТ – 53. Скорость клубочковой фильтрации (СКФ) - 91 мл/мин.
ВОПРОСЫ: 1. Сформулируйте основной клинический диагноз сахарного диабета согласно современным требованиям. 2. Обоснуйте выбор индивидуального целевого уровня гликозилированного гемоглобина у данного пациента. Определите целевые параметры гликемии у данного пациента. 3. Определите объѐм дополнительного обследования пациента согласно стандарту оказания медицинской помощи при сахарном диабете 2 типа. 4. Определите тактику лечения пациента. 5. Определите показатели гликемического контроля, которые должны использоваться для оценки эффективности гипогликемизирующей терапии при динамическом наблюдении.
СИТУАЦИОННАЯ ЗАДАЧА №111. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Пациентка М. 30 лет обратилась к врачу-терапевту участковому с жалобами на снижение массы тела на 10 кг в течение 3-х последних месяцев, учащѐнные сердцебиения как в покое, так и при физической нагрузке, ощущение дрожи в теле, раздражительность, нарушения сна, слабость. При осмотре: рост - 168 см, вес - 53 кг, ИМТ - 19 кг/м2. Кожные покровы теплые, «бархатистые». Мелкий тремор тела и пальцев рук. Экзофтальм с обеих сторон, симптом Грефе положительный. Тоны сердца громкие, ритмичные, тахикардия - 120 ударов в минуту, АД - 145/70 мм рт. ст. Щитовидная железа при осмотре однородная, доли значительно больше дистальной фаланги первого пальца пациентки, изменена конфигурация шеи. Общий анализ крови: эритроциты – 3,9×1012/л, гемоглобин – 135 г/л, лейкоциты – 6,4×109/л, тромбоциты – 311×109/л, СОЭ – 16 мм/час. Биохимический анализ крови: общий белок – 65 г/л, альбумин – 45 г/л, общий билирубин – 14,1 мкмоль/л, креатинин – 0,09 ммоль/л, глюкоза – 5,1 ммоль/л. ЭКГ: ритм синусовый, ЧСС - 126 ударов в минуту, нормальное положение ЭОС. УЗИ щитовидной железы: объѐм железы - 48 мл, эхогенность обычная, структура однородная, усилен кровоток. Гормональное обследование: тиреотропный гормон - 0,005 мМЕ/л (норма 0,2-4,2 мМЕ/л), свободный тироксин - 60 пМоль/л (норма 9-22 пМоль/л).
ВОПРОСЫ: 1. Поставьте и сформулируйте наиболее вероятный диагноз. 2. Определите объѐм дополнительного обследования, необходимого для уточнения диагноза. 3. Обоснуйте поставленный Вами диагноз. 4. Определите тактику лечения. 5. Определите параметры контроля за эффективностью и безопасностью терапии в процессе лечения. СИТУАЦИОННАЯ ЗАДАЧА №112. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Больная И. 23лет на приѐме вполиклинике жалуется на слабость, снижение работоспособности, нервозность, раздражительность, потливость, похудание, повышение аппетита, плохая переносимость тепла, тремор, сердцебиение, ощущение «песка в глазах», слезотечение. Из анамнеза известно, что начало заболевания связывает с переутомлением. Из перенесенныхзаболеваний отмечает частые простудные заболевания. При осмотре: состояние относительно удовлетворительное. Кожные покровы на ощупь влажные,отмечается припухлость век. Подкожно-жировой слой развит умеренно (рост-170см., вес-54 кг). Отмечается тремор вытянутых пальцев рук, мышечная слабость .Симптомы Грефе и Мобиуса положительные. Щитовидная железа увеличена до II степени, эластична, однородная. Дыхание везикулярное, хрипов нет. ЧД-16 в минуту. При аускультации сердца выслушивается систолический шум, громкие тоны. ЧСС 120 ударов в минуту. АД 160/70 мм рт. ст. Живот мягкий, безболезненный. Стул регулярный, иногда 2-3 разав сутки.
ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. 3.Составьте и обоснуйте план обследования пациента, необходимый для подтверждения диагноза. 4. Назначьте лечение согласно стандартам оказания медицинско йпомощи. 5. Показано ли больной с ДТЗ назначение глюкокортикоидов? Обоснуйте свой ответ.
СИТУАЦИОННАЯ ЗАДАЧА №113. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10 Больной М. 44 лет на приѐме у врача-терапевта участкового жалуется на быструю утомляемость, снижение памяти, сонливость, зябкость, запор, увеличение веса, снижение слуха, осиплость голоса. Из анамнеза известно, что указанные жалобы возникли 6 лет назад без видимой причины и развивались постепенно. За это время вес увеличился с 76 до 118 кг. В анамнезе - повторные ангины. При осмотре: состояние удовлетворительное, рост – 165 см, кожные покровы чистые, сухие, особенно на локтях, холодные на ощупь. Лицо одутловатое, бледное. Кисти пастозны. На нижних конечностях плотный отѐк. Распределение жировой клетчатки равномерное. Пальпируется перешеек и обе доли щитовидной железы, больше правая; железа плотная, безболезненна. Дыхание везикулярное, хрипов нет. ЧД - 16. Границы относительной тупости сердца: левая - 1,5 см кнаружи от средне-ключичной линии; правая – на 1,5 см кнаружи от правого края грудины. Тоны сердца резко ослаблены. Пульс - 53 в минуту, ритмичен. АД - 90/70 мм рт. ст. Язык влажный, со следами зубов. Живот увеличен за счет жировой клетчатки и вздутия. Пальпация его безболезненна. Печень не увеличена. Стул регулярный. При лабораторном исследовании было выявлено ТТГ: 14мМЕ/л (норма 0,4-4мМЕ/л), св. Т4 – 5,6 пмоль/мл (10 пмоль/л-25 пмоль/л, анти-ТПО - 364 МЕ/Мл (до 30 МЕ/мл). Общий анализ крови: эритроциты - 3,5×1012/л, лейкоциты - 5,8×10 12/л, гемоглобин - 96 г/л. Холестерин крови - 8,8 ммоль/л. Общий анализ мочи без патологии. Электрокардиография – снижение вольтажа зубцов, брадикардия, уплощения зубца Т.
ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Обоснуйте поставленный Вами диагноз. 3. Составьте и обоснуйте план обследования пациента, необходимый для подтверждения диагноза. 4. Назначьте лечение согласно стандартам оказания медицинской помощи. 5. Через 3 месяца после назначенной патогенетической терапии уровень ТТГ - 7,2 мМЕ/л. Ваша дальнейшая тактика.
СИТУАЦИОННАЯ ЗАДАЧА №114. – контролируемые компетенции: ПК-1, ПК-2, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Женщина 52 лет обратилась к врачу-терапевту участковому с жалобами на постоянную сухость во рту, жажду, частое мочеиспускание, общую слабость, кожный зуд. Считает себя больной в течение полугода, когда появилась сухость во рту, жажда. Неделю назад появился кожный зуд, что и заставило обратиться к врачу. Работает поваром в детском учреждении. В анамнезе - 5 лет хронический панкреатит. Мама страдала сахарным диабетом. При осмотре: состояние удовлетворительное. ИМТ - 36 кг/м2. Окружность талии – 106 см, окружность бедер – 109 см. Кожные покровы чистые, на руках следы расчѐсов. В лѐгких дыхание везикулярное, хрипов нет. Сердечные тоны ритмичные. ЧСС - 70 ударов в минуту. АД - 120/70 мм рт. ст. Живот мягкий, безболезненный при пальпации во всех отделах. Печень и селезѐнка не увеличены. Дизурии нет В анализах: глюкоза крови натощак - 5,8 ммоль/л, общий холестерин - 6,1 ммоль/л, ТГ - 2,7 ммоль/л, ХС-ЛПВП - 1,0 ммоль/л.
ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Составьте план дополнительного обследования пациента. 3. В результате проведенного исследования было выявлено, что у пациентки глюкоза крови натощак - 6,1 ммоль/л, через 2 часа после приема 75 г глюкозы - 11,1 ммол/л; HbA1c - 7,1%. Назначьте лечение. Обоснуйте свой выбор. 4. Дайте больной рекомендации по питанию. 5. Через 6 месяцев больная вновь пришла на приѐм к врачу. В результате проведѐнной терапии вес пациентки снизился на 6 кг. HbA1c снизился на 0,5% и была достигнута индивидуальная цель. Какова Ваша дальнейшая лечебная тактика? Обоснуйте Ваш выбор.
СИТУАЦИОННАЯ ЗАДАЧА№115. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Мужчина 51 года обратился к врачу-терапевту участковому с жалобами на сухость, жажду, полиурию, ухудшение зрения. Болен в течение 2 лет. Диету не соблюдал. Самоконтроль гликемии не проводил. На ночь принимал Метформин 500 мг. При осмотре: состояние удовлетворительное, ИМТ – 26 кг/м2. Кожные покровы обычной окраски. В лѐгких дыхание везикулярное, хрипов нет, ЧД - 16. Тоны сердца ритмичные, приглушены, акцент II тона над проекцией аорты. ЧСС – 70 ударов в минуту, АД – 160/100 мм рт. ст. Живот мягкий, при пальпации безболезненный во всех отделах. Печень и селезѐнка не увеличены. Симптом поколачивания по поясничной области отрицательный. При осмотре окулистом выявлена непролиферативная ретинопатия правом глазу. В анализах: гликемия натощак - 9,0 ммоль/л, постпрандиальная – 12 ммоль/л. Общий холестерин - 6,9 ммоль/л, ТГ – 2,7 ммоль/л, ХС-ЛПВП – 1,0 ммоль/л; креатинин – 101 мкмоль/л, СКФ (по формуле CKD-EPI) - 70,8 мл/мин; альбуминурия - 100 мг/сут.
ВОПРОСЫ: 1. Предположите наиболее вероятный диагноз. 2. Обоснуйте поставленный вами диагноз. 3. Составьте и обоснуйте план дополнительного обследования пациента. 4. Препараты какой группы Вы порекомендуете пациенту для коррекции гипергликемии? Обоснуйте свой выбор. 5. Препараты какой группы антигипертензивных лекарственных средств Вы бы рекомендовали пациенту в составе комбинированной терапии? Обоснуйте свой выбор.
СИТУАЦИОННАЯ ЗАДАЧА№116. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10, ПК-15
Больной 39 лет на приѐме у врача-терапевта участкового жалуется на слабость, учащѐнное мочеиспускание, нарушение сна, похудение. Из анамнеза известно, что первые симптомы заболевания появились примерно через 2 месяца после тяжѐлого гриппа, протекавшего с расстройством сознания и судорогами, по поводу чего пациент был госпитализирован в инфекционную больницу. После выписки из стационара сохранялась утомляемость, нарастала слабость, бессонница, ухудшение аппетита, снижение пото-и слюноотделения, появилась жажда, из-за которой стал ежедневно выпивать до 5-6 литров жидкости, потерял 4 кг. При обследовании патологии внутренних органов не выявлено. Нарушений обмена глюкозы не обнаружено. Исследование мочи по Зимницкому: суточный диурез 7,5 л при относительной плотности мочи 1001 1005 г/л.
ВОПРОСЫ: 1. Сформулируйте и обоснуйте диагноз. 2. Нарушение секреции какого гормона приводит к развитию данного заболевания и каков его патогенез? 3. Какие обследования необходимо провести для установления окончательного диагноза? 4. Сформулируйте и обоснуйте рекомендации по соблюдению питьевого режима для пациента с таким заболеванием. 5. Какой препарат необходимо назначить пациенту?
СИТУАЦИОННАЯ ЗАДАЧА№117. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Больная 64 лет обратилась к врачу-терапевту участковому с жалобами на сухость кожных покровов, избыточный вес (ИМТ 28), снижение температуры тела, снижение аппетита, запоры, снижение памяти, сонливость. При осмотре: кожные покровы сухие, холодные на ощупь. Отѐчность лица. Дыхание везикулярное, хрипов нет. ЧСС - 58 в минуту. АД - 110/70 мм рт. ст. Температура тела 36,3°С. Живот мягкий, безболезненный. Печень +1,5 см из-под края рѐберной дуги. Стул нерегулярный, склонность к запорам. По данным лабораторного обследования: общий анализ крови: гемоглобин 104 г/л, холестерин 9,4 ммоль/л, триглицериды 5,5 ммоль/л, КФК – 247, АСТ 48, ТТГ 15,3 мЕ/л.
ВОПРОСЫ: 1. Сформулируйте предварительный диагноз. 2. Назовите наиболее вероятную причину заболевания. 3. Составьте план обследования данной пациентки. 4. Какова тактика лечения данного пациента? 5. Показано ли данной пациентке оперативное лечение?
СИТУАЦИОННАЯ ЗАДАЧА№118. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
В поликлинику к врачу-терапевту участковому обратилась женщина 36 лет с жалобами на выраженную общую слабость, сонливость, ухудшение памяти, сухость кожных покровов, избыточную массу тела (ИМТ 27,2 кг/м2), отсутствие менструаций. Из анамнеза известно, что 2 года назад пациентка оперирована по поводу узлового зоба. Заместительная терапия не назначалась. При осмотре: кожные покровы сухие, бледные с желтушным оттенком. Лицо одутловатое, язык с отпечатками зубов. АД 105/60 мм рт. ст. По данным лабораторного обследования выявлена анемия: гемоглобин - 102 г/л, холестерин 7,8 ммоль/л, триглицериды 4,7 ммоль/л, глюкоза крови 3,4 ммоль/л. На ЭКГ: брадикардия 54 удара в минуту, низкий вольтаж зубцов.
ВОПРОСЫ: 1. Сформулируйте предварительный клинический диагноз. 2. Составьте диагностический алгоритм обследования данной пациентки. 3. Консультации каких специалистов следует включить в план обследования? 4. Какова тактика лечения данного пациента? 5. Какова длительность назначения патогенетической терапии?
СИТУАЦИОННАЯ ЗАДАЧА№110. – контролируемые компетенции: ПК-1, ПК5, ПК-6, ПК-8, ПК-9, ПК10
Мужчина А. 48 лет, слесарь, обратился на приѐм к терапевту поликлиники с жалобами на головные боли диффузного характера. Выявлена артериальная гипертензия: АД сидя 150/95 мм рт. ст. АД лежа 165/100 мм рт. ст. При обследовании глазного дна: выявлено сужение артерий, расширения и извитость венул, артериовенозные перекресты (С-Г2), микроаневризмы и единичные точечные кровоизлияния по периферии; глюкоза крови натощак - 10,1 ммоль/л, в случайное время дня - 15,0 ммоль/л. |
||
|
Последнее изменение этой страницы: 2018-04-12; просмотров: 307. stydopedya.ru не претендует на авторское право материалов, которые вылажены, но предоставляет бесплатный доступ к ним. В случае нарушения авторского права или персональных данных напишите сюда... |
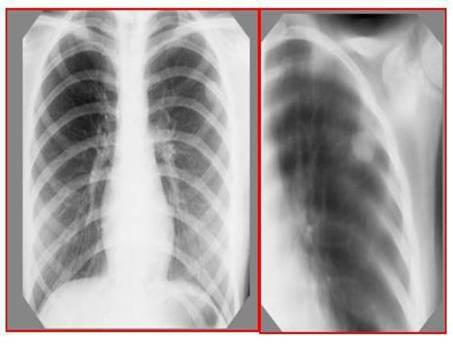 Рентген - томографически: в верхней доле левого лѐгкого субплеврально, определяется неоднородное ограниченное затемнение округлой формы, размерами 1,5×2,0 см.
Рентген - томографически: в верхней доле левого лѐгкого субплеврально, определяется неоднородное ограниченное затемнение округлой формы, размерами 1,5×2,0 см.