Студопедия КАТЕГОРИИ: АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция |
Глава 1. Обследование больного в отделении нейрореанимацииСтр 1 из 12Следующая ⇒ СПИСОК СОКРАЩЕНИЙ АВМ - артериовенозная мальформация АД - артериальное давление АДГ - антидиуретический гормон АКТГ - адренокортикотропный гормон ВКИ - вентрикулокраниальный индекс ВП - вызванные потенциалы ВЧГ - внутричерепная гипертензия ВЧД - внутричерепное давление ВЧО - объем внутричерепных компонентов ВЧОВЛ - высокочастотная осцилляторная вентиляция легких ГЭБ - гематоэнцефалический барьер ГЭК - гидроксиэтилкрахмал ДСА - дигитальная субтракционная ангиография ЖКТ - желудочно-кишечный тракт ИВЛ - искусственная вентиляция легких КО - коэффициент овершута КТ - компьютерная томография КТА - КТ-ангиография ЛСК - линейная скорость кровотока МК - мозговой кровоток МНО - международное нормализованное отношение МПК - минимальная подавляющая концентрация МРА - магнитно-резонансная ангиография МРТ - магнитно-резонансная томография НИВЛ - неинвазивная вентиляция легких ОРДС - острый респираторный дистресс-синдром ОФЭКТ - однофотонная эмиссионная компьютерная томография ОЦК - объем циркулирующей крови ОЦН - острая церебральная недостаточность ПДКВ - положительное давление в конце выдоха ПЭТ - позитронно-эмиссионная томография САК - субарахноидальное кровоизлияние СВ - сердечный выброс ТГВГ - тромбоз глубоких вен голеней ТКДГ - транскраниальная допплерография ТЛТ - тромболитическая терапия ТЭЛА - тромбоэмболия легочной артерии УЗИ - ультразвуковое исследование ЦВД - центральное венозное давление ЦК - церебральный комплаенс ЦПД - церебральное перфузионное давление ЧМТ - черепно-мозговая травма ЧСС - частота сердечных сокращений  ШКГ - шкала комы Глазго ЭЭГ - электроэнцефалография, электроэнцефалограмма АСМV - искусственно-вспомогательная вентиляция легких (от assisted controlled mechanical ventilation) BiPAP - вентиляция легких с двумя фазами положительного давления в дыхательных путях (от biphasic positive airway pressure) CaO2 - содержание кислорода в артериальной крови CMV - управляемая (искусственная) вентиляция легких (от controlled mechanical ventilation) CPAP - самостоятельное дыхание с постоянно положительным давлением в дыхательных путях (от continuous positive airway pressure) CvjO2 - содержание кислорода в оттекающей от мозга крови DO2 - доставка кислорода EtCO2 - концентрация углекислого газа в выдыхаемом воздухе FiO2 - концентрация кислорода во вдыхаемой смеси PaCO2 - напряжение двуокиси углерода в артериальной крови PaO2 - напряжение кислорода в артериальной крови PbrO2 - напряжение кислорода в веществе головного мозга PCV - вентиляция с контролируемым давлением (от pressure control ventilation) PS - поддержка дыхания давлением (от pressure support) SIMV - синхронизированная принудительная перемежающаяся вентиляция легких (от synchronized intermittent mandatory ventilation) SvjO2 - насыщение гемоглобина кислородом в луковице внутренней яремной вены SаO2 - насыщение гемоглобина артериальной крови кислородом WFNS - Международная федерация неврологических хирургов (от World Federation of Neurologic Surgeons)
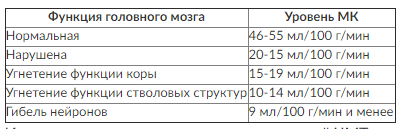
ВВЕДЕНИЕ Интенсивная терапия больных с острой церебральной недостаточностью (ОЦН) - крайне актуальная проблема современной нейрохирургии и нейрореаниматологии. Черепно-мозговая травма (ЧМТ), геморрагический инсульт, разрывы артериальных аневризм головного мозга и ишемический инсульт остаются одними из главных причин смертности и инвалидизации пациентов трудоспособного возраста. При возникновении как травматического, так и нетравматического внутричерепного кровоизлияния или ишемического инсульта развиваются первичное и вторичное повреждения вещества мозга. Первичным называют поражение мозга, вызванное воздействием непосредственно повреждающего агента (например, травмы, геморрагического инсульта или разрыва артериальной аневризмы головного мозга). В области первичного повреждения ткань мозга погибает. Вокруг погибших клеток формируется зона перифокального торможения, или зона пенумбры (рис. 1, см. цв. вклейку). В этой зоне клетки мозга сохраняют жизнеспособность, но становятся крайне чувствительными к малейшим изменениям доставки кислорода и питательных субстратов. Ухудшение состояния пенумбры, или условно интактного вещества мозга, вследствие каких-либо воздействий после развития первичного повреждения называют вторичным ишемическим повреждением ткани мозга. Так, частота развития вторичных ишемических повреждений головного мозга у больных с внутричерепными кровоизлияниями составляет 39-91%, а изменения, характерные для ишемии, выявляют у 80-90% умерших больных. Один из факторов, способствующих понижению устойчивости вещества мозга к ишемическим повреждениям, - уменьшение мозгового кровотока (МК) в первые несколько суток после развития внутричерепной катастрофы. Нормальное функционирование головного мозга человека возможно лишь при условии постоянного и достаточного кровоснабжения, объем которого значительно больше, чем во всех других органах. Несмотря на небольшую массу головного мозга (2% от массы тела), на его кровоснабжение расходуется 20% сердечного выброса. В головном мозге поддерживается высокий уровень метаболической активности, однако мозг не имеет запасов питательных веществ, и даже кратковременные нарушения церебральной перфузии могут привести к нарушению его функций. Нормальная скорость объемного МК составляет 46-55 мл/100 г/мин. Она различна в коре головного мозга и белом веществе. Кровоток в коре головного мозга значительно выше, чем в белом веществе, и в норме составляет 50-60 мл/100 г/мин. Нормальными значениями МК в белом веществе мозга считают 20-30 мл/100 г/мин. Снижение МК до уровня ниже 10-15 мл/100 г/мин приводит к развитию выраженной ишемии головного мозга и коррелирует с вероятностью неблагоприятного прогноза заболевания (табл. 1). Таблица 1. Зависимость функционального состояния головного мозга от МК
Известно, что в первые сутки после тяжелой ЧМТ мозговой кровоток в зоне пенумбры снижается примерно в 2 раза по сравнению с нормой. В последующие 2-3 сут МК восстанавливается до нормальных значений, однако в некоторых случаях развивается церебральная гиперемия. У больных с субарахноидальным кровоизлиянием (САК) вследствие разрыва церебральных аневризм мозговой кровоток в первые сутки после кровоизлияния несколько увеличивается, в последующие 2-3 сут уменьшается до 30-40 мл/100 г/мин и достигает нормальных значений к исходу седьмых суток после кровоизлияния. В раннем периоде внутричерепного кровоизлияния может наблюдаться мозаичность мозгового кровотока. Объемный МК в зоне ушиба и прилегающей ткани мозга существенно снижается по сравнению с интактным веществом мозга. Несмотря на снижение МК, метаболическая активность головного мозга в условиях повреждения значительно возрастает. Формируется несоответствие между потребностью поврежденной ткани в кислороде и его доставкой к головному мозгу. Недостаток кислорода приводит к переходу клеток мозга на анаэробный метаболизм, что выражается в повышении концентрации лактата в веществе головного мозга. Развитие вторичных ишемических повреждений головного мозга повышает риск развития летального исхода и ухудшает неврологическое восстановление больных с ОЦН. В связи с этим профилактика и лечение вторичных повреждений мозга - важнейшая задача интенсивной терапии пострадавших с тяжелой ЧМТ, больных с нетравматическими внутричерепными кровоизлияниями и ишемическим инсультом. К основным факторам вторичного ишемического повреждения головного мозга относят артериальную гипотензию, гипоксемию, гипер- и гипокапнию, анемию, гипертермию и внутричерепную гипертензию. Все эти состояния запускают цепь патологических реакций, приводящих к нарушению доставки кислорода и питательных субстратов к клеткам головного мозга. Наиболее значимые факторы вторичного повреждения мозга - артериальная гипотензия и гипоксемия. Возникновение даже кратковременных эпизодов артериальной гипотензии и гипоксемии у больных с ОЦН, находящихся в критическом состоянии, приводит к увеличению летальности и частоты неблагоприятных неврологических исходов. Важный фактор вторичного ишемического повреждения мозга - гипокапния. Снижение напряжения CO2 в артериальной крови вызывает вазоконстрикцию и приводит к выраженным нарушениям перфузии головного мозга. Так, длительная гипокапния сопровождается увеличением летальности у пострадавших с тяжелой и больных с нетравматическими внутричерепными кровоизлияниями. Концентрация гемоглобина влияет на эффективность доставки кислорода к пораженному мозгу. В экспериментальных исследованиях показано, что возникновение выраженной анемии при развитии внутричерепного кровоизлияния сопровождается появлением ишемического паттерна церебрального метаболизма. Анемию считают независимым фактором риска развития неблагоприятного исхода и ишемического вазоспазма у больных с САК вследствие разрыва артериальной аневризмы головного мозга. Частота развития гипертермии у больных с ОЦН достигает 70%. Гипертермия - важный фактор вторичного повреждения мозга, приводящий к увеличению летальности и времени пребывания больных в отделении реанимации и стационаре. Повышение температуры тела сопровождается ростом потребления кислорода, что приводит к увеличению мозгового кровотока и повышению внутричерепного давления, а также может сопровождаться нарушением ауторегуляции МК. Частота развития внутричерепной гипертензии у пострадавших с ЧМТ и больных с нетравматическими внутричерепными кровоизлияниями составляет 30-80%. Возникновение внутричерепной гипертензии повышает вероятность развития неблагоприятного исхода заболевания. Практически все методы, используемые в практике работы отделений нейрореанимации, связаны с профилактикой и лечением вторичных ишемических повреждений головного мозга. К мероприятиям, способствующим восстановлению и поддержанию нормальной церебральной перфузии и оксигенации, относят снижение внутричерепного давления, поддержание нормокапнии, увеличение концентрации кислорода во вдыхаемой смеси, создание артериальной гипертензии, гиперволемии и гемодилюции. В настоящем руководстве представлены современные принципы обследования и лечения больных с травматическими и нетравматическими внутричерепными кровоизлияниями, находящихся в критическом состоянии.
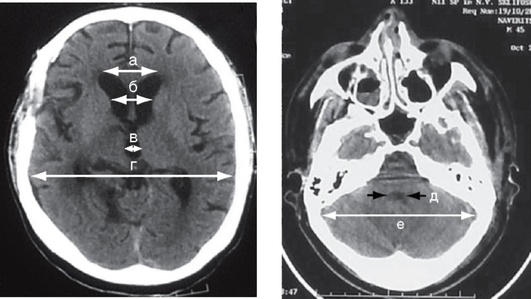
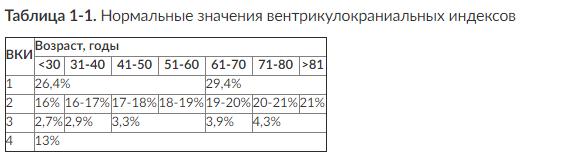
Глава 1. Обследование больного в отделении нейрореанимации Обследование больного с подозрением на заболевание или повреждение головного мозга определяет тактику дальнейшего лечения пациента и является одной из важнейших задач реаниматолога. Перед началом углубленного обследования больного необходимо обеспечить проходимость дыхательных путей и провести коррекцию гемодинамики. ОБЩИЕ ПРИНЦИПЫ ОБСЛЕДОВАНИЯ При поступлении в отделение реанимации пациентов с подозрением на заболевание или повреждение головного мозга проводят следующие обследования: • осмотр всего тела пациента; • клинико-неврологический осмотр с оценкой уровня бодрствования по шкале комы Глазго (ШКГ); • ультразвуковое исследование (УЗИ) брюшной полости, забрюшинного пространства и грудной клетки; • определение концентрации гемоглобина, количества эритроцитов и лейкоцитов, лейкоцитарной формулы, уровня гематокрита, глюкозы, мочевины, креатинина, билирубина плазмы крови, кислотно-основного состояния венозной и артериальной крови, концентрации натрия и калия в плазме крови; • общеклиническое исследование мочи; • рентгенографию органов грудной клетки; • электрокардиографию в трех стандартных (aVR, aVL, aVF) и шести грудных отведениях; • исследование крови и мочи на содержание алкоголя. При необходимости после консультации токсиколога определяют содержание в биологических средах барбитуратов, фенотиазинов, бензодиазепинов, высших спиртов и опиатов; • компьютерную томографию (КТ) головного мозга. Относительными противопоказаниями к экстренному проведению КТ исследования считают некупированный геморрагический или травматический шок и/или нестабильную гемодинамику: систолическое артериальное давление (АД) ниже 90 мм рт.ст., необходимость постоянной инфузии симпатомиметиков. С помощью КТ определяют: • наличие патологического очага (очагов) и его (их) топическое расположение; • наличие в очаге гиперденсивных и гиподенсивных зон, их количество и объем в см3; • состояние паренхимы головного мозга - наличие отека мозга и зон ишемии (их количество, локализацию, объем, плотность); • положение срединных структур мозга и степень (в мм) их смещения (если оно есть); • состояние ликворосодержащей системы мозга: величину и положение желудочков с указанием вентрикулокраниальных индексов (рис. 1-1, табл. 1-1), форму желудочков, их деформацию и другие характеристики; • состояние цистерн мозга; • состояние борозд и щелей мозга; • просвет суб- и эпидуральных пространств (в норме не определяются); • состояние костных структур свода и основания черепа (наличие трещин, переломов); • состояние и содержимое придаточных пазух носа; • состояние мягких покровов черепа.
Рис. 1-1. Схема расчета вентрикулокраниальных индексов (ВКИ): ВКИ1 - отношение расстояния между самыми латеральными участками передних рогов боковых желудочков (а) к максимальному расстоянию между внутренними пластинками костей черепа (г); ВКИ2 - отношение ширины боковых желудочков на уровне головок хвостатых ядер (б) к максимальному расстоянию между внутренними пластинками костей черепа (г); ВКИ3 - отношение максимальной ширины III желудочка (в) к максимальному расстоянию между внутренними пластинками костей черепа (г); ВКИ4 - отношение ширины IV желудочка (д) к максимальному диаметру задней черепной ямки (е)
При отсутствии положительной динамики через 12-24 ч проводят повторную КТ головного мозга. При нарастании или появлении новой неврологической симптоматики выполняют экстренное КТ-исследование. Транспортировку больного на компьютерную томографию осуществляют в условиях непрекращающейся искусственной вентиляции легких (ИВЛ) при помощи транспортного аппарата с кислородным баллоном. Кабинет компьютерной томографии должен быть оборудован аппаратурой для осуществления ИВЛ кислородо-воздушной смесью и монитором, позволяющим следить за функциями дыхания и кровообращения. Кроме общих принципов существуют особенности обследования больных с различными видами ОЦН ОСОБЕННОСТИ ОБСЛЕДОВАНИЯ ПОСТРАДАВШИХ С ЧЕРЕПНО-МОЗГОВОЙ ТРАВМОЙ При поступлении в отделение реанимации пострадавшего с тяжелой ЧМТ, помимо проведения общего обследования, необходимо: • обратить особое внимание на запах изо рта, наличие ссадин, кровоподтеков, деформаций суставов, изменений формы грудной клетки и живота, наличие истечения крови и спинномозговой жидкости из ушей и носа, кровотечения из уретры и прямой кишки; • провести рентгеновское исследование черепа в двух проекциях, шейного, грудного и поясничного отделов позвоночника, грудной клетки, костей таза и, при необходимости, костей верхних и нижних конечностей; • организовать осмотр больного нейрохирургом, хирургом, травматологом; • учитывая высокую частоту повреждений позвоночника у пострадавших с ЧМТ, у каждого госпитализированного пострадавшего КТ головного мозга следует сочетать с КТ-исследованием позвоночника; • при краниофациальном повреждении и подозрении на ликворею необходимо провести КТ головы во фронтальной проекции.
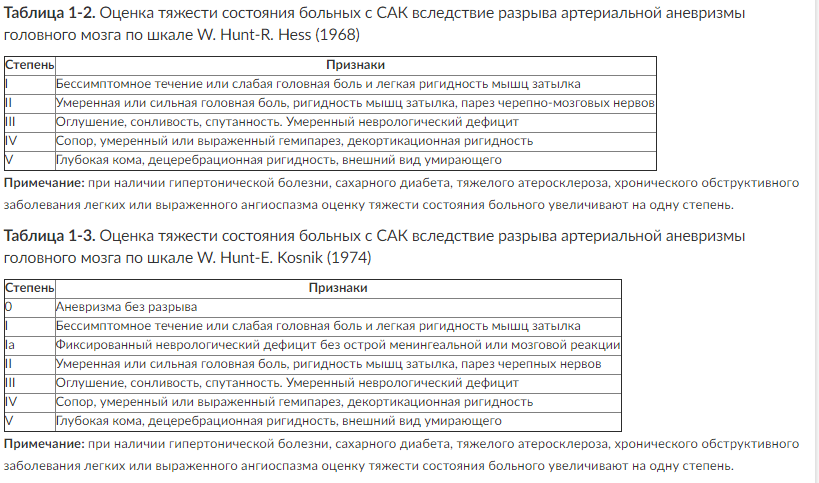
ОСОБЕННОСТИ ОБСЛЕДОВАНИЯ БОЛЬНЫХ С СУБАРАХНОИДАЛЬНЫМ КРОВОИЗЛИЯНИЕМ ВСЛЕДСТВИЕ РАЗРЫВА АРТЕРИАЛЬНОЙ АНЕВРИЗМЫ ГОЛОВНОГО МОЗГА При поступлении в отделение реанимации больного с клинической картиной САК помимо общих мероприятий обследования необходимо следующее. 1. Оценить тяжесть состояния пациента по шкалам W. Hunt-R. Hess или W. Hunt-E.Kosnik, WFNS (табл. 1-2, 1-3, 1-4).
Чем выше оценка по шкалам W. Hunt-R.Hess, W. Hunt-E. Kosnik и WFNS, тем тяжелее состояние больного. Шкалы W Hunt-R. Hess и W. Hunt-E. Kosnik и WFNS используют для определения риска оперативного вмешательства у больных с разрывом артериальной аневризмы головного мозга. Тяжелое состояние больного (IV-V степень тяжести) - фактор риска оперативного вмешательства в остром периоде кровоизлияния. При проведении операции выключения аневризмы из кровотока в первые 3 сут после кровоизлияния у больных со степенью тяжести I-III исход заболевания обычно благоприятный, а у пациентов со степенью тяжести IV-V - чаще неблагоприятный (таким больным проводят лечение в отделении реанимации, а после улучшения состояния проводят оперативное вмешательство). 2. Определить анатомическую форму кровоизлияния по данным КТ головного мозга (табл. 1-5, 1-6; рис. 1-2).
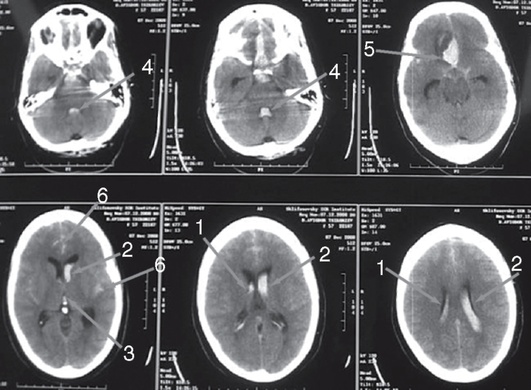
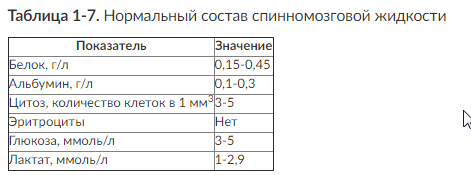
Рис. 1-2. КТ головного мозга больного с разрывом аневризмы передней соединительной артерии. На аксиальных срезах определяется кровоизлияние вправый (1) и левый (2) боковые, III (3) и IV (4) желудочки мозга, внутримозговая гематома в правой лобной доле (5), диффузное САК (6). IV желудочек расширен. Оценка по шкале D.A. Graeb - 8 баллов, по шкале C.M. Fisher - III степень Количество и распространенность излившейся крови хорошо коррелирует с тяжестью состояния больных и прогнозом заболевания. Выраженное базальное САК считают прогностически неблагоприятным, так как почти у всех больных оно сопровождается развитием ангиоспазма. Чем выше оценка по шкале C.M. Fisher, тем больше вероятность развития вазоспазма и ишемических изменений головного мозга. 3. Провести поясничную пункцию для верификации САК в том случае, если при КТ нет признаков кровоизлияния, но имеется клиническая картина САК. Следует учитывать, что в редких случаях у пациентов может развиваться клиническая картина САК за счет роста купола аневризмы или кровоизлияния в стенку аневризмы; при этом признаки САК на КТ и в анализах ЦСЖ отсутствуют. При извлечении пробы цереброспинальной жидкости необходимо оценить ее визуально и провести микроскопический анализ, а также количественно измерить давление в спинномозговом канале (табл. 1-7). Противопоказаниями для проведения поясничной пункции считают: — нарастающий двусторонний мидриаз; — анизокорию; — застой на глазном дне; — наличие признаков дислокации на КТ головного мозга; — смещение срединных структур мозга при выполнении эхоэнцефалоскопии.
4. Установить локализацию имеющихся у пациента церебральных аневризм. Существует три лучевых метода непосредственной визуализации церебральных аневризм: дигитальная субтракционная ангиография (ДСА), магнитно-резонансная ангиграфия (МРА) и КТ-ангиография (КТА). Дигитальную субтракционную ангиографию (ДСА) наиболее часто используют для верификации артериальных аневризм головного мозга. Первичная ДСА выявляет церебральную аневризму в 50-80% случаев всех нетравматических САК. Исследование должно быть выполнено в следующем объеме: два каротидных бассейна и два вертебральных бассейна. Исследуют как интракраниальные, так и экстракраниальные отделы магистральных артерий мозга. При планировании проведения вазореконструктивных операций дополнительно селективно исследуют бассейны наружных сонных артерий. ДСА выполняют в прямой, боковой, косой, а при необходимости в других, атипичных, проекциях. Помимо выявления аневризм необходимо оценивать характер имеющегося ангиоспазма и особенности коллатерального кровообращения. При наличии у пациента типичных признаков аневризматического САК, ангиографических признаков сосудистого спазма и отсутствии на ангиограммах аневризмы целесообразно через 3-4 нед после кровоизлияния провести повторное ангиографическое исследование, что позволяет выявить ранее не контрастированные аневризмы приблизительно у 3% больных. Выполнение третьего ангиографического исследования через 5-6 мес после кровоизлияния позволяет дополнительно верифицировать аневризмы менее чем у 1% больных. Магнитно-резонансная ангиография (МРА) обеспечивает верификацию внутричерепных аневризм с чувствительностью 74-100% и специфичностью 76-100% в сравнении с ДСА. МРА проводят с целью скрининга пациентов с высоким риском наличия церебральной аневризмы и лиц, перенесших САК, у которых двукратное ангиографическое исследование не выявило аневризмы. Трехмерная КТА обладает чувствительностью 87,9-97% и специфичностью 95-100% в сравнении с ДСА. В отличие от ДСА КТА позволяет получать трехмерное изображение и определять взаиморасположение аневризмы с близлежащими костными структурами, что особенно важно при открытых операциях на гигантских аневризмах и аневризмах труднодоступной локализации (параклиноидной и вертебробазилярного бассейна). КТА проводят с целью скрининга у пациентов с высоким риском наличия церебральной аневризмы и у больных, перенесших САК, у которых двукратное ангиографическое исследование не выявило аневризмы в случае, если проведение МРА противопоказано. Проведение КТА показано больным с разрывами церебральных аневризм при наличии внутричерепной гематомы большого объема, требующей экстренного удаления (при выявлении на КТА аневризмы ДСА таким больным можно не проводить); • провести осмотр офтальмологом глазного дна, определение остроты и полей зрения; • осуществить электроэнцефалографию с оценкой типа изменений электроэнцефалограммы (ЭЭГ), записать акустические стволовые вызванные потенциалы; • выполнить транскраниальную и экстракраниальную допплерографию, вычислить индекс Линдегаарда. ОСОБЕННОСТИ ОБСЛЕДОВАНИЯ БОЛЬНЫХ С ГЕМОРРАГИЧЕСКИМ ИНСУЛЬТОМ При поступлении в отделение реанимации больных с подозрением на геморрагический инсульт помимо общего обследования проводят: • терапевтический осмотр и в случае необходимости кардиологический осмотр; • двустороннюю каротидную и вертебральную ангиографию. Ангиографию осуществляют при отсутствии гипертонического анамнеза, при расположении гематомы, нетипичном для гипертензивного кровоизлияния, но характерном для разрыва артериовенозной мальформации (субкортикально, на стыке лобной и теменной, височной и затылочной долей), артериальной аневризмы (в области основания лобной доли, сильвиевой щели, на стыке лобной и височной долей), при наличии базального субарахноидального кровоизлияния и при молодом возрасте пациента (менее 45 лет) для исключения разрыва аневризмы или мальформации.
ОСОБЕННОСТИ ОБСЛЕДОВАНИЯ БОЛЬНЫХ С ИШЕМИЧЕСКИМ ИНСУЛЬТОМ Для оценки степени тяжести ишемического инсульта применяют шкалу NIHSS (National Institutes of Health Stroke Scale). Суммарный балл по шкале NIHSS от 1 до 6 соответствует инсульту легкой степени тяжести, 7-13 - инсульту средней степени тяжести, 14 и более - тяжелому инсульту. Немедленное выполнение нейровизуализации является обязательным условием диагностики ишемического инсульта. В первые часы от развития инсульта изменения на компьютерной томографии носят невыраженный характер, что делает оценку объема очага крайне затруднительной. Однако существуют ранние компьютернотомографические признаки ишемического поражения головного мозга, которые выявляют у 60% пациентов с ишемическим инсультом и могут быть условно разделены на две группы. 1. Признаки, связанные с цитотоксическим отеком: а) симптом утраты контраста между серым и белым веществом в области лентикулярного ядра; б) симптом утраты контраста между серым и белым веществом в области головки хвостатого ядра; в) симптом сдавления корковых борозд; г) симптом утраты ребристой структуры островка. 2. Признаки, связанные с повышением рентгеновской плотности церебральных артерий: а) симптом гиперденсивной средней мозговой артерии; б) симптом гиперденсивной задней мозговой артерии; в) симптом «Точки» - повышение рентгеновской плотности в проекции М3 сегмента СМА может свидетельствовать о тромбозе данного сегмента артерии; г) симптом гиперденсивной базилярной артерии. Типичный инфаркт мозга в бассейне магистральной артерии на КТ имеет клиновидные очертания, пониженную по сравнению с нормальным мозгом плотность, четко отграничен и занимает территорию определенного бассейна. Стандартный протокол магнитно-резонансной томографии, включающий Т1- и Т2-взвешенные изображения, а также режим с подавлением сигнала свободной воды (FLAIR), имеет невысокую чувствительность в отношении выявления острой церебральной ишемии. Наибольшей чувствительностью для выявления ишемических изменений головного мозга обладают диффузионно-взвешенные изображения. Диффузионно-взвешенные изображения позволяют отчетливо визуализировать область ишемического поражения головного мозга в первые минуты от начала заболевания, включая маленькие очаги ишемии в области базальных ганглиев, кортикальную ишемию, а также ишемию в области мозжечка и мозгового ствола. Выполнение дуплексного сканирования артериальных сосудов, кровоснабжающих головной мозг, у пациентов с ишемическим инсультом является не менее важным, чем нейровизуализация. Именно дуплексное сканирование брахиоцефальных артерий зачастую помогает установить причину ишемического инсульта, выявить тромбоз, диссекцию, стенозы артерий и принять правильное решение о тактике лечения. При подозрении на кардиоэмболический характер инсульта необходимо выполнение следующих методов диагностики: • ЭКГ; • трансторакальной ЭхоКГ; • суточного мониторирования ЭКГ по Холтеру; • чреспищеводной ЭхоКГ
|
||
|
Последнее изменение этой страницы: 2018-05-31; просмотров: 431. stydopedya.ru не претендует на авторское право материалов, которые вылажены, но предоставляет бесплатный доступ к ним. В случае нарушения авторского права или персональных данных напишите сюда... |