Студопедия КАТЕГОРИИ: АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция |
ТЕМА 2. Модульная единица «ХРОНИЧЕСКИЙ БРОНХИТ»Стр 1 из 27Следующая ⇒ ФЕДЕРАЛЬНОЕ АГЕНТСТВО ПО ЗДРАВООХРАНЕНИЮ И СОЦИАЛЬНОМУ РАЗВИТИЮ РОССИЙСКОЙ ФЕДЕРАЦИИ ГОСУДАРСТВЕННОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ МОСКОВСКАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ имени И.М. СЕЧЕНОВА СБОРНИК ОБУЧАЮЩИХ И КОНТРОЛИРУЩИХ ЗАДАЧ ДЛЯ САМОПОДГОТОВКИ К ПРАКТИЧЕСКИМ ЗАНЯТИЯМ ПО МОДУЛЮ «ФАКУЛЬТЕТСКАЯ ТЕРАПИЯ» Дисциплина «Внутренние болезни» Специальность: 0401 «Лечебное дело»
Под редакцией член-корр. РАМН, профессора В.И.Маколкина, профессора В.А. Сулимова и доцента Н.С.Морозовой
Рекомендовано Учебно-методическим объединением по медицинскому и фармацевтическому образованию вузов России в качестве учебного пособия для самостоятельной (внеаудиторной) работы студентов
МОСКВА – 2007г.
Составители сборника задач:
Член-корр. РАМН, проф. Маколкин В.И. проф Сулимов В.А. проф. Овчаренко С.И. проф. Подзолков В.И. проф. Махов В.М. доц. Морозова Н.С. доц. Чичкова Н.В. асс. Созинова Т.Ю. асс. Самойленко В.В. асс. Царегородцев Д.А, асс. Напалков Д.А. асс. Благова О.В. асс. Сон Е.А. асс. Родионов А.В. асс. Турко Т.В. асс. Удовиченко А.Е, аспирант Васюков С. С.
Содержание Введение………………………………………………………………………..4 Частный модуль «Пульмонология» Тема 1. Пневмония………………………………………………………....6 Тема 2. Хронический бронхит…………………………………………….10  Тема 3. Бронхиальная астма…………………………………………… ....14 Тема 4. Плевриты…………………………………………………………...19 Частный модуль «Кардиология» Тема 5. Острая ревматическая лихорадка…………………………………22 Тема 6. Приобретенные пороки сердца……………………………………27 Тема 7. Инфекционный эндокардит …………………………………….....33 Тема 8. Хроническая ишемическая болезнь сердца………………………39 Тема 9. Острый инфаркт миокарда ………………………………………..43 Тема 10. Гипертоническая болезнь… ……………………………………..49 Тема 11. Нарушения ритма и проводимости………………………………54 Частный модуль «Гастроэнтерология» Тема 12. Хронический гастрит…………………………………………......59 Тема 13. Язвенная болезнь желудка и 12-перстной кишки……………....63 Тема 14. Хронический холецистит………………………………………...67 Тема 15. Хронический гепатит……………………………………………..72 Тема 16. Цирроз печени…………………………………………………….75 Тема 17. Хронический панкреатит…………………………………………81 Частный модуль «Нефрология» Тема 18. Острый гломерулонефрит………………………………………...87 Частный модуль «Гематология» Тема 19. Железодефицитная анемия ……………………………………...92 Тема 20 В-12 дефицитная анемия ………………………………………….96 Частный модуль «Ревматология» Тема 21. Ревматоидный артрит……………………………………………..100 Тема 22. Системная красная волчанка……………………………………..104 Приложение (эталоны решения задачи №2)…………………………………...109
Введение В процессе формирования врача в высшем медицинском учебном заведении клиническим дисциплинам принадлежит ведущая роль, и среди них особое место занимают кафедры внутренних болезней. Исторически сложилось, что формирование клинического мышления – основного «инструмента» практической деятельности - врача происходит именно на терапевтических кафедрах. Кафедре факультетской терапии принадлежит приоритет в формировании методологии построения диагноза. Кафедрой разработан и осуществляется трехэтапный подход к получению информации о больном человеке, о чем подробно изложено в учебнике, недавно изданном на кафедре. Основная задача кафедры факультетской терапии заключается в формировании у студента особого вида деятельности, называемого клиническим мышлением (конечной целью которого является постановка диагноза, назначение адекватного лечения и определение прогноза). Конкретная деятельность (клиническое мышление), в свою очередь складывается из ряда практических умений, которые состоят из сбора информации о больном человеке, получении информации, представляемой различными лабораторно-инструментальными методами исследования (все перечисленные умения является умениями вербальными, сенсорными, мануальными, умственными). Итогом всей этой деятельности является самый главный процесс в диагностике - сравнение полученных данных о больном человеке с «идеальными» образами болезней, которые студент должен знать, находя их в учебной литературе. В медицинском ВУЗе этот процесс осуществляется во время курации больного и последующего разбора на практическом занятии – основной форме обучения на клинической кафедре. Таким образом, работа студента на IV курсе ориентирована на практическую деятельность врача, вне зависимости от того, в какой области клинической медицины в последующем будет работать будущий молодой врач. На IV курсе, формируя клиническое мышление у студента, кафедра дает ему ориентировочную основу действия (ООД), являющуюся, по существу, алгоритмом диагностического поиска (ДП). Цель создания данного сборника клинических задач обучающего и контролирующего типа - способствовать усвоению студентами знаний по внутренним болезням с использованием наиболее эффективного «деятельностного» подхода, когда приобретенные знания должны не просто воспроизводиться, а использоваться для решения конкретных профессиональных задач. Студент должен будет самостоятельно изучить теоретический материал по учебнику, проработать клиническую задачу с эталоном хода решения, а затем решить по предложенным вопросам контролирующую задачу. На практическом занятии студенты вместе с преподавателем обсуждают решение задачи, параллельно разбирая различные теоретические вопросы. После этого приступают к разбору непосредственно больного с данной патологией. Самостоятельное решение клинических ситуационных задач при подготовке к занятию выполнят своего рода и подготовительную к общению с непосредственно больным человеком. Как решение задач, так и разбор больного ведутся по этапам диагностического поиска, что способствует формированию у студентов логического и структурированного клинического мышления. Этот процесс необходимо начинать уже с 4 курса, изучая не заболевание, а больного с данным заболеванием, с учетом всех индивидуальных особенностей. Сборник содержит задачи по всем темам курса, снабжен рентгенограммами и электрокардиограммами. В настоящее время в образовательное пространство ММА им.И.М.Сеченова внедряется модульная технология преподавания, как способствующая совершенствованию и модернизации учебного процесса. Сборник обучаящих и контролирующих материалов построен в соответствии с модульной организацией преподавания курса «Факультетская терапия» дисциплины «Внутренние болезни». Предназначен для студентов 4-х курсов медицинских ВУЗ(ов), изучающих дисциплину «Внутренние болезни» (факультетский курс).
Частный модуль «ПУЛЬМОНОЛОГИЯ» Тема 1. Модульная единица «Пневмония» Задача №1. Больной П., 64 лет, обратился с жалобами на кашель с отхождением мокроты желто-зеленого цвета, повышение температуры тела до 38,3ºС, одышку при умеренной физической нагрузке, болевые ощущения умеренной интенсивности в правой половине грудной клетки, возникающие при кашле и глубоком вдохе, общую слабость, потливость и головную боль. Заболел остро 3 дня назад, после переохлаждения. При обращении в поликлинику по месту жительства врач назначил гентамицин по 80 мг в/м 2 раза в день, мукалтин 3 таблетки в день, аспирин. На фоне лечения существенной положительной динамики не отмечено. Пациент бывший военнослужащий, в настоящее время на пенсии, работает вахтером. Курит в течение 22 лет по 1,5 – 2 пачки сигарет в день. Периодически (2-3 раза в год) после переохлаждения или ОРВИ отмечает появление кашля с отхождением желто-зеленой мокроты, в последние 2 года появилась одышка при умеренной физической нагрузке. При осмотре: состояние удовлетворительное, кожные покровы чистые, умеренной влажности, отмечается гиперемия кожи лица. Температура тела – 37,6ºС. Подкожно-жировой слой развит умеренно, отеков нет, периферические лимфатические узлы не увеличены. ЧД в покое – 22 в мин. Грудная клетка эмфизематозная, при осмотре обращает на себя внимание отставание правой половины грудной клетки при дыхании. Перкуторно на фоне коробочного звука отмечается участок притупления справа ниже угла лопатки, в этой же области – усиление голосового дрожания. При аускультации выслушиваются рассеянные сухие жужжащие хрипы, справа ниже угла лопатки – зона крепитации. Тоны сердца приглушены, шумов нет. ЧСС – 102 в мин., АД – 118/76 мм рт.ст. Живот мягкий, безболезненный, доступный пальпации во всех отделах. Печень, селезенка не увеличены. Дизурических расстройств нет. В анализах крови: гемоглобин – 15,6 г/л; Эритроциты – 5,1 млн.; гематокрит – 43%; лейкоциты – 14,4 тыс.; п/я – 2%; с/я – 72%; лимфоциты – 18%; эозинофилы – 2%; моноциты – 6%; СОЭ – 32 мм/ч. В анализе мокроты: характер слизисто-гнойный, лейкоциты густо покрывают поле зрения; эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена, БК – отсутствуют; определяются грам-положительные диплококки. На рентгенограмме органов грудной клетки в двух проекциях определяется участок затемнения (инфильтрации) легочной ткани в нижней доле правого легкого, эмфизема легких, усиление легочного рисунка за счет интерстициального компонента. Дайте письменные ответы на следующие вопросы: 1. Проведите диагностический поиск. 2. После II этапа диагностического поиска сформулируйте предварительный диагноз. 3. Определите план обследования и необходимость проведения дополнительных исследований. 4. Сформулируйте клинический диагноз и укажите диагностические критерии. 5. Назначьте лечение и обоснуйте его. Эталон решения задачи №1 На первом этапе диагностического поиска анализ жалоб пациента позволяет заподозрить острое воспалительное (с учетом остроты развития, вероятнее всего инфекционное) заболевание дыхательных путей. Данные анамнеза (длительное курение, периодический кашель с мокротой, появление одышки) свидетельствуют о наличии у пациента недиагностированного хронического заболевания легких – ХОБЛ, что наряду с возрастом пациента – 64 года, может быть фактором риска развития пневмонии. В данном случае провоцирующим фактором является переохлаждение. Данные физического исследования на втором этапе диагностического поиска предполагают наличие у пациента двух синдромов – бронхитического (сухие жужжащие хрипы) и синдрома воспалительной инфильтрации легочной ткани (отставание половины грудной клетки при дыхании, укорочение перкуторного звука, усиление голосового дрожания, крепитация). Наличие лихорадки, крепитации, изменение дыхательных шумов, тахикардии при отсутствии анамнестических указаний на наличие бронхиальной астмы с высокой долей вероятности позволяет заподозрить диагноз внебольничной пневмонии (специфичность данного симптомокомплекса составляет 92-97%). На третьем этапе диагностического поиска результаты лабораторных исследований также свидетельствуют в пользу наличия острого воспаления (лейкоцитоз со сдвигом формулы влево, увеличение СОЭ, слизисто-гнойная мокрота с большим содержанием лейкоцитов и кокков). Обнаружение в мокроте грам-положительных диплококков позволяет предположить стрептококковую (пневмококковую) этиологию заболевания. Диагноз пневмонии подтверждает рентгенологическое исследование органов грудной клетки (наличие инфильтрации легочной ткани). Таким образом, клинический диагноз пациента: внебольничная пневмококковая (?) правосторонняя нижнедолевая пневмония, среднетяжелого течения. В плане дополнительных исследований пациенту необходимо проведение ФВД для оценки бронхиальной проходимости. Пациенту следует отказаться от курения. С учетом предполагаемой этиологии и предрасполагающих факторов пациенту следует назначить цефалоспорины II-III поколения в сочетании с макролидами и муколитические средства (амброксол), при необходимости - противовоспалительные средства (аспирин), а также, после проведения ФВД, возможно назначение бронхолитических средств (ипратропия бромид в виде ингаляций). Эффективность лечения следует оценивать через 48-72 ч, продолжительность антимикробной терапии - 5 суток с момента нормализации температуры тела.
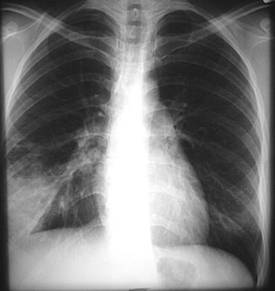
Задача №2. Больной Н., 69 лет, пенсионер, в течение 50 лет выкуривающий до 20-25 сигарет в день, поступил с жалобами на повышение температуры тела максимально до 38,6ºС в течение последних суток, с ознобом, слабость, появление кашля, сначала сухого, затем с отхождением небольшого количества мокроты желто-зеленого цвета, одышку, учащенное сердцебиение, дискомфорт в правой половине грудной клетки. Развитие заболевания связывает с переохлаждением. В анамнезе – артериальная гипертония, редкие приступы стенокардии напряжения. При осмотре состояние средней тяжести, кожные покровы бледные, горячие, умеренно выраженный диффузный цианоз. Периферические лимфатические узлы не увеличены. Отеков нет. Число дыхательных движений в покое 26 в минуту. При осмотре обращает на себя внимание отставание правой половины грудной клетки при дыхании. При пальпации отмечается усиление голосового дрожания и бронхофонии справа до угла лопатки, в этой же области – укорочение перкуторного звука. Аускультативно на фоне жесткого дыхания и сухих рассеянных жужжащих хрипов справа до уровня угла лопатки определяется участок бронхиального дыхания и звонкие влажные мелкопузырчатые хрипы. Тоны сердца приглушены, тахикардия (ЧСС 100-110 в мин., определяются экстрасистолы до 5-8 в минуту), АД – 110/70 мм рт.ст. Живот мягкий, умеренно болезненный при пальпации в области эпигастрия. Печень, селезенка не увеличены. В неврологическом статусе признаков очаговой симптоматики и менингеальных знаков не выявлено. В анализах крови: эритроциты – 4,1 млн./мкл, Hb – 11,6 г%, Hct – 46%, ЦП – 0,85, лейкоциты – 18,6 тыс./мкл (п/я – 4%, с/я – 80%, лимфоциты – 12%, эозинофилы – 2%, базофилы – 0%, моноциты – 2%), СОЭ – 46 мм/ч, СРБ - +++; рО2 – 58%, рСО2 – 34% (капиллярная кровь). В общем анализе мокроты: характер слизисто-гнойный, консистенция вязкая, лейкоциты 40-60 в п/зр., эритроцитов, эозинофилов нет, атипичные клетки, БК, спирали Куршмана, кристаллы Шарко-Лейдена, эластичные волокна не обнаружены, при окраске по Грамму обнаружены грамположительные диплококки. В анализах мочи – уд.вес 1018, следы белка, лейкоциты – 4-6-8 в п/зр
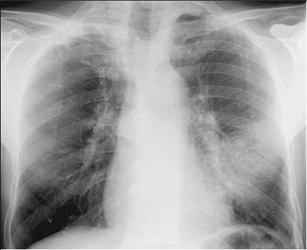
Рентгенограмма органов грудной клетки представлена ниже: Дайте письменные ответы на следующие вопросы: 1. Проведите диагностический поиск. 2. После II этапа диагностического поиска сформулируйте предварительный диагноз. 3. Определите план обследования и необходимость проведения дополнительных исследований. 4. Сформулируйте клинический диагноз и укажите диагностические критерии. 5. Назначьте лечение и обоснуйте его. Задача №3. У пациента К., 72 лет, находящегося в урологическом стационаре по поводу аденомы предстательной железы, на 4 сутки после цистостомии отмечено повышение температуры тела максимально до 38,9ºС, с ознобом, что сопровождалось выраженной слабостью, одышкой, учащенным сердцебиением. Пациент курит в течение 50 лет по 1 пачке сигарет в день, в течение 20 лет страдает артериальной гипертонией, в течение 15 лет – сахарным диабетом 2 типа, последние 4-5 лет отмечает приступы стенокардии напряжения, соответствующие IIФК (по CCS). При осмотре состояние средней тяжести, кожные покровы бледные, горячие, умеренно выраженный диффузный цианоз. Периферические лимфатические узлы не увеличены. Число дыхательных движений в покое 30 в минуту. При пальпации грудной клетки умеренно выраженная болезненность в паравертебральных точках, перкуторный звук коробочный, слева ниже угла лопатки определяется участок укорочения перкуторного звука. В этой же области определяется усиление голосового дрожания и шепотная пекторолалия. Аускультативно: дыхание жесткое, выслушивается большое количество сухих жужжащих хрипов над всей поверхностью легких, слева ниже угла лопатки определяется зона влажных мелкопузырчатых хрипов. Тоны сердца приглушены, тахикардия (до 110 – 115 ударов в минуту), мягкий систолический шум на врехушке, АД – 100/60 мм рт.ст. Живот мягкий, умеренно болезненный при пальпации в области правого подреберья и эпигастрия. Печень, селезенка не увеличены. Область цистостомического дренажа не изменена, моча отходит свободно, обычного цвета. В неврологическом статусе признаков очаговой симптоматики и менингеальных знаков не выявлено. В анализах крови: эритроциты – 4,6 млн./мкл, Hb – 15,1 г%, Hct – 43%, ЦП – 0,83, лейкоциты – 16,4 тыс./мкл (п/я – 4%, с/я – 80%, лимфоциты – 12%, эозинофилы – 2%, базофилы – 0%, моноциты – 2%), СОЭ – 42 мм/ч, СРБ - +++. Креатинин – 1,1 мг/дл, глюкоза – 138 мг/дл. В анализах мочи (по дренажу) – уд.вес 1018, белок – 0,023 ‰, сахара - нет, лейкоциты – 4-6-8 в п/зр. Пациенту выполнена рентгенография органов грудной клетки. о
Дайте письменные ответы на следующие вопросы:
ТЕМА 2. Модульная единица «ХРОНИЧЕСКИЙ БРОНХИТ»
Задача № 1 Пациент К., 45 лет, поступил в клинику с жалобами на кашель с небольшим количеством вязкой, трудноотделяемой мокроты, на одышкупри физической нагрузке. Из анамнеза известно, чтокашель беспокоит в течение последних 7 лет, усиливается преимущественно после частых ОРВИ, назначались антибиотики с положительным эффектом. В течение последних 2 лет стал отмечать одышку при умеренной физической нагрузке. Пациент курит с 17-летнего возраста по 1 пачке сигарет в день. По профессии слесарь, работа связана с частыми переохлаждениями. Ухудшение состояния в течение последних 3 дней, когда вновь усилился кашель с отхождением небольшого количества гнойной мокроты, температура тела повысилась до 37,5 С. Объективно: состояние средней степени тяжести. Температура тела 37,5 С. Над легкими при перкуссии - коробочный звук, при аускультации - жесткое дыхание, рассеянные сухие жужжащие и свистящие хрипы. ЧДД - 22 в мин. Пульс - 80 в мин. АД - 130 и80 мм рт.ст, В общем анализе крови: эритроциты - 4,5 млн, Нв - 145г/л, ЦП - 0,95, лейкоциты - 10 тыс.(п/я - 5%, с/я - 57%, лимф. - 27%, моноц.- 8%, эоз - 3%), СОЭ- 23 мм/ч. В общем анализе мокроты: лейкоциты - 60-80 в п/зр., макрофаги -много, спирали Куршмана,кристаллы Шарко-Лейдена и эозинофилы - не найдены, БК и атипичные клетки не обнаружены. Рентгенография органов грудной клетки: свежих очаговых и инфильтративных изменений нет, легочные поля повышенной прозрачности, стенки бронхов уплотнены, корни расширены. ФВД: ЖЕЛ - 57%, ОФВ1- 64%, МОС 25 - 53%, МОС 50 - 49%, МОС 75 - 58%; после ингаляции беротека: ЖЕЛ - 60%, ОФВ1 - 68%, МОС 25 - 56%, МОС 50 - 54%, МОС 75 -62%.
Дайте письменные ответы на следующие вопросы: 1. Проведите диагностический поиск. 2. После II этапа диагностического поиска сформулируйте предварительный диагноз. 3. Определите план обследования и необходимость проведения дополнительных исследований. 4. Сформулируйте клинический диагноз и укажите диагностические критерии. 5. Назначьте лечение и обоснуйте его.
Эталон решения задачи №1 На 1-м этапе диагностического поиска в качестве ведущих можно выделить жалобы на кашель и одышку при умеренной физической нагрузке, что может свидетельствовать о заболевании легких (хронический бронхит, бронхиальная астма), а также быть проявлением сердечной недостаточности, развившейся на фоне имеющихся заболеваний сердечно-сосудистой системы. Однако отсутствие указаний на поражение органов кровообращения в анамнезе, длительный стаж курения, частые обострения заболевания после перенесенных ОРВИ делают наиболее вероятным предположение о наличии у пациента поражения органов дыхательной системы. Субфебрильная лихорадка может говорить в пользу обострения заболевания. В связи с отсутствием приступов удушья в анамнезе, данных о пищевой и лекарственной аллергии диагноз бронхиальной астмы представляется сомнительным, однако для его полного исключения необходимо дальнейшее проведение диагностического поиска. Присоединение одышки в последние годы можно объяснить прогрессированием заболевания и появлением признаков дыхательной недостаточности. На 2-м этапе диагностического поиска обращают на себя внимание данные перкуссии и аускультации легких. Коробочный звук при перкуссии может свидетельствовать о начальных стадиях формирования эмфиземы легких на фоне имеющегося поражения бронхолегочного дерева. Характеристика выслушиваемых хрипов и аускультации соответствует проявлениям бронхообструктивного синдрома в рамках хронического бронхита. Диагноз бронхиальной астмы можно окончательно исключить только на 3-м этапе диагностического поиска. Также не подтверждается предположение о сердечно-сосудистом генезе жалоб: у пациента отсутствуют такие признаки недостаточности кровообращения, как периферические отеки и тахикардия. На 3 этапе диагностического поиска диагноз хронического бронхита окончательно подтвердился. У пациента имеется обострение заболевания, о чем свидетельствуют не только данные 1-го этапа и физикального обследования, но и такие неспецифические признаки воспаления, как лейкоцитоз и повышение СОЭ, а также увеличенное количество лейкоцитов в общем анализе мокроты. Наличие бронхобструктивного синдрома подтверждено данными функции внешнего дыхания. Снижение проходимости бронхов разного калибра и отрицательная реакция на ингаляцию беродуала позволяет окончательно отвергнуть диагноз бронхиальной астмы и говорит о формировании у пациента хронической обструктивной болезни легких. Клинический диагноз: Хронический обструктивный бронхит среднетяжелого течения в фазе обострения. Дыхательная недостаточность I ст. В плане лечения целесообразно назначение пациенту антибиотиков после получения результатов посева мокроты (вероятно, полусинтетических пенициллинов), мукорегуляторов, отхаркивающих средств, пролонгированных теофиллинов в сочетании с дыхательной гимнастикой и массажем грудной клетки. Необходимо рекомендовать пациенту отказ от курения, избегать переохлаждений, после нормализации показателей крови и анализа мокроты - периодический курсовой прием иммуномодуляторов для профилактики частых ОРВИ
Задача № 2 Пациент П., 50 лет, поступил в клинику с жалобами на кашель с большим количеством мокроты зеленого цвета, периодическое повышение температуры тела до 37,4-37,5 С. Из анамнеза известно, что пациент работает почтальоном в сельской местности, испытывает частые переохлаждения. Последние 20 лет выкуривает по 1,5 пачки сигарет в день. Кашель беспокоит давно, однако пациент не обращал на него внимания, так как он возникал только по утрам и мокрота выделялась в виде нескольких плевков белого цвета. В дальнейшем количество мокроты увеличилось, она стала приобретать желтовато-зеленоватый оттенок. Весной и осенью в течение последних 5 лет возникают обострения заболевания, сопровождающиеся повышением температуры тела до субфебрильных цифр и увеличением количества мокроты. На фоне проведения антибиотикотерапии состояние улучшалось в течение 7-10 дне, применяет отхаркивающие средства. Настоящее ухудшение состояния в течение последних 2 дней, когда вновь усилился кашель с отхождением большого количества гнойной мокроты, температура тела повысилась до 37,7 С. Объективно: состояние средней тяжести, температура тела 37,7 С, кожные покровы влажные, цианоза нет. Над легкими перкуторно - легочный звук с коробочным оттенком, при аускультации - жесткое дыхание, сухие жужжащие хрипы над всей поверхностью легких. ЧДД - 20 в мин. ЧСС - 82 в мин. АД - 130 и 80 мм рт.ст. Печень и селезенка не увеличены. В общем анализе крови: эритр. - 5,0 млн., Нв - 151 г/л, Лейкоциты - 12,0 тыс.,п/я - 6%, с/я - 72%, лимф. - 11%, моноц - 9%, эоз. - 2%. В анализе мокроты: лейкоциты - 100 в п/зр,спирали Куршмана, кристаллыШарко-Лейдена и эозинофилы не определяются. Рентгенография органов грудной клетки: свежих очаговыхи инфильтративных изменений нет, умеренное повышение воздушности легочной ткани, стенки бронхов уплотнены, корни расширены, умеренный пневмосклероз. ФВД; ЖЕЛ - 76%, ОФВ1 - 72%, МОС 25 - 68%, МОС50 - 74%, МОС 75 - 65%, после ингаляции беротека - ОФВ1 - 77%, МОС 25 - 74%, МОС 50 - 80%, МОС 75 - 76%.
Дайте письменные ответы на следующие вопросы: 1. Проведите диагностический поиск. 2. После II этапа диагностического поиска сформулируйте предварительный диагноз. 3. Определите план обследования и необходимость проведения дополнительных исследований. 4. Сформулируйте клинический диагноз и укажите диагностические критерии. 5. Назначьте лечение и обоснуйте его.
Задача № 3 Пациентка 33 лет, преподаватель начальной школы, жалуется на кашель с небольшим количеством вязкой мокроты белого цвета. Кашель возникает во время частых простудных заболеваний в холодное время года и сохраняется в течение 2-3 месяцев в течение последних 5 лет. На этом фоне сохраняетсясубфебрильная температура тела 37,1-37,2 С, слабость, потливость. Пациентка не курит. Настоящее ухудшение после перенесенной ОРВИ, сохраняется кашель с небольшим количеством вязкой светлой мокроты. Объективно: состояние относительно удовлетворительное, температура тела 37,1С, кожные покровы влажные, цианоза нет. Над легкими перкуторно - ясный легочный звук, при аускультации - жесткое дыхание. ЧДД - 18 в мин. ЧСС - 70 в мин. АД - 110 и 70 мм рт.ст. Печень и селезенка не увеличены. В общем анализе крови: эритр. - 3,8 млн., Нв - 130 г/л. Лейкоциты - 8,8 тыс., п/я - 3%, с/я - 43%, лимф. - 45%, моноц - 7%, эоз. — 2%. В анализе мокроты: лейкоциты - 20-30 в п/зр, спирали Куршмана, кристаллы Шарко-Лейдена и эозинофилы не определяются. Рентгенография органов грудной клетки: свежих очаговых и инфильтративных изменений нет, корни структурны. ФВД: ЖЕЛ - 84%, 0ФВ1 - 82%, МОС 25 - 94%, МОС 50 - 82%, МОС 75 86%.
Дайте письменные ответы на следующие вопросы: |
||
|
Последнее изменение этой страницы: 2018-04-12; просмотров: 419. stydopedya.ru не претендует на авторское право материалов, которые вылажены, но предоставляет бесплатный доступ к ним. В случае нарушения авторского права или персональных данных напишите сюда... |