Студопедия КАТЕГОРИИ: АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция |
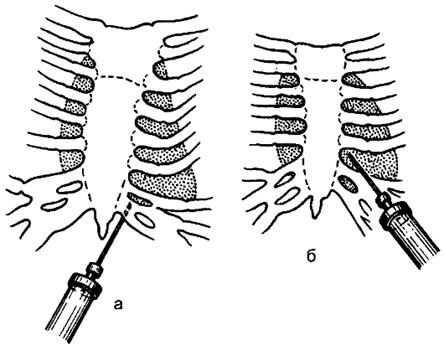
Клинические проявления и диагностикаКлинические проявления заболевания определяются двумя моментами: затруднением работы сердца, обусловленным скоплением экссудата в сердечной сорочке, и гнойной интоксикацией. При небольшом количестве воспалительного экссудата в сердечной сорочке обычно почти не бывает сдавления сердца, скопление же большого количества экссудата приводит к развитию субъективных и объективных изменений. При этом отмечаются приступы сердцебиения, боли в области сердца, появляются ощущение сдавления сердца, страх. Боли часто иррадиируют в левую руку и очень похожи на боли при стенокардии. Пульс становится мягким, неравномерным, с перебоями. Появляются одышка, цианоз и набухание вен шеи. При дальнейшем скоплении жидкости в перикарде отмечают кашель, затруднение глотания, что связано со сдавлением трахеи и пищевода. Мучительная одышка заставляет больного искать положение, облегчающее дыхание, и он обычно полусидит, используя при вдохе вспомогательные дыхательные мышцы. В связи с резким затруднением венозного кровообращения возникает не только цианоз, но и похолодание верхней части туловища, шеи, головы. Перкуторно при перикардите выявляют расширение границ сердечной тупости, которая принимает характерную треугольную форму, что связано с заполнением экссудатом сердечной сорочки и обоих наддиафрагмальных и передневерхнего её заворотов. Аускультативно в ранних фазах развития перикардита выявляют шум трения перикарда, который исчезает после накопления экссудата в перикарде. К этому времени нарастает и становится выраженной глухость сердечных тонов. Сердечный толчок не определяется или отмечается кнутри от левой границы сердечной тупости.  Кроме перечисленных признаков, связанных с накоплением экссудата в сердечной сорочке, развиваются симптомы, вызванные гнойной интоксикацией: высокая температура тела, нередко с ознобом, лейкоцитоз с преобладанием нейтрофилов, слабость, отсутствие аппетита и т.д. При рентгенологическом исследовании определяется интенсивная треугольная расширенная тень в области сердца, подтверждающая скопление жидкости в сердечной сумке. Используют специальные методы исследования - электрокардиографию и электрокимографию. Важным методом, подтверждающим диагноз экссудативного перикардита и позволяющим определить характер экссудата, произвести бактериологическое исследование, является пункция перикарда. Больному, находящемуся в положении сидя, производят местную инфильтрационную анестезию тканей основания мечевидного отростка, больше слева. После этого в области угла между соединением хряща VII ребра слева с основанием мечевидного отростка иглой или тонким троакаром прокалывают кожу и подкожную клетчатку. Иглу осторожно продвигают за грудину по направлению вверх до получения жидкости при аспирации. Следует помнить о том, что глубокое продвижение иглы может привести к повреждению сердца. Пункция позволяет получить экссудат для макроскопического, микроскопического и бактериологического исследования и в случае необходимости полностью удалить жидкость из сердечной сумки (рис. 161). При пункции перикарда следует помнить, что основное количество жидкости при перикардите накапливается позади сердца, в нижних отделах сердечной сумки, а сердце всегда прилежит к задней поверхности грудины. Рис. 161. Пункция полости перикарда: а - у основания мечевидного отростка; б - через пятое межреберье по парастернальной линии. Дифференцировать гнойный перикардит необходимо с левосторонним экссудативным плевритом, смещающим сердце вправо, и с расширением сердца. Рентгенологическое исследование, а в необходимых случаях плевральная пункция позволяют уточнить диагноз. Для дифференциации перикардита и расширения сердца необходимо тщательно собрать анамнез, при этом обычно удаётся выявить длительно существующее сердечное заболевание, приведшее к расширению сердца. Имеют значение также данные аускультации (глухие тоны при перикардите) и рентгенологического исследования. Большую роль в дифференциации расширения сердца и гнойного перикардита играют также симптомы гнойной интоксикации, наблюдаемые при последнем. Лечение Лечение гнойного перикардита в связи с применением антибиотиков стало более успешным. Используют повторные пункции перикарда для удаления гноя и введения антибиотиков или перикардиотомию. Больным обычно придают полусидячее положение, обеспечивают полный покой, по показаниям назначают сердечные средства. Диагностическая пункция перикарда в случае получения гноя сразу же превращается в лечебную, т.е. из перикарда полностью отсасывают гной, через ту же иглу вводят антибиотики в растворе прокаина (500 000 ЕД канамицина и 25-30 мл 0,25% раствора прокаина) и затем, учитывая данные антибиотикограммы, подбирают соответствующие антибиотики. Пункции перикарда повторяют через 3-5 дней в зависимости от состояния больного и быстроты накопления гноя. При отсутствии успеха после трёх-четырёх лечебных пункций перикарда прибегают к перикардиотомии. Следует помнить, что эта операция наряду с возможностью полного опорожнения перикарда от гноя чревата опасностью вторичной инфекции. Поэтому перикардиотомия показана лишь при отсутствии эффекта от закрытого (пункционного) лечения. Задачей перикардиотомии является обеспечение постоянного оттока гноя через самую нижнюю точку сердечной сумки. Операцию выполняют под наркозом или местной анестезией. Разрез проводят вдоль мечевидного отростка, который пересекают у основания и откидывают вверх. Обнажают верхнюю поверхность диафрагмы и перикарда, который вскрывают над диафрагмой. После эвакуации гноя для предупреждения слипания краёв раны вводят дренаж, который не должен проникать глубоко (во избежание травмирования сердца). Операционный метод лечения является частью комплексной терапии - антибактериальной, дезинтоксикационной, включающей лечение первичного заболевания, ставшего причиной гнойного перикардита. Прогноз Прогноз при гнойном перикардите всегда серьёзен. Несмотря на значительные успехи лечения, позволившие резко снизить непосредственную летальность, нередко у больных впоследствии в связи с рубцами в перикарде развивается тяжёлая сердечно-сосудистая недостаточность. Сепсис Сепсис (sepsis) - общая гнойная инфекция - тяжёлое вторичное инфекционное заболевание полимикробной природы с особой реакцией организма и клинической картиной болезни. Классификация сепсиса I. По этиологии:а) стафилококковый; б) стрептококковый; в) пневмококковый; г) гонококковый; д) колибациллярный; е) анаэробный; ж) смешанный; з) грибковый. II. По локализации первичного очага:1) раневой; 2) абдоминальный; 3) ангиогенный; 4) гинекологический; 5) урологический; 6) отогенный; 7) одонтогенный; 8) катетерный; 9) криптогенный и др. III. По времени развития:а) ранний (развившийся до 10-14 дней с начала болезни или момента повреждения); б) поздний (развившийся позже 2 нед). IV. По клинической картине:а) молниеносный; б) острый; в) подострый; г) рецидивирующий; д) хронический. V. По характеру реакции организма больного:а) гиперергическая форма; б) нормергическая форма; в) гипергическая форма. Сепсис - вторичное заболевание, осложняющее течение различных гнойных процессов (абсцесса, флегмоны, карбункула, гнойного плеврита, остеомиелита и др.). Для сепсиса не характерен определённый инкубационный период, но имеется первичный гнойный очаг или входные ворота инфекции (травматические повреждения, ожоги). После развития сепсиса первичный очаг чаще всего поддерживает общую гнойную инфекцию, но в ряде случаев он может стать малозаметным. Быстрота развития общей гнойной инфекции, как и длительность заболевания, различна - от нескольких часов (молниеносные формы) до нескольких дней или недель (острый сепсис). Сепсис - редкое заболевание, что обусловлено улучшением профилактики хирургической инфекции при травмах, операциях, а также эффективностью лечения гнойных хирургических заболеваний. Теории сепсиса Существует несколько теорий возникновения сепсиса, среди которых в историческом плане представляют интерес следующие. По микробиологической теории (Р. Кох) сепсис - гнилокровие, представляется как процесс развития, размножения микробов в крови человека. Последующие исследования показали, что наблюдаемая при сепсисе бактериемия - процесс вторичный, обусловлен выходом микроорганизмов в кровь из первичных очагов, локализованных в тканях и органах. По Х. Шотмюллеру, сепсис представляет собой особый характер местного воспалительного процесса. Эту теорию поддерживал Р. Вирхов. Однако последующие исследования такую специфичность местного воспалительного процесса не подтвердили. И.В. Давыдовский представлял сепсис как особую реакцию организмана инфекцию, на воспаление. В этом отношении существенная роль отводилась сенсибилизации организма, аллергии. Эта теория является по существу основной, общепризнанной, и предлагаемые в последние годы новые теории не только не отвергают, но и подтверждают, дополняют эту теорию на современном уровне научных исследований. Так, по Росслю бактериальные токсины могут быть аллергенами, а сепсис представляет собой аллергическую реакцию организма на бактериальные токсины - аллергическаятеория сепсиса. Её поддерживал А.И. Абрикосов. Цитокиноваятеория В. Эртель в развитии сепсиса предполагает ведущую роль выброса цитокинов и секреции интерлейкинов (IL-1, IL-6, IL-8), имеющих основное значение в развитии общего ответа организма на воспаление. Это является пусковым моментом в развитии сепсиса, а падение секреции IL-2 приводит к снижению уровня Т- и В-лимфоцитов, уменьшению синтеза иммуноглобулинов. Изменения в иммунной системе являются при этом одной из основных причин развития сепсиса. Аллергическую и цитокиновую теории нельзя рассматривать как самостоятельные теории сепсиса, так как они по существу дополняют и развивают теорию И.В. Давыдовского. Этиология Сепсис - заболевание полиэтиологическое, его вызывают различные гноеродные микробы, как грамположительные (стафилококки, стрептококки, пневмококки), так и грамотрицательные (кишечная палочка, протей, синегнойная палочка и др.), а также анаэробные микроорганизмы. В посевах могут быть выделены микробные ассоциации (например, стафилококк и стрептококк), но чаще возбудители определяются в монокультуре. Характер возбудителя сказывается на особенностях клинического течения сепсиса. При грамотрицательной микрофлоре сепсис редко приводит к септикопиемии, но сопровождается токсическим шоком у трети больных, протекает с выраженной интоксикацией; при грамположительной флоре септический шок возникает в 3-5% случаев. Вид возбудителя сказывается на частоте и локализации метастазов при сепсисе. Так, типичными метастазами инфекции при стафилококковом сепсисе являются кожные покровы, лёгкие, мозг, печень, эндокард, кости, почки; при сепсисе, вызванном гемолитическим стрептококком, метастазы чаще возникают в кожных покровах и суставах; при зеленящем стрептококке, энтерококках - в эндокарде; бактероиды приводят к метастазированию в лёгкие, плевру, печень, мозг. Источником общей гнойной инфекции могут стать любые воспалительные заболевания (абсцесс, флегмона, карбункул, остеомиелит, перитонит и др.) и травматические повреждения (открытые переломы костей, раны, ожоги и др.). Источником сепсиса бывают гнойные заболевания зубов, челюстей, полости рта (одонтогенный сепсис), уха (отогенный сепсис), сосудов (ангиогенный сепсис), он может возникнуть при длительном стоянии катетеров (катетерный сепсис) и др. Возможным источником инфекции при сепсисе могут стать невыявленные её очаги («дремлющая» инфекция) или хроническая инфекция (хронический тонзиллит, назофарингит, синуситы, пародонтоз, гнойные кисты корня зуба и др.). Эти очаги эндогенной инфекции при повреждении капсулы гнойного очага во время операции, травмы, при снижении устойчивости организма вследствие других заболеваний могут стать источником генерализации инфекции. Влияние первичного очага проявляется не только в качестве источника инфекции и токсинов, его роль велика также в развитии состояния сенсибилизации организма как фона для возникновения общей гнойной инфекции. С удалением первичного очага подобную роль в поддержании септического процесса могут выполнять развившиеся вторичные (метастатические) очаги гнойной инфекции. В крайне редких случаях источник сепсиса установить не удаётся, такой вид сепсиса называют криптогенным. Гноеродные микроорганизмы из первичного гнойного очага проникают в кровь (бактериемия), что может приводить к развитию метастазов в различных органах. Другим проявлением общей гнойной инфекции является токсемия, при которой микробные токсины и продукты распада тканей вызывают поражение различных органов; при этом процесс протекает по типу аллергической реакции без образования метастатических гнойников (септицемия). В этих случаях в развитии септической реакции решающее значение имеют токсические воздействия на организм. Развитие общей гнойной инфекции определяется воздействием следующих основных факторов. 1. Микробиологический фактор (вид, вирулентность, количество, длительность воздействия попавших в организм бактерий и их токсинов). 2. Очаг внедрения инфекции (область, характер и объём разрушения тканей, состояние кровообращения в очаге внедрения, место и пути распространения инфекции и др.). 3. Реактивность организма (иммунологическое состояние, аллергия, состояние различных органов и систем и др.). Основная роль в развитии сепсиса принадлежит состоянию макроорганизма. В одних случаях незначительные повреждения (ссадины, уколы и др.) приводят к развитию сепсиса, а в других обширные повреждения, распространённые гнойные процессы протекают без генерализации инфекции. В зависимости от различных сочетаний перечисленных факторов сепсис может возникнуть в течение нескольких ближайших часов или дней после развития гнойного воспаления или получения повреждения (ранний сепсис) или через длительный промежуток времени - спустя несколько недель и даже месяцев после появления воспалительного очага (поздний сепсис). Ранние формы сепсиса обычно развиваются более остро, иногда молниеносно, а поздние чаще более медленного течения. Ранние формы сепсиса протекают по типу бурной аллергической реакции и развиваются у больных, уже находящихся в состоянии сенсибилизации (гиперергическая форма). При позднем сепсисе поступление токсинов и продуктов распада тканей в организм при длительно текущем процессе приводит к изменению его реактивности и развитию состояния сенсибилизации в процессе болезни. На фоне развившейся сенсибилизации происходит генерализация инфекции с соответствующей реакцией организма. К особенностям макроорганизма в развитии сепсиса относят следующие: у мужчин сепсис встречается в 2 раза чаще, чем у женщин; у детей и престарелых он протекает более тяжело; особенно тяжёлое течение, часто с неблагоприятным исходом, происходит у больных с гормональной недостаточностью (декомпенсированный сахарный диабет, надпочечниковая недостаточность), у которых гнойно-воспалительные заболевания чаще протекают с генерализацией инфекции. Вид микроорганизма также сказывается на тяжести и характере течения септического процесса. Так, для стрептококкового сепсиса малохарактерно развитие метастазов гнойной инфекции, в то время как стафилококковый сепсис протекает с образованием метастазов в 90-95% случаев. Различия в течении общей гнойной инфекции обусловлены биологическими свойствами микроорганизмов: стрептококки выделяют фермент фибринолитического действия (стрептокиназу), что не способствует оседанию и фиксации микробов в тканях; стафилококк же, наоборот, способствует выпадению фибрина и легко оседает в различных тканях. Распространение (генерализация) инфекции из очага поражения происходит гематогенным или лимфогенным путём, либо по тому и другому одновременно. При распространении инфекции гематогенным путём обычно поражаются региональные вены - развиваются восходящие флебит, тромбофлебит, перифлебит, являющиеся источником образования тромбов, эмболов, перенос которых приводит к появлению вторичных гнойных очагов. Лимфогенный путь распространения инфекции из очага более редок, так как здесь играет роль фильтрующий барьер, каким являются лимфатические узлы, где микроорганизмы задерживаются и уничтожаются. Вторичные гнойники обычно развиваются на месте оседания инфицированного тромба, принесённого током крови из первичного очага гнойного воспаления при восходящем тромбофлебите, иногда - в результате нагноения инфарктов при местных тромбозах. Вторичные гнойные очаги (метастазы инфекции) могут быть одиночными и множественными, развиваются в различных тканях и органах (подкожной клетчатке, почках, печени, лёгких, головном мозге, предстательной железе и др.), при этом на первом месте по частоте находится подкожная клетчатка, затем - лёгкие. На развитие сепсиса оказывает влияние состояние иммунологических сил организма. Устойчивость организма к сепсису снижают шок, анемия, истощение больного (в связи с предшествующими заболеваниями, недостатком питания), авитаминоз, повторные травмы, нарушения обмена веществ или патология эндокринной системы. Патогенез сепсиса Следует исходить из того, что сепсис - процесс вторичный, суть его сводится к необычной (неадекватной) реакции организма на очаг инфекционного воспаления. Генерируют такую реакцию очаг гнойного воспаления и состояние макроорганизма. Для развития генерализованной инфекции должны быть определённые условия. Известно, что воспаление независимо от его характера и локализации вызывает обычную (адекватную) реакцию организма, это выражается в повышении температуры тела, интоксикации, изменениях со стороны внутренних органов. Степень выраженности общих проявлений соответствует тяжести и распространённости гнойного воспаления. При определённых неблагоприятных для организма условиях (иммунодефицитном состоянии, аллергии) общий его ответ на воспаление, инфекцию, бактериальные токсины выходит за рамки обычной реакции, развивается чрезмерная (неадекватная) общая воспалительная реакция - синдром системной воспалительной реакции (ССВР). Развитие ССВР может быть не столь быстрым, когда аллергия наступает в процессе развития воспаления в гнойном очаге. Пусковым моментом ССВР являются угнетение иммунной системы (срыв нормальной иммунной реакции), аллергия, что приводит к лавинообразному высвобождению и выбросу медиаторов воспаления (цитокинов, протеаз, кининов, простагландинов и др.). ССВР следует рассматривать как этап перехода к генерализованной инфекции (сепсису). В условиях ССВР возможны два состояния: контролируемая общая реакция (компенсированная система защиты) и неконтролируемая (декомпенсированная система зашиты). При первом варианте процесс для организма в той или иной мере ещё управляем и возможно обратное развитие процесса. При втором варианте, когда система защиты организма декомпенсирована, истощена, развивается сепсис с такими проявлениями, как септический шок, органно-системная недостаточность, появление вторичных гнойных очагов (метастазов). С учётом этих моментов патогенез сепсиса представлен на схеме 4. Для установления ССВР при сепсисе необходимы следующие перечисленные признаки: температура тела выше 38 °C, частота сердечных сокращений более 90 в минуту, частота дыхания более 20 в минуту, количество лейкоцитов более 12х109/л или сдвиг лейкоцитарной формулы влево (более 10% незрелых форм лейкоцитов). Сепсис характеризует наличие трёх основных факторов: 1) источник (очаг) инфекции; 2) ССВР; 3) органно-системная недостаточность или наличие вторичных (метастатических) очагов инфекции. Общая гнойная инфекция, осложняющая течение раневого процесса, развивается по типу позднего сепсиса при обширных, гнойных ранах. Генерализации инфекции способствует наличие в ране большого количества некротизированных тканей и сгустков крови, что создаёт благоприятные условия для бурного роста и развития микрофлоры. Бактериальные экзо- и эндотоксины вызывают повреждение грануляционной ткани, новообразованных сосудов, что приводит к их тромбозу, повышению проницаемости сосудистой стенки, развитию вторичных некрозов и нарушению или разрушению защитного барьера, который становится проницаемым для микрофлоры. Схема 4. Патогенез сепсиса.
Помимо бактерий и их токсинов, большое влияние на течение общей гнойной инфекции оказывают продукты распада тканей первичного и вторичного очагов: всасываясь в кровь, они приводят к тяжёлой интоксикации. Развитие сепсиса, тяжесть его течения, прогноз и исход в значительной степени определяются эндогенной интоксикацией, которая вначале приводит к тяжёлым нарушениям функций, а затем к морфологическим изменениям органов. Общая гнойная инфекция вызывает тяжёлые метаболические нарушения в организме, изменения белкового, углеводного, витаминного, водно-электролитного баланса, кислотно-основного состояния. Выраженные катаболические процессы приводят к гипо- и диспротеинемии, истощению гликогенных запасов печени, гипо- и авитаминозу и др. Нарушение дезинтоксикационной функции печени и выделительной функции почек усугубляет эндогенную интоксикацию, с ростом уровня токсемии увеличивается токсическое повреждение органов. Интоксикация приводит к значительному нарушению функций кроветворных органов, развитию анемии, нарушению лейкопоэза. Патологическая анатомия Патологические изменения в органах при сепсисе не имеют специфических признаков, но суммарно дают характерную картину сепсиса. При токсических формах неметастазирующей общей гнойной инфекции на вскрытии находят дегенеративные изменения в различных органах. Характерны кровоизлияния в кожу, слизистые и серозные оболочки, паренхиматозные органы. В сердце, печени, почках, селезёнке обычно выявляют мутное набухание, жировое и паренхиматозное перерождение. Иногда наблюдают септический эндокардит, плевропневмонию, нефрит, пиелит, менингит и др. При септикопиемии наряду с описанными изменениями в различных органах развиваются гнойники разной величины и локализации. Бактериологическое исследование крови часто даёт положительный результат. |
||
|
Последнее изменение этой страницы: 2018-04-12; просмотров: 351. stydopedya.ru не претендует на авторское право материалов, которые вылажены, но предоставляет бесплатный доступ к ним. В случае нарушения авторского права или персональных данных напишите сюда... |